En Çok Okunanlar
Özet
Amaç: Bu çalışmanın amacı, Bilecik ilinde 2015–2024 yılları arasında bildirilen aşı reddi olgularını inceleyerek reddedilen aşı türlerini, bireylerin aşılama durumlarını, ret nedenlerini ve demografik özelliklerin dağılımını değerlendirmektir.
Yöntemler: Kesitsel olarak tasarlanan bu epidemiyolojik çalışmada, Bilecik İl Sağlık Müdürlüğü’ne bildirilen toplam 692 aşı reddi olgusu değerlendirildi. Veriler, aile sağlığı merkezlerinden gelen resmi tutanaklar üzerinden elde edildi ve aşı reddi yılı, yaş, cinsiyet, ikamet yeri, reddedilen aşı türü, aşılama durumu ve ret nedenleri kaydedildi. Aşı reddi prevalansı yıllık canlı doğum verileri ve yaş gruplarına göre hesaplandı. Veriler IBM SPSS 18.0 programı kullanılarak analiz edildi; sayısal değişkenler ortanca, kategorik değişkenler frekans ve yüzde ile özetlendi.
Bulgular: Olguların %50.6’sı erkek, %49.4’ü kız çocuk olup yaş ortancası 1 yıl idi. Aşı reddi olgularının %37.4’ü il merkezinde, %62.6’sı ilçe ve kasabalarda ikamet ediyordu. En sık reddedilen aşılar difteri-aselüler boğmaca-tetanoz-inaktif polio-Haemophilus influenzae tip b (DaBT-İPA-Hib), kızamık-kabakulak-kızamıkçık (KKK) ve pnömokok konjuge aşısı (PKA) idi. En yaygın ret nedeni ebeveyn kararıydı (%86.0). Aşı reddi prevalansı 2015 yılında %0.3 iken 2024 yılında %8’in üzerine çıkarak en yüksek düzeye ulaşmıştı. En fazla ret 0–4 yaş grubunda tespit edildi.
Sonuç: Bilecik ilinde aşı reddi olgularının yıllar içinde belirgin artış gösterdiği ve bu artışın özellikle erken çocukluk döneminde yoğunlaştığı belirlendi. Bulgular, yerel düzeyde hedefe yönelik bağışıklama stratejileri geliştirilmesi gerektiğini göstermektedir.
GİRİŞ
Aşılar, bulaşıcı hastalıkların önlenmesi ve toplum bağışıklığının sağlanmasında en etkili ve ekonomik halk sağlığı araçlarından biridir. Ancak, son yıllarda aşıya yönelik tereddüt ve reddin artışı hem bireysel hem de toplumsal düzeyde önemli sağlık sorunlarına yol açmaktadır. Dünya Sağlık Örgütü (DSÖ), aşı kararsızlığını 21. yüzyılın en büyük küresel sağlık tehditlerinden biri olarak tanımlamış ve bu durumun salgın hastalıkların yeniden ortaya çıkmasına zemin hazırladığını bildirmiştir (1). Kızamık, difteri ve boğmaca gibi uzun yıllardır kontrol altında tutulan bulaşıcı hastalıklar, aşılanma oranlarındaki düşüşle birlikte yeniden artış göstermektedir (2,3).
Aşı kararsızlığı; aşılara erişim olmasına rağmen bireylerin aşıyı geciktirmesi veya tamamen reddetmesi olarak tanımlanmakta ve birçok faktörden etkilenmektedir. Bu faktörler arasında sosyoekonomik durum, eğitim düzeyi, dini inançlar, aşıların yan etkilerine ilişkin korkular, sosyal medya kaynaklı yanlış bilgi içerikleri ve bilimsel otoritelere duyulan güven eksikliği yer almaktadır (4,5). Söz konusu etkenler, toplum bağışıklığını tehdit ederek aşıyla önlenebilir hastalıkların yayılımını kolaylaştırmaktadır (6).
Küresel ölçekte her yıl yaklaşık 1.5 milyon çocuğun, yalnızca aşıyla önlenebilecek hastalıklar nedeniyle hayatını kaybettiği tahmin edilmektedir (7). Avrupa’da 2018 yılında bildirilen 80 000’den fazla kızamık olgusunun çoğu, aşı reddinin yoğun olduğu topluluklarda görülmüş; ABD’de ise 2019 yılında son 25 yılın en yüksek kızamık olgu sayısına ulaşılmıştır (3,8). Türkiye’de de aşı reddi son yıllarda artış göstermiştir. T.C. Sağlık Bakanlığı verilerine göre, 2011 yılında yalnızca 183 olan aşı reddi sayısı, 2017 yılında 23 600’e ulaşmıştır (9). Bu artış, toplum bağışıklığının zayıflamasına neden olmakta ve yerel düzeyde ciddi halk sağlığı riskleri doğurmaktadır.
Özellikle son 10 yılda (2015 ve sonrası), bazı küresel ve ulusal süreçler aşı reddini, halkın güvenini ve uygulama pratiğini önemli ölçüde etkilemiştir. Örneğin, 2020 sonrası COVID-19 pandemisi, halkın aşıya yaklaşımını yeniden şekillendirmiş, risk algılarını ve aşı tartışmalarını derinleştirmiştir. Türkiye’de yapılan çalışmalarda “içeriğine güvenmeme” gerekçesi pandemi sonrası aşı reddi nedenleri arasında en sık bildirilen sebeplerden biri olarak ortaya çıkmıştır. Örneğin Düzce’de yapılan bir ankette aşı reddi için %43 oranla içeriğe güvenmeme ilk sırada yer almıştır (10). Ayrıca, sağlık sistemine duyulan güvensizlik, genel nüfusta COVID-19 aşı tereddüdünü anlamlı düzeyde artıran bir faktör olarak saptanmıştır (11).
Belirli yargı kararları ve yönetsel düzenlemeler de aşı reddini etkileyen hukuki çerçeveyi şekillendirmiştir. Örneğin, 2015 yılında Anayasa Mahkemesi, genişletilmiş bağışıklama programı kapsamındaki bebeklik dönemi aşılarının yalnızca genelgeye dayanılarak uygulanamayacağına karar vermiş; bu karar, aşı uygulamalarının hukuki dayanak ihtiyacını vurgulamıştır (12,13). Yine 2. Hukuk Dairesi’nin bir aşı reddi davasına ilişkin kararı, velilerin aşı içeriklerine dair itirazlarını dile getirme hakkını kullanabileceğini göstermiştir (12). Bu tür hukuki süreçler, ebeveynler açısından aşı reddini rasyonelleştirme zemini oluşturabilir ve karar alma süreçlerini etkileyebilir.
Türkiye’de çocukluk çağı aşı uygulamaları, Ulusal Aşı Takvimi kapsamında planlanmakta ve ücretsiz olarak uygulanmaktadır. Örneğin, bebeklerin doğumda, 2., 4. ve 6. aylarda hepatit B aşısı, Bacillus Calmette–Guérin (BCG) aşısı, difteri-aselüler boğmaca-tetanoz-inaktif polio aşısı-Haemophilus influenzae tip b konjuge aşısı (DaBT-İPA-Hib) kombinasyonu; 12. ayda kızamık-kabakulak-kızamıkçık (KKK) ve suçiçeği aşıları; ayrıca 18. ay ve okul girişinde pekiştirme dozları için programlanmış aşılar yer almaktadır. Bu aşı takvimi, yıllar içinde güncellenmiş ve yeni aşılar takvime eklenmiştir (14,15). Aşı reddi olgularını bu takvimle karşılaştırmak, reddin hangi dozlarda ve aşı tiplerinde odaklandığını anlamada önemli katkı sağlayabilir. Bu bağlamda, aşı reddine ilişkin yerel verilerin analizi, hedefe yönelik halk sağlığı politikalarının geliştirilmesi açısından kritik önem taşımaktadır. Türkiye’de il bazında aşı reddi eğilimlerini inceleyen çalışmalara duyulan ihtiyaç giderek artmaktadır.
Bu çalışmanın amacı, Bilecik ili özelinde 2015–2024 yılları arasında bildirilen aşı reddi olgularını inceleyerek reddedilen aşı türlerini, bireylerin aşılanma durumlarını (hiç aşılanmamış veya eksik aşılı), aşı reddi nedenlerini, cinsiyet ve yerleşim yeri gibi demografik özellikleri ile olguların ilçe bazında coğrafi dağılımını analiz etmektir. Bu kapsamda elde edilen bulguların hem Bilecik özelinde hem de ulusal düzeyde yürütülecek bağışıklama programlarının geliştirilmesine katkı sağlaması amaçlanmaktadır.
YÖNTEMLER
Bu araştırma, kesitsel olarak tasarlanmış bir epidemiyolojik çalışmadır. Çalışmanın evrenini, 2015–2024 yılları arasında Bilecik İl Sağlık Müdürlüğü’ne bildirilen ve Genişletilmiş Bağışıklama Programı (GBP) kapsamında uygulanan aşıları reddeden olgular oluşturdu. Araştırmada örneklem seçimine gidilmedi ve bildirimi yapılan tüm aşı reddi olguları çalışmaya dahil edildi.
Marmara Bölgesi’nde yer alan Bilecik’in 2023 yılı itibarıyla nüfusu yaklaşık 228 495’tir (16). Nüfusun önemli bir kısmı ilçe ve kasabalarda dağılmıştır. İl genelinde bir devlet hastanesi, ilçe hastaneleri ve birçok aile sağlığı merkezi aracılığıyla birinci basamak sağlık hizmetleri sunulmaktadır. Aşı uygulamaları aile sağlığı merkezleri aracılığıyla yürütülmekte ve il sağlık müdürlükleri tarafından koordine edilmektedir.
Helsinki Bildirgesi’ne uygun olarak yürütülen çalışma için KTO Karatay Üniversitesi Tıp Fakültesi İlaç ve Tıbbi Cihaz Dışı Araştırmalar Etik Kurulu’ndan 26 Aralık 2024 tarih ve 2024/027 karar numarasıyla onay alındı. Ardından Bilecik İl Sağlık Müdürlüğü de gerekli idari izinleri verdi.
Veriler, 1–28 Şubat 2025 tarihleri arasında İl Sağlık Müdürlüğü’nde, aile sağlığı merkezleri tarafından bildirilen aşı reddi tutanaklarının incelenmesi yoluyla toplandı. Her bir olguya ilişkin olarak aşı reddinin gerçekleştiği yıl, çocuğun yaşı ve cinsiyeti, ikamet edilen il, ilçe ve kasaba bilgileri, reddedilen aşı türü, aşılanma durumu (hiç aşılanmamış ya da eksik aşılı) ve aşı reddi nedeni sistematik biçimde kaydedildi. Aşı reddi nedenleri üç kategori altında sınıflandırıldı: Ailenin bilinçli aşı reddi, tıbbi nedenler (çocuğun sağlık durumu nedeniyle), göç nedeniyle aşılama yapılamaması.
Aşı reddi prevalansının hesaplanmasında iki farklı yöntem kullanıldı. Her yıl için canlı doğum sayıları baz alınarak yıllık genel prevalans hesaplandı. Canlı doğum verileri Türkiye İstatistik Kurumu’ndan (TÜİK) alındı (16). Prevalans hesaplaması için aşağıdaki formül kullanıldı:
Aşı Reddi Prevalansı (%) = (Aşıyı Reddeden Kişi Sayısı / Toplam Hedef Popülasyon) × 100
2024 yılına ait doğum verileri henüz kesinleşmediği için bu yıla ilişkin prevalans aşağıda verilen iki farklı projeksiyon yöntemiyle tahmini olarak hesaplandı.
Ortalama Yöntemi: 2015–2023 yılları arasında kaydedilen canlı doğum sayılarının aritmetik ortalaması alındı ve 2024 yılı için tahmini doğum sayısı 2362 olarak belirlendi.
Eğilim Analizi: 2022–2023 arasındaki %1.5’lik doğum sayısı düşüş oranı temel alınarak, 2024 yılı için doğum sayısı yaklaşık 2182 olarak hesaplandı.
Aşı reddinin yaş gruplarına göre dağılımını daha ayrıntılı analiz edebilmek amacıyla, 0–4 yaş, 5–9 yaş ve 10–14 yaş gruplarına yönelik prevalans hesaplamaları yapıldı. Her yıl için bu yaş gruplarına ait nüfus verileri kullanılarak yaş grubuna özel prevalanslar, ilgili yaş aralığındaki nüfus içindeki aşı reddi sayısı dikkate alınarak aşağıdaki formülle hesaplandı:
Yaş Grubu Prevalansı (%) = (Yaş Grubundaki Aşı Reddi Sayısı / Yaş Grubundaki Toplam Nüfus) × 100
Aşı reddi prevalansındaki yıllık değişim hızını analiz edebilmek amacıyla, yıllar arasındaki prevalans değişim oranları da hesaplandı. Her yıl için, bir önceki yıla kıyasla prevalansın yüzde olarak artış veya azalış oranı belirlendi. Bu hesaplama aşağıdaki formül kullanılarak yapıldı:
Artış Yüzdesi (%) = (Yeni Yıl Prevalansı − Önceki Yıl Prevalansı) / Önceki Yıl Prevalansı × 100
İstatistiksel Analizler
Toplanan veriler, SPSS for Windows sürüm 18.0 (IBM Corp., Armonk, NY, ABD) programı kullanılarak analiz edildi. Verilerin normal dağılıma uygunluğu görsel yöntemler (histogramlar ve olasılık grafikleri) ve Kolmogorov-Smirnov testi ile değerlendirildi. Sayısal değişkenler için ortanca (1. çeyreklik – 3. çeyreklik) değerleri hesaplandı. Kategorik değişkenler frekans (n) ve yüzde (%) dağılımları ile özetlendi. Kategorik değişkenlerin karşılaştırılmasında Pearson χ² testi kullanıldı. İstatistiksel anlamlılık düzeyi p<0.05 olarak kabul edildi.
BULGULAR
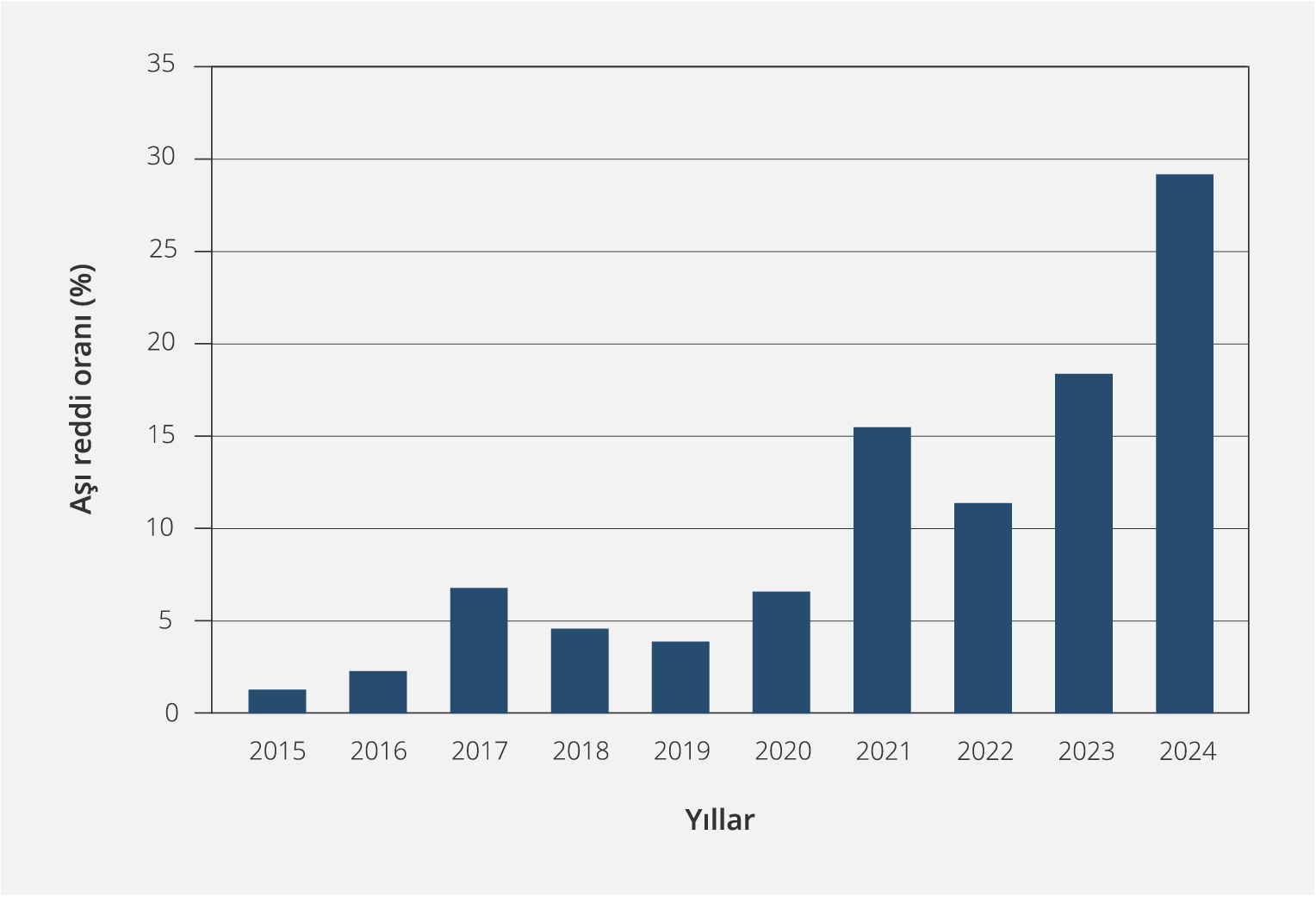
Çalışmaya 2015–2024 yılları arasında bildirilen toplam 692 aşı reddi olgusu dahil edildi. Olguların %1.2’si 2015’te, %2.3’ü 2016’da, %6.8’i 2017’de, %4.8’i 2018’de, %3.9’u 2019’da, %6.6’sı 2020’de, %15.5’i 2021’de, %11.4’ü 2022’de, %18.4’ü 2023’te ve %29.2’si 2024’te kaydedildi. En yüksek oran 2024 yılında tespit edildi (Şekil 1).
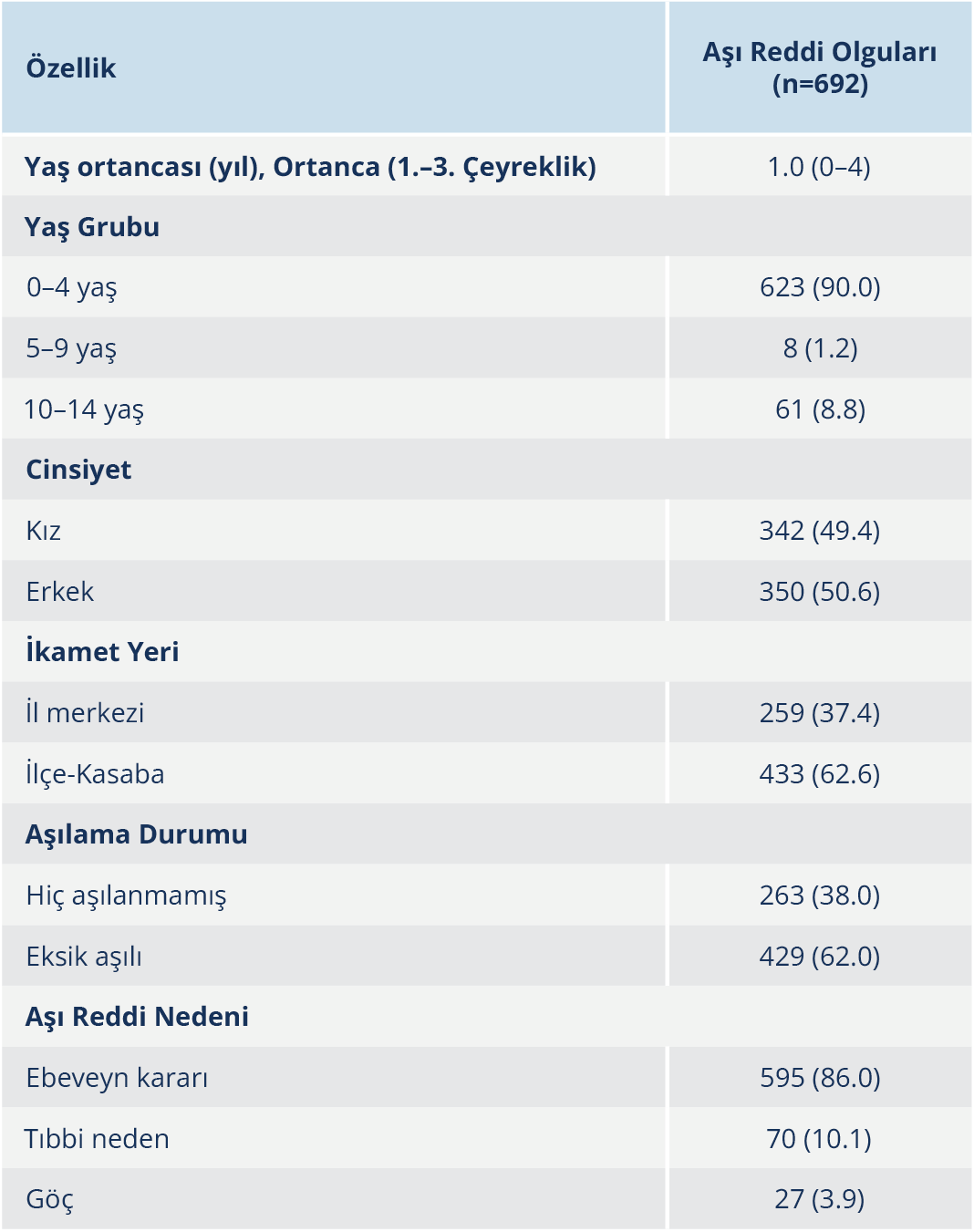
Olguların yaş ortancası 1.0 (0–4) yıl olup 350’sini (%50.6) erkek çocuklar, 342’sini (%49.4) kız çocuklar oluşturdu. Yaş grubu dağılımı incelendiğinde olguların 623’ünün (%90.0) 0–4 yaş, 8’inin (%1.2) 5–9 yaş ve 61’inin (%8.8) 10–14 yaş grubunda olduğu görüldü. İkamet yerine göre olguların 259’unun (%37.4) il merkezinde, 433’ünün (%62.6) ilçelerde ve kasabalarda yaşadığı belirlendi. Aşılanma durumu açısından değerlendirildiğinde, 263’ünün (%38.0) hiç aşılanmamış ve 429’unun (%62.0) eksik aşılı olduğu tespit edildi. Aşı reddi nedenlerine bakıldığında en sık neden ailelerin bilinçli aşı reddi (n=595; %86.0) idi ve bunu tıbbi nedenler (n=70; %10.1) ve göç (n=27; %3.9) izledi (Tablo 1).
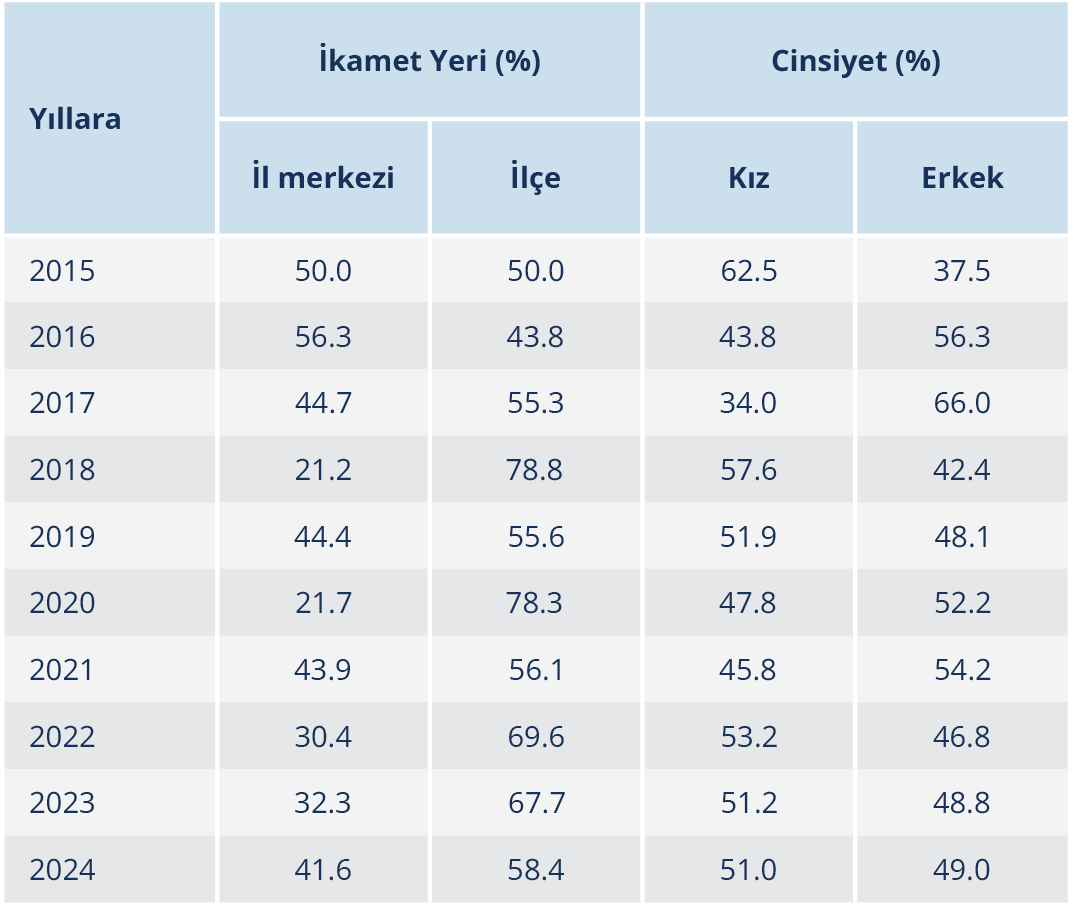
Aşı reddi olgularının il merkezi ve ilçelere göre dağılımı incelendiğinde, oranların yıllar içinde değişkenlik gösterdiği ancak ilçelerde il merkezine kıyasla belirgin yoğunlaşma olduğu görüldü. Örneğin 2015 yılında il ve ilçelerin oranları (%50.0) eşit iken, bu oran ilçelerde 2018 yılında %78.8, 2020 yılında ise %78.3 olarak gerçekleşmiştir. İzleyen yıllarda oranlar kısmen dengelenmiş olmakla birlikte 2022 (%69.6), 2023 (%67.7) ve 2024 (%58.4) yıllarında ilçeler yine öne çıkmıştır. Genel eğilim olarak aşı reddi olgularının özellikle 2018 sonrası dönemde ağırlıklı olarak ilçelerde yoğunlaştığı söylenebilir.
Cinsiyet dağılımı yıllara göre incelendiğinde oranların yıllar içerisinde değişkenlik gösterdiği ancak belirgin bir cinsiyet üstünlüğü olmadığı tespit edildi. Kız çocuk oranı 2015’te %62.5 ile daha yüksekken, 2016’da %43.8 ve 2017’de %34.0 ile erkekler lehine idi. 2018’de kız çocuk oranı %57.6’ya yükselmişti. Sonraki yıllarda dağılım dengelenmiş ve kız çocuk oranları 2020’de %47.8, 2021’de %45.8, 2022’de %53.2, 2023’te %51.2 ve 2024’te %51.0 olarak gerçekleşmişti (Tablo 2).
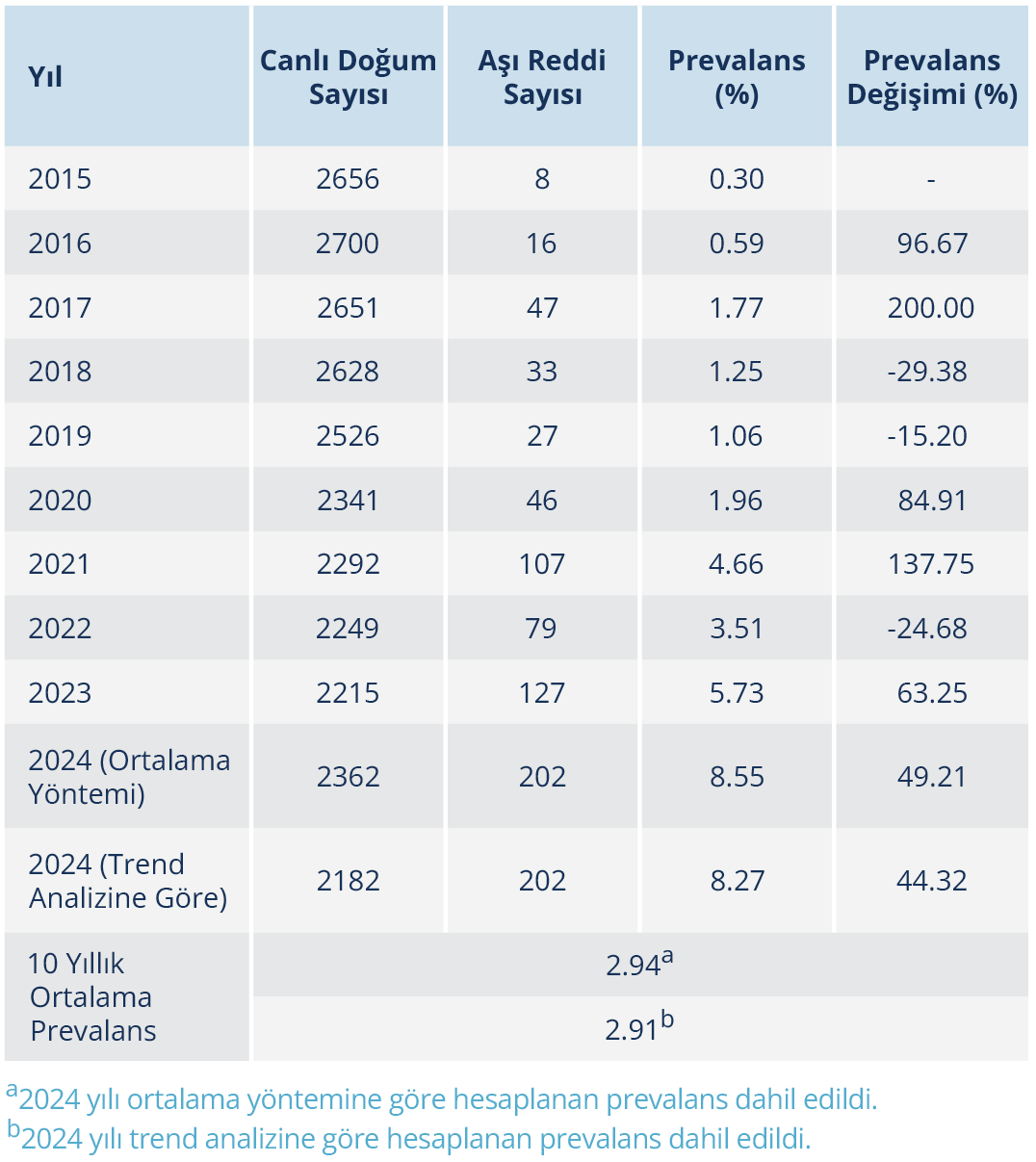
Canlı doğumlara göre hesaplanan yıllık aşı reddi prevalansları incelendiğinde, 2015 yılında %0.3 olan prevalansın, 2016 yılında %0.59’a yükseldiği, 2017 yılında ise %1.77’ye ulaştığı görüldü. 2018 (%1.25) ve 2019 (%1.06) yıllarında düşüş gözlenmekle birlikte 2020 yılında prevalans %1.96’ya yükselmişti. 2021 yılında aşı reddi prevalansı %4.66 ile önceki yıla göre yaklaşık %137’lik artış göstermişti. 2022 yılında prevalans %3.51’e gerilemiş ancak 2023 yılında %5.73’e çıkarak yeniden artış göstermişti. 2024 yılı için yapılan tahmini hesaplamalarda, ortalama doğum sayısına göre prevalans %8.55, eğilim analizine göre ise %8.27 olarak hesaplandı. 2024 yılı, her iki hesaplama yöntemine göre de aşı reddi prevalansının en yüksek olduğu yıl olarak kaydedildi. Yıllar arası karşılaştırmalarda, özellikle 2016 (%96.67), 2017 (%200), 2020 (%84.91) ve 2021 (%137.75) yıllarında belirgin artışlar tespit edildi. Buna karşılık, 2018, 2019 ve 2022 yıllarında düşüş eğilimi gözlendi (Tablo 3).
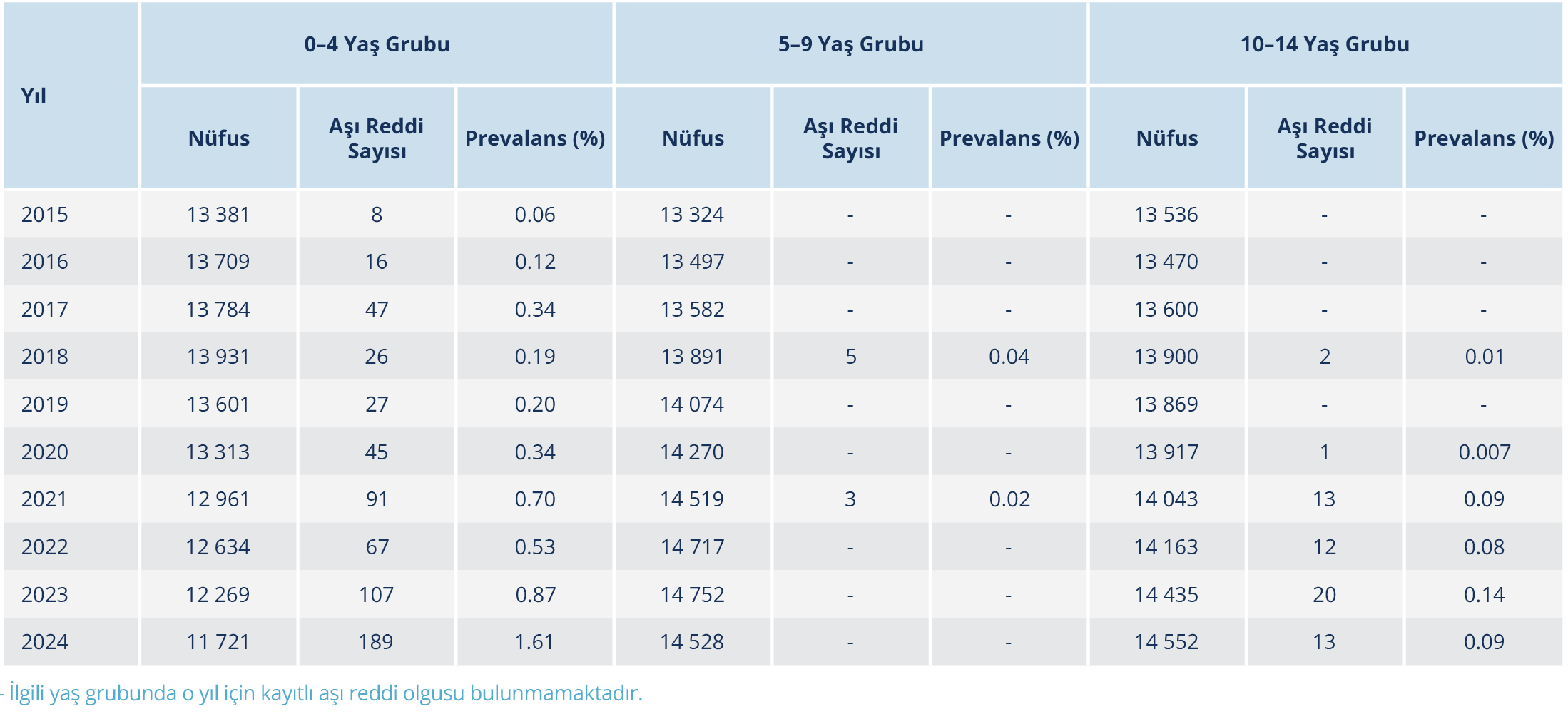
Yaş gruplarına göre aşı reddi olguları ve prevalans oranları incelendiğinde, en yüksek prevalans 0–4 yaş grubunda görüldü. Bu yaş grubunda aşı reddi prevalansı 2015 yılında %0.06 iken, yıllar içerisinde artış göstererek 2021 yılında %0.70’e, 2023 yılında %0.87’ye ve 2024 yılında %1.61’e yükselmişti. Sınırlı veriye rağmen 5–9 yaş grubunda aşı reddi prevalansları 2018’de %0.04, 2021’de %0.02 ve 2024’te %0.00 olarak tespit edildi. Öte yandan 10–14 yaş grubunda prevalans 2018 yılında %0.01 ile başlamış, 2021’de %0.09’a yükselmiş, 2023’te %0.14 ile en yüksek değerine ulaşmış ve 2024’te %0.09 olarak hesaplanmıştır (Tablo 4).
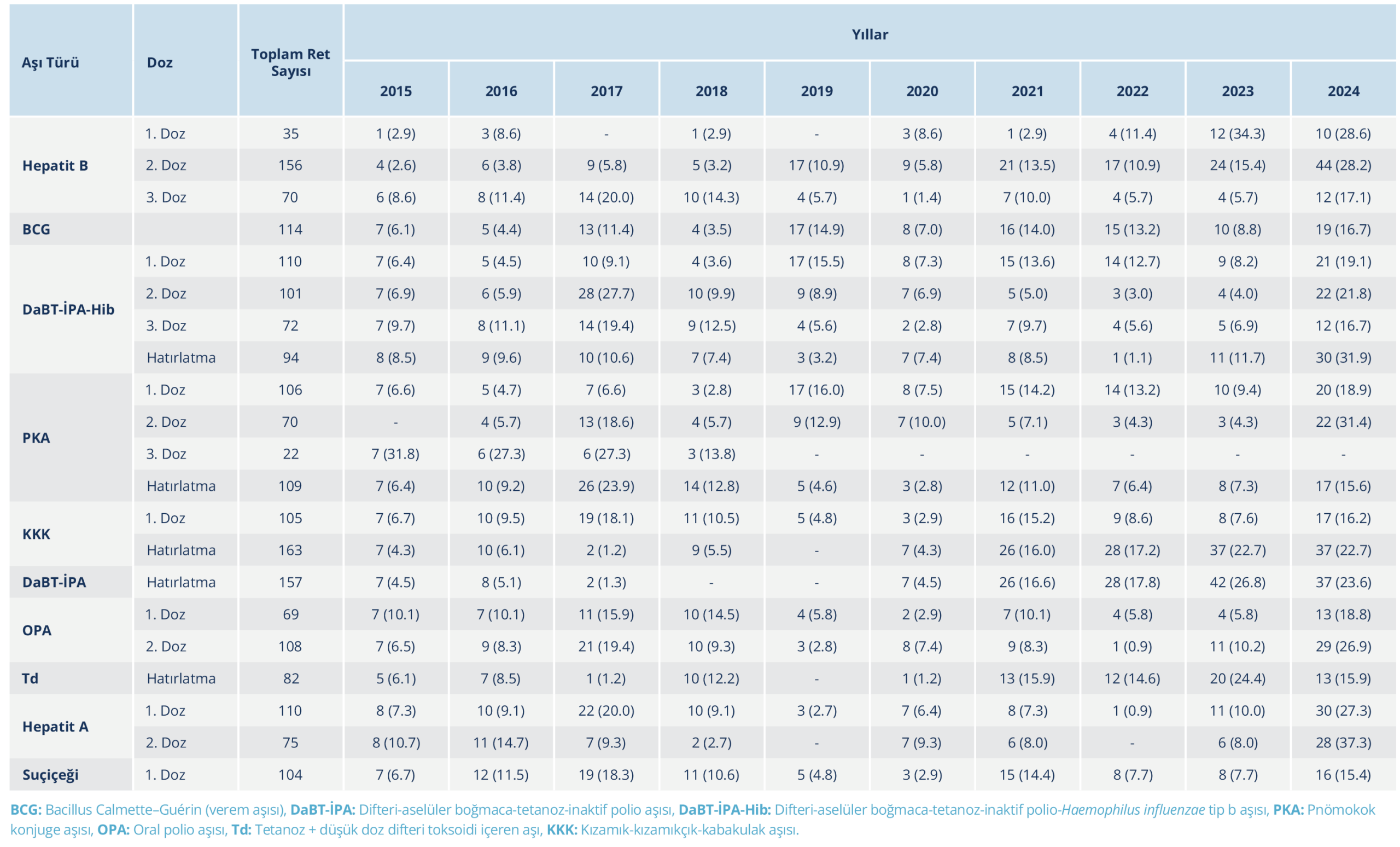
2015–2024 yılları arasında bildirilen olgular içinde en sık reddedilen aşı %41.8 ile DaBT-İPA-Hib olarak tespit edildi; bunu sırasıyla %36.3 ile KKK ve %35.1 ile pnömokok konjuge aşısı (PKA) izliyordu. Dozlara göre en yüksek reddedilme oranları, KKK hatırlatma (rapel) dozunda %23.6, hepatit B ikinci dozunda %22.5, PKA birinci dozunda %17.3, hepatit A birinci dozunda %15.8 ve suçiçeği birinci dozunda %15.7 olarak tespit edildi. Cinsiyet dağılımı aşı türlerine göre benzerdi.
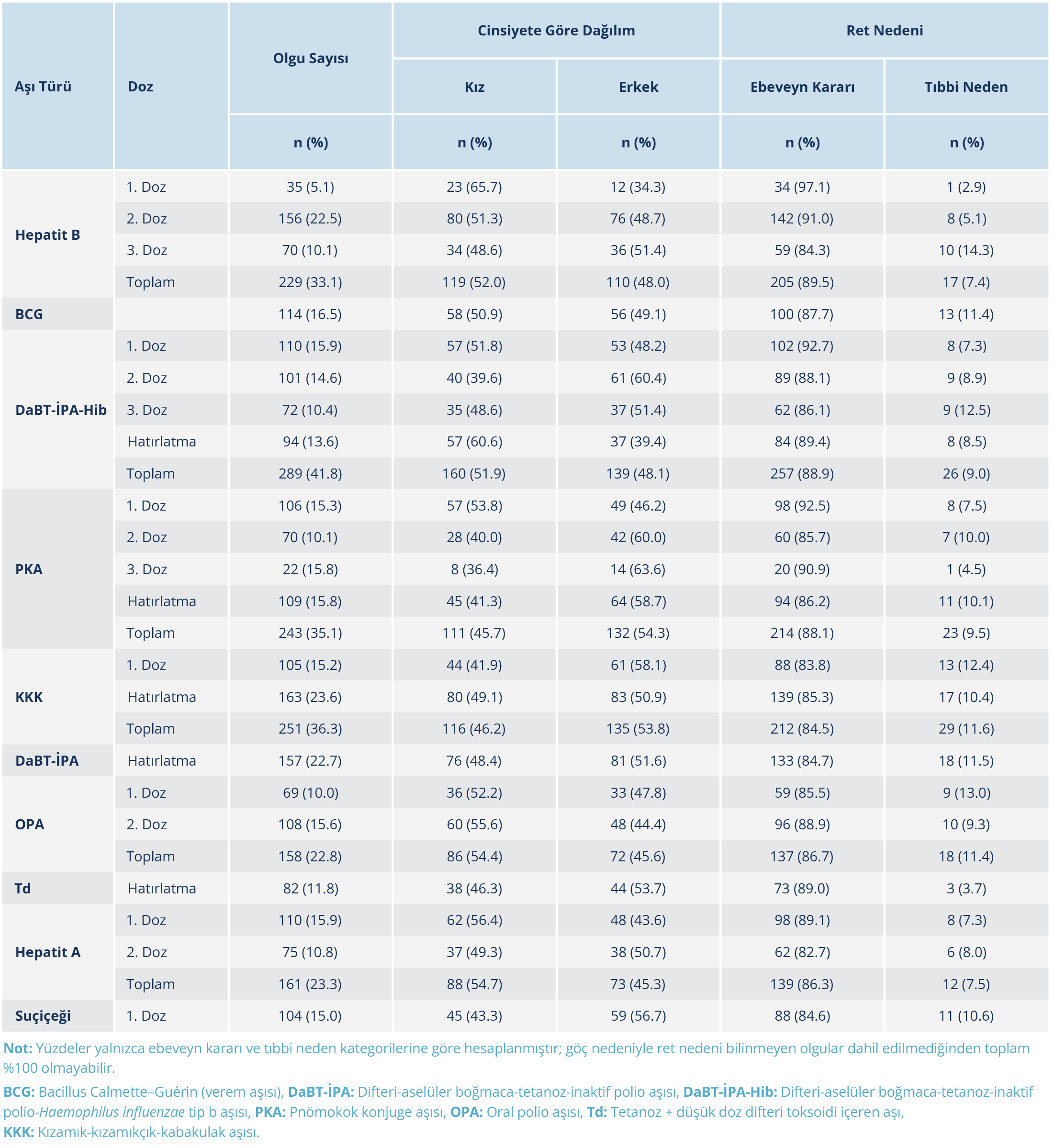
Tablo 4. Aşı Türü ve Dozuna Göre Aşı Reddi Olgularının Cinsiyete Göre Dağılımı ve Ret Nedenleri (Aile Kararı, Tıbbi Neden)
Ret nedenleri incelendiğinde tüm aşı dozlarında en yaygın nedenin ailenin bilinçli aşı reddi olduğu tespit edildi. Aşı türlerine göre aile reddi oranları genel olarak yüksekti (Tablo 5).
Aşı türü ve dozlara göre yıllık dağılım incelendiğinde, özellikle primer serilerin ilk dozlarında kayda değer reddin yanı sıra, ardışık dozlarda ve hatırlatma dozlarında da artış eğilimi dikkat çekmektedir. Örneğin, hepatit B ikinci doz (%22.5), KKK hatırlatma dozu (%23.6) ve hepatit A ikinci doz (%37.3) yüksek reddedilme oranları ile öne çıkmaktadır. Ayrıca bazı aşılarda [PKA üçüncü doz, OPA (oral polio aşısı) ikinci doz, Td (tetanoz + düşük doz difteri toksoidi içeren aşı) hatırlatma dozu] belirli yıllarda kümelenmeler tespit edildi (Tablo 6).
İRDELEME
Bu çalışmada, 2015–2024 yılları arasında Bilecik ilinde bildirilen toplam 692 aşı reddi olgusu analiz edildi ve yıllar içinde belirgin bir artış eğilimi olduğu görüldü. 2015 yılında aşı reddi oranı %1.2 iken on yıllık süreçte belirgin bir artış meydana gelmişti. Özellikle 2024 yılında görülen %29.2 aşı reddi oranı önceki yıllara kıyasla önemli bir artışı işaret etmektedir. Bu dönemde yalnızca aşılama uygulamaları değil, yönetsel düzenlemeler de aşı reddi eğilimini etkileyebilecek biçimde değişmiştir. Örneğin, 2020’de Sağlık Bakanlığı Aşı Danışma Kurulu kararıyla, ilköğretim 1. ve 8. sınıf pekiştirme aşıları okullarda değil aile sağlığı merkezlerinde uygulanmaya başlanmıştır. Ayrıca, aile sağlığı merkezlerinde hedef bazlı performans sisteminin uygulanması ve bireylerin bu merkezlere düzensiz başvurması durumunda sağlık çalışanlarının ücretlerinde kesinti yapılmasına ilişkin düzenlemeler, aşı takibi ve toplumla iletişim süreçlerinde baskıyı artırarak ret eğilimini güçlendirebilecek unsurlar olarak değerlendirildi.
Aşı reddindeki bu eğilim yalnızca yerel düzeyde değil, ulusal ve küresel ölçekte de gözlemlenmektedir. Dünya Sağlık Örgütü (DSÖ), 2019 yılında aşı tereddüdünü en önemli on küresel sağlık tehdidinden biri olarak tanımlamış ve bu tereddüdün aşı ile önlenebilir hastalıkların yeniden ortaya çıkmasıyla doğrudan ilişkili olduğunu bildirmiştir (1). Benzer şekilde, DSÖ ve Birleşmiş Milletler Çocuklara Yardım Fonu (United Nations Children’s Fund, UNICEF) tarafından 2023 yılında yayımlanan “Immunization Agenda 2030” raporunda, COVID-19 pandemisini izleyen süreçte aşılanma oranlarında belirgin bir düşüş yaşandığı ve 2021 yılı itibarıyla dünya genelinde yaklaşık 25 milyon çocuğun temel aşılarını zamanında tamamlayamadığı bildirilmiştir (17). Birleşik Krallık’ta yapılan bir çalışmada, pandemi sonrasında çocukluk çağı aşı reddinde %25’e varan bir artış gözlenmiştir (18). Avrupa Hastalık Önleme ve Kontrol Merkezi’nin (European Centre for Disease Prevention and Control, ECDC), 2022 tarihli raporunda genel aşılama oranlarında düşüş ve aşı tereddüdünde artış olduğu bildirilmiştir (19). Kazakistan’da yürütülen zaman serisi analizinde de benzer bir eğilim gözlemlenmiş olup 2013–2022 yılları arasında çocukluk çağı aşı reddinde devam eden bir artış eğilimi tespit edilmiştir; öyle ki 2021’de tespit edilen olgu sayısı 42 282 iken bu sayı 2022’de 44 180’e yükselmiştir (20). Türkiye’de ise 2011 yılında yalnızca 183 olan aşı reddi sayısı, 2015’te 1370’e, 2016’da 5091’e ve 2017’de 23 000’in üzerine çıkmıştır. Bu artış, aşılama oranlarının da düşmesine yol açmış ve 2016’da %98 olan oran 2017’de %96’ya gerilemiştir (9).
Bulgularımız, Bilecik’te gözlenen aşı reddi artışının yalnızca bireysel veya bölgesel nedenlerle açıklanamayacağını, bunun küresel ölçekte sosyal, kültürel ve politik dinamiklerden de etkilenebileceğini göstermektedir. Literatürde, aşıya yönelik tutumların yalnızca bilgi eksikliğinden değil, aynı zamanda toplumdaki kanaat önderi ya da rol model olarak görülen kişilerin etkisiyle de şekillenebildiği gösterilmiştir. Yucel ve Aydin-Keser’in (21) çalışmasında katılımcıların yaklaşık üçte ikisi, aşı karşıtı görüşlerini en çok etkileyen unsurun bu tür figürler olduğunu ifade etmiştir. Aynı çalışmada dini inançların da tereddüttü artırıcı bir rol oynadığı bildirilmiştir. Bu nedenle, Bilecik’teki aşı reddindeki artış yalnızca niceliksel bir artış olarak değil, bağışıklama sistemine duyulan güvenin zayıflaması olarak da değerlendirilebilir. Bu düzeydeki yerel oranlar, bağışıklama programlarında dirençli toplulukların belirlenmesini ve hedefe yönelik iletişim stratejilerinin geliştirilmesini zorunlu kılmaktadır. Bulgularımız, aşı reddi ile mücadelenin yalnızca tıbbi yaklaşımlarla sınırlı kalmaması, sosyokültürel, iletişimsel ve politik boyutları da içeren bütüncül bir yaklaşımla yürütülmesi gerektiğini göstermektedir. Bilimsel bilgiye erişimin artırılması, yanlış bilgi içeriklerinin etkili şekilde düzeltilmesi ve yerel dinamiklere duyarlı halk sağlığı politikalarının oluşturulması, sürü bağışıklığının sürdürülebilirliği açısından önem taşımaktadır.
Olguların ortanca yaşı 1 yıl olup cinsiyet dağılımı %50.6 erkek, %49.4 kız çocuğu şeklinde bulundu. Bu dağılım, aşı reddi kararlarının çocuğun cinsiyetinden bağımsız olduğunu göstermektedir. Türkiye’de yürütülen bir çalışmanın bulguları da çalışmamızla benzer olup dağılım %50.7 erkek ve %49.3 kız olarak bildirilmiştir (22). Cinsiyetler arasında belirgin farklılık bulunmaması, aşılama kararlarının biyolojik özelliklerden çok sosyokültürel dinamiklerle ilişkili olabileceğini göstermektedir.
Çalışmamızda, çocukların %38.0’ı hiç aşılanmamış, %62.0’ı ise eksik aşılı idi. Bu durum, ailelerin aşıya karşı mutlak bir reddetmeden ziyade seçici bir yaklaşım benimsediklerini düşündürmektedir. Literatürde, KKK ve hepatit B gibi aşıların toplumda daha sık tartışıldığı ve bu nedenle daha fazla reddedildiği bildirilmiştir. Örneğin, Bekiş Bozkurt’un (23) çalışmasında, KKK aşısı ile otizm arasında kurulan asılsız bağlantıların kamuoyundaki güveni zedelediği ve seçici reddi artırdığını ifade edilmiştir. Benzer şekilde, Doğan ve arkadaşlarının (24) çalışmasında, bazı ailelerin yalnızca okul kaydı için zorunlu olan aşıları yaptırdığı, KKK ve hepatit B gibi aşıları ise sosyal medya kaynaklı şüpheler nedeniyle reddettiği bildirilmiştir. Bu seçici reddetme eğilimi, bireylerin tamamen aşı karşıtı olmadığını; ancak yanlış bilgi, bilgi eksikliği veya güven sorunları nedeniyle ayrımcı kararlar aldığını göstermektedir. Bu nedenle, bağışıklama hizmetlerinde yalnızca genel farkındalık kampanyaları değil, aynı zamanda aşıya özgü ve hedefli iletişim stratejilerinin uygulanması da gereklidir.
Aşı reddinin nedenleri incelendiğinde olguların %86.0’sının ebeveyn kararıyla gerçekleştiği, %10.1’inin tıbbi nedenlerle ilişkili olduğu tespit edildi. Bu durum, aşı reddinin ağırlıklı olarak bireysel tercihlere ve sosyal etkilere dayandığını göstermektedir. Şimşek (25) yaptığı çalışmada sosyal medya yoluyla yayılan yanlış bilgileri, dini inançları ve yan etki korkusunu Türkiye’de aşı tereddüdünün başlıca nedenleri olarak bildirmiştir. Küresel ölçekte aşı tereddüdünün belirleyicilerini inceleyen ve “Vaccine Confidence Project” verilerine dayanan Larson ve arkadaşlarının (26) çalışmasında, aşı güvenliği kaygıları, bilgi eksikliği ve sağlık sistemlerine duyulan güvensizliğin yaygın faktörler olduğu bildirilmiştir. Aynı çalışmada, göçmen gruplarda dil engelleri ve sağlık hizmetlerine sınırlı erişim önemli sorunlar olarak öne çıkmaktadır. Ayrıca bilinçli aşı reddinin, aşıların doğal bağışıklığı bozduğu veya zararlı içerik taşıdığı yönündeki yanlış bilgilerden kaynaklandığı ve bu görüşlerin çoğunlukla sosyal medya aracılığıyla yayıldığı ortaya konulmuştur. Bu veriler, aşı reddiyle mücadelenin yalnızca bireysel değil toplumsal düzeyde çok yönlü stratejiler gerektirdiğini göstermektedir.
Çalışmamızda canlı doğum verilerine göre hesaplanan aşı reddi prevalansında yıllara göre belirgin bir artış olduğu gözlendi; 2015’te %0.3 olan oran, 2021’de %4.66’ya, 2023’te %5.73’e, 2024’te ise tahmini olarak %8.27–8.55 aralığına ulaşmıştı. Bu eğilim, Türkiye genelinde 0–4 yaş grubunda bildirilen %10’a varan aşıya devamsızlık oranıyla ve Birleşik Krallık’ta COVID-19 sonrası gözlenen %25’e kadar çıkan reddetme oranıyla paralellik göstermektedir (18,27). Aynı şekilde, DSÖ’nün 2022 tarihli raporunda da pandemiden sonra aşılama oranlarında düşüş ve kamu güveninde azalma olduğunu ifade edilmiştir (28). Kazakistan’da da 2013–2022 yılları arasında aşı reddinin sürekli arttığı ve bu durumun yanlış bilgi içerikleriyle bağlantılı olduğu bildirilmiştir (20). Aşı reddinden en çok etkilenen grubun 0–4 yaş aralığındaki çocuklar olduğu ve özellikle okul öncesi dönemin kritik bir zaman dilimi olduğu görülmektedir. Konya’da yapılan bir çalışmada da aşı reddi nedeniyle hiç aşılanmamış çocukların tamamının bu yaş grubunda olduğu bildirilmiştir (29). ABD ve Kanada’dan yapılan epidemiyolojik çalışmalar da aşı reddinin en çok erken çocukluk döneminde yoğunlaştığını göstermektedir (30,31). Bilecik örneğinde, 5–9 ve 10–14 yaş gruplarında daha düşük prevalans oranlarının görülmesinin, bu yaş dönemlerinde uygulanan pekiştirme dozları ile okul kayıt süreçlerinde aşı belgelerinin sorgulanmasının etkisiyle ilişkili olabileceği düşünülmektedir. Literatürde de okul çağındaki çocuklarda aşılanma durumunun eğitim kurumları ve sağlık kontrolleri aracılığıyla yeniden değerlendirilmesinin aşı kabulünü artırabileceği belirtilmektedir (32).
Aşı türlerine göre dağılım incelendiğinde, en sık reddedilen aşıların DaBT-İPA-Hib, KKK ve PKA olduğu tespit edildi. Çok bileşenli ve birden fazla doz içeren aşıların daha sık reddedilmesi, literatürde tanımlanan aşı içeriği, güvenliği ve doz sayısına ilişkin ebeveyn kaygıları ile ilişkili olabilir (33). Benzer biçimde, UNICEF’in 2023 verileri de KKK ve HPV gibi çok dozlu aşılarda program başlatılsa dahi doz sürekliliğinde belirgin düşüş olduğunu göstermektedir (34). Amerika Birleşik Devletleri’nde 2019 yılında yaşanan kızamık salgınında KKK aşısının reddinin, salgının yayılmasında kritik bir rol oynadığı bildirilmiştir (35). Benzer şekilde, ECDC (2021) raporunda da KKK aşısına yönelik yanlış bilgi içeriklerinin sosyal medya platformları aracılığıyla hızla yayıldığını göstermiştir (36). Bu bağlamda, çalışmamızda gözlenen özellikle DaBT-İPA-Hib, KKK ve PKA gibi çok dozlu aşılara yönelik reddetme eğilimleri, ulusal ve küresel bulgularla uyumlu görünmektedir.
Bu çalışmada aşı reddinin yalnızca primer serilerin ilk dozlarında değil, ardışık dozlarda ve hatırlatma dozlarında da belirgin olduğu tespit edildi. İlk doz reddi, ailelerin aşılama sürecine başlama aşamasında yeterince bilgilendirilmediği ya da yanlış inanışların erken dönemde etkili olabilmesiyle ilişkili olabilir. Buna karşılık, hatırlatma dozlarında ve ardışık dozlarda gözlenen yüksek ret oranları, ilk doz sonrasında gelişen hafif yan etkilerin yanlış kontrendikasyon olarak algılanması veya çevresel ve sosyal etkilerin ailelerin kararını değiştirmesi ile ilişkili olabilir. Bu durum, özellikle primer serinin ilk dozlarında ailelerin ayrıntılı bilgilendirilmesinin ve hatırlatma dozları öncesinde yan etki kaygılarının doğru yönetilmesinin önemine işaret etmektedir.
Bu çalışmanın bazı sınırlılıkları bulunmaktadır. Kesitsel tasarım nedeniyle nedensel çıkarımların yapılması mümkün değildir. Verilerin yalnızca resmi bildirim kayıtlarına dayanması, eksik veya bildirilmeyen olguların bulunabileceği olasılığını dışlamamaktadır. 2024 yılına ait doğum verilerinin kesinleşmemiş olması nedeniyle bu yıla ilişkin prevalans değerleri tahmini hesaplamalara dayanmaktadır. Veri setinde sosyoekonomik ve davranışsal değişkenlerin bulunmaması, aşı reddine etki eden faktörlerin ayrıntılı analizini sınırlandırmıştır. Ayrıca çalışma tek bir ile ait verileri içerdiği için bulguların genellenebilirliği sınırlıdır.
Sonuç olarak; Bilecik özelinde elde edilen veriler, aşı reddi davranışının özellikle 0–4 yaş grubunda yoğunlaştığını ve çok dozlu aşılara karşı daha yüksek bir ret eğilimi olduğunu ortaya koydu. Bu durum, erken çocukluk dönemine odaklanan hedefli halk sağlığı müdahalelerine, bilgi temelli iletişim kampanyalarına ve dezenformasyonla mücadeleye yönelik stratejilere duyulan acil ihtiyacı göstermektedir. Bu faktörlerin ele alınması, toplumsal bağışıklığın korunması ve çocukluk çağı aşılama programlarının sürdürülebilirliği açısından son derece önemlidir.
Hasta Onamı
Veriler retrospektif olarak değerlendirildiği için hasta onamı alınmamıştır.
Etik Kurul Kararı
Çalışma için KTO Karatay Üniversitesi Tıp Fakültesi İlaç ve Tıbbi Cihaz Dışı Araştırmalar Etik Kurulu’ndan 26 Aralık 2024 tarih ve 2024/027 karar numarasıyla onay alınmıştır. Ardından Bilecik İl Sağlık Müdürlüğü de gerekli idari izinleri vermiştir.
Danışman Değerlendirmesi
Bağımsız dış danışman
Yazar Katkıları
Fikir/Kavram – M.Y.; Tasarım – M.Y.; Denetleme – M.Y.; Kaynak ve Fon Sağlama – M.Y.; Malzemeler/Hastalar – M.Y.; Veri Toplama ve/veya İşleme – M.Y.; Analiz ve/veya Yorum – M.Y.; Literatür Taraması – M.Y.; Makale Yazımı – M.Y.; Eleştirel İnceleme – M.Y.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazar finansal destek beyan etmemiştir.
Yapay Zekâ Kullanım Beyanı
Bu makalenin hazırlanması sırasında yapay zekâ yalnızca dil düzeltme ve yazım denetimi için kullanılmıştır. Makalenin içeriğinden tamamen yazarlar sorumludur. Veri analizi, veri yorumlama veya bilimsel karar verme için hiçbir yapay zekâ aracı kullanılmamıştır.
Referanslar
- World Health Organization. Ten threats to global health in 2019 [Internet]. Geneva: World Health Organization; 2019. [cited August 5, 2025]. Available from: https://www.who.int/news-room/spotlight/ten-threats-to-global-health-in-2019
- Glatman-Freedman A, Nichols K. The effect of social determinants on immunization programs. Hum Vaccin Immunother. 2012;8(3):293–301. [CrossRef]
- Centers for Disease Control and Prevention. Measles cases and outbreaks [Internet]. Atlanta (GA): Centers for Disease Control and Prevention; 2019. [cited August 5, 2025]. Available from: https://www.cdc.gov/measles/data-research/index.html
- Dubé E, Laberge C, Guay M, Bramadat P, Roy R, Bettinger J. Vaccine hesitancy: an overview. Hum Vaccin Immunother. 2013;9(8):1763–73. [CrossRef]
- Larson HJ, Jarrett C, Eckersberger E, Smith DM, Paterson P. Understanding vaccine hesitancy around vaccines and vaccination from a global perspective: a systematic review of published literature, 2007–2012. Vaccine. 2014;32(19):2150–9. [CrossRef]
- Ozawa S, Stack ML. Public trust and vaccine acceptance–international perspectives. Hum Vaccin Immunother. 2013;9(8):1774–8. [CrossRef]
- World Health Organization. Vaccine hesitancy: a growing challenge for immunization programmes [Internet]. Geneva: World Health Organization; 2015. [cited August 5, 2025]. Available from: https://www.who.int/news/item/18-08-2015-vaccine-hesitancy-a-growing-challenge-for-immunization-programmes
- Paterson P, Meurice F, Stanberry LR, Glismann S, Rosenthal SL, Larson HJ. Vaccine hesitancy and healthcare providers. Vaccine. 2016;34(52):6700–6. [CrossRef]
- Ceyhan M. Increase in vaccine refusal cases and its reasons in Türkiye [Internet]. In: International Workshop on Vaccine Hesitancy with Participation of International Stakeholders; 2017; Ankara, Türkiye. Turkish National Pediatric Society; 2017. [cited August 5, 2025]. Available from: https://millipediatri.org.tr/menu/uluslararasi-katilimli-asi-kararsizligicalis-199
- Yıldız Y, Telatar TG, Baykal M, Aykanat Yurtsever B, Yıldız İE. [Evaluation of vaccine refusal during the COVID-19 pandemic period]. Duzce Univ Saglik Bil Enst Derg. 2021;11(2):200–5. [CrossRef]
- Özer Ö, Budak F, Alp S. Is vaccine hesitancy affected by distrust in the healthcare system? A study in Turkish population. Soc Work Public Health. 2023;38(4):323–33. [CrossRef]
- T.C. Anayasa Mahkemesi. Kararlar bilgi bankası [Constitutional Court decisions database] [Internet]. Ankara: T.C. Anayasa Mahkemesi; 2015. [cited August 5, 2025]. Available from: https://kararlarbilgibankasi.anayasa.gov.tr/BB/2013/1789
- Türk Tabipleri Birliği. Zorunlu aşı, “çocuğun üstün yararı”, Anayasa Mahkemesi kararı; TTB önerileri [Mandatory vaccination, “best interest of the child”, Constitutional Court ruling and TTB recommendations] [Internet]. Ankara: Türk Tabipleri Birliği; 2016. [cited August 5, 2025]. Available from: https://www.ttb.org.tr/haber_goster.php?Guid=67a39db8-9232-11e7-b66d-1540034f819c
- T.C. Sağlık Bakanlığı. Aşı portalı: bağışıklama programı ve aşı takvimi [Vaccine portal: immunization program and vaccination schedule] [Internet]. Ankara: T.C. Sağlık Bakanlığı. [cited August 5, 2025]. Available from: https://asi.saglik.gov.tr/bagisiklama-programi-ve-asi-takvimi.html
- Arısoy ES, Ceyhan M, Çiftci E, Hacımustafaoğlu M, Kara A, Kuyucu N, et al. The national vaccination schedule in previously healthy children: the practical recommendations about additional vaccines. J Pediatr Inf. 2014;8:1–6. [CrossRef]
- Turkish Statistical Institute. Adrese dayalı nüfus kayıt sistemi sonuçları, 2023 [Address-based population registration system results, 2023] [Internet]. Ankara: Turkish Statistical Institute (TÜİK); 2024. [cited August 5, 2025]. Available from: https://data.tuik.gov.tr/Bulten/Index?p=Adrese-Dayali-Nufus-Kayit-Sistemi-Sonuclari-2023-49684
- World Health Organization, UNICEF. The state of the world’s children 2023: for every child, vaccination [Internet]. New York: UNICEF; 2023. [cited August 5, 2025]. Available from: https://www.unicef.org/reports/state-of-worlds-children-2023.
- Razai MS, Oakeshott P, Esmail A, Wiysonge CS, Viswanath K, Mills MC. COVID-19 vaccine hesitancy: the five Cs to tackle behavioural and sociodemographic factors. J R Soc Med. 2021;114(6):295–8. [CrossRef]
- European Centre for Disease Prevention and Control. Measles and rubella monitoring report – 2022 [Internet]. Stockholm: European Centre for Disease Prevention and Control (ECDC); 2022. [cited August 5, 2025]. Available from: https://www.ecdc.europa.eu/en/publications-data/measles-annual-epidemiological-report-2022
- Abenova M, Shaltynov A, Jamedinova U, Ospanov E, Semenova Y. The association between parental child vaccination refusal rate and the impact of mass vaccination against COVID-19 in Kazakhstan: An interrupted time series analysis with predictive modelling of nationwide data sources from 2013 to 2022. Vaccines (Basel). 2024;12(4):429. [CrossRef]
- Yucel M, Aydin Keser M. Vaccine hesitancy among family doctors and family health workers: Prevalence and associated factors. J Eval Clin Pract. 2025;31(1):e70012. [CrossRef]
- İlter H. Parental opinions on childhood vaccine refusal and factors affecting vaccination in Konya Province [dissertation]. Konya, Türkiye: Necmettin Erbakan University; 2020.
- Bekiş Bozkurt H. [A general overview of vaccine refusal and a review of the literature]. Kafkas J Med Sci. 2018;8(1):71–6. Turkish. [CrossRef]
- Doğan RA, Altuner Y, Öğütücü Y, Aydoğdu N, Ellialtıoğlu Z, Tunç İ, Zorlu H. [Examination of the factors affecting the acceptance of childhood vaccines: vaccine refusal]. Kastamonu Health Acad. 2024;9(2):288–300. Turkish. [CrossRef]
- Şimşek M. [Vaccine hesitation in primary care; causes, consequences and recommendations]. J Biotechnol Strateg Health Res. 2024;8(3):195–205. Turkish. [CrossRef]
- Larson HJ, de Figueiredo A, Xiahong Z, Schulz WS, Verger P, Johnston IG, et al. The State of Vaccine Confidence 2016: Global insights through a 67-country survey. EBioMedicine. 2016;12:295–301. [CrossRef]
- BBC Türkçe. Türkiye’de aşı karşıtlığı artıyor mu? [Is vaccine opposition increasing in Türkiye?]. In: BBC Türkçe; April 9, 2025. [cited August 5, 2025]. Available from: https://www.bbc.com/turkce/articles/cx2xppjg9j0o
- World Health Organization (WHO). Immunization coverage: global report 2022. Geneva: WHO; 2022. [cited August 5, 2025]. Available from: https://immunizationdata.who.int/
- İlter H, Demir LS. Opinions of parents concerning childhood vaccine refusal and factors affecting vaccination in Konya. Gulhane Med J. 2021;63(2):96–103. [CrossRef]
- Olive JK, Hotez PJ, Damania A, Nolan MS. The state of the antivaccine movement in the United States: A focused examination of nonmedical exemptions in states and counties. PLoS Med. 2018;15(6):e1002578. Erratum in: PLoS Med. 2018;15(7):e1002616. [CrossRef]
- Ontario Agency for Health Protection and Promotion (Public Health Ontario). Immunization coverage report for school pupils in Ontario: 2019–20 to 2022–23 school years [Internet]. Toronto: King’s Printer for Ontario; March 2024. [cited August 5, 2025]. Available from: https://www.publichealthontario.ca/-/media/Documents/I/24/immunization-coverage-2019-2023.pdf?sc_lang=en
- Kestenbaum LA, Feemster KA. Identifying and addressing vaccine hesitancy. Pediatr Ann. 2015;44(4):e71–5. [CrossRef]
- MacDonald NE; SAGE Working Group on Vaccine Hesitancy. Vaccine hesitancy: Definition, scope and determinants. Vaccine. 2015;33(34):4161–4. [CrossRef]
- UNICEF. Immunization Agenda 2030: a global strategy to leave no one behind. New York: UNICEF; 2023. [cited August 5, 2025]. Available from: https://www.who.int/publications/m/item/immunization-agenda-2030-a-global-strategy-to-leave-no-one-behind
- Centers for Disease Control and Prevention. Assessing measles outbreak risk in the United States. Atlanta: Centers for Disease Control and Prevention (CDC); April 4, 2024. [cited August 5, 2025]. Available from: https://www.cdc.gov/ncird/whats-new/measles-outbreak-risk-in-us.html?utm_source=chatgpt.com
- European Centre for Disease Prevention and Control. Countering online vaccine misinformation in the EU/EEA. Stockholm: European Centre for Disease Prevention and Control (ECDC); June 29, 2021. [cited August 5, 2025]. Available from: https://www.ecdc.europa.eu/en/publications-data/countering-online-vaccine-misinformation-eu-eea