En Çok Okunanlar
Özet
Amaç: Şiddetli akut solunum sendromu virusu (SARS-CoV-2)’nun neden olduğu koronavirus hastalığı 2019 (COVID-19), 11 Mart 2020’de ilk olgunun açıklanmasının ardından tüm Türkiye’ye yayılan küresel bir pandemidir. Bu çalışma, COVID-19 hastalarında tam kan sayımı (TKS) parametrelerini, C-reaktif proteinini (CRP), bunların oranlarını ve bu tetkiklerin yoğun bakım ünitesine (YBÜ) yatışı öngörmedeki tanısal faydalarını araştırmayı amaçlamaktadır.
Yöntemler: Üçüncü basamak bir hastaneye başvurarak COVID-19 tanısı alan 339 hastayı ve hastalığın klasik belirti ve semptomları ile başvurmasına rağmen COVID-19 saptanmayan 399 hastayı kapsayan kontrol grubunu retrospektif olarak değerlendirdik. TKS parametreleri, CRP, nötrofil / lenfosit oranı (NLR), trombosit / lenfosit oranı (PLR) ve C-reaktif protein / lenfosit oranı (CLR) her iki grupta değerlendirildi.
Bulgular: Hastalarda, kontrol grubuna kıyasla, beyaz kan hücresi (WBC), lenfosit, nötrofil, hemoglobin (HB) ve trombosit (PLT) değerleri anlamlı olarak düşüktü; NLR, PLR, CLR, CRP ve kırmızı kan hücresi dağılım genişliği (RDW) değerleri anlamlı olarak yüksekti. NLR, PLR ve CLR’nin COVID-19’un tanısında önemli belirleyiciler olduğu bulundu. Ayrıca, YBÜ hastalarında CRP, WBC, RDW, nötrofil, NLR, CLR ve PLR değerleri anlamlı olarak yüksek iken, lenfosit ve HB değerleri diğer hastalara kıyasla YBÜ hastalarında, anlamlı olarak daha düşüktü.
Sonuçlar: TKS parametrelerinin yanı sıra CRP, NLR, PLR ve CLR ucuz, rutin olarak çalışılan parametrelerdir ve COVID-19 tanısının ve ciddiyetinin tahmin edilmesinde faydalı olabilir.
GİRİŞ
Koronavirusler, soğuk algınlığı gibi toplumda yaygın görülen ve kendini sınırlayan hafif infeksiyon tablolarından, Ortadoğu Solunum Sendromu (“Middle East respiratory syndrome,” MERS) ve Ağır Akut Solunum Sendromu (“severe acute respiratory syndrome,” SARS) gibi daha ciddi infeksiyon tablolarına neden olabilen büyük bir virus ailesidir (1). Aralık 2019’da, Çin’in Hubei eyaletinde bulunan Vuhan şehrinde, etyolojisi bilinmeyen pnömoni olguları bildirilmiştir. Etken, Ocak 2020’de, daha önce insanlarda tespit edilmemiş yeni bir koronavirus (2019-nCoV) olarak tanımlanmış ve hastalığın adı koronavirus hastalığı 2019 (COVID-2019) olarak kabul edilmiş; virus, SARS CoV’e benzerliğinden dolayı SARS-CoV-2 olarak adlandırılmıştır. Hastalığın, Vuhan şehri başta olmak üzere Çin Halk Cumhuriyeti’nin diğer eyaletlerine ve dünyaya hızla yayılmış olması nedeniyle Dünya Sağlık Örgütü (DSÖ), 30 Ocak 2020 tarihi itibariyle “Uluslararası Kamu Sağlığı Acil Durumu” ilan edildiğini duyurdu. Salgın, halen tüm dünyada halk sağlığı tehdidi oluşturmaya devam etmektedir (2).
Bulaşıcılığı yüksek olan COVID-19’un patofizyolojisi henüz tam olarak anlaşılamamıştır. Sitokin fırtınası, SARS, MERS ve influenza A virusu infeksiyonlarında önemli bir ölüm nedenidir (3, 4). COVID-19’un da bazı hastalarda şiddetli sitokin fırtınası ile ölüme yol açabileceği bildirilmiştir (5). Birkaç çalışma, serumdaki proinflamatuar sitokinlerin artan miktarlarının pulmoner inflamasyon ve yaygın akciğer hasarı ile ilişkili olduğunu göstermiştir (1). Sitokin fırtınasının şiddeti, COVID-19’un oluşumu, gelişimi ve prognozunda rol alan mekanizmalardan biri olabilir (6). Tam kan sayımı parametreleri, inflamatuar sürecin göstergesi olarak birçok hastalıkta araştırılmıştır (7, 8). C-reaktif protein (CRP) önemli bir inflamatuar parametre ve hastalık progresyon prediktörüdür (9). COVID-19 hastalarında immün yanıtın düzensizliğinin de virusun patolojik sürecinde rol alabileceği bildirilmiştir (10, 11). Bu çalışmanın amacı, laboratuvarda rutin çalışılan tam kan sayımı parameterlerinin, CRP’nin ve parametrelerin oranlarının COVID-19’daki tanısal ve prognostik kriterler olarak etkinliklerini incelemektir.
YÖNTEMLER
Hastalar ve Çalışma Tasarımı
Bu çalışmada, 01 Nisan 2020 ve 15 Mayıs 2020 tarihleri arasında, bir eğitim ve araştırma hastanesinin COVID-19 polikliniğine başvuran hastalar retrospektif olarak incelendi. Sağlık Bakanlığı Bilimsel Danışma Kurulu tarafından oluşturulan COVID-19 Rehberi’ne göre olası olgu kriterlerine uyan semptomlara (ateş, öksürük, nefes darlığı, boğaz ağrısı, baş ağrısı, kas ağrısı, tat ve koku kaybı veya ishal) sahip hastalar değerlendirildi (12). Semptomları hastaneye başvurmadan önceki son beş gün içerisinde başlayan, 18-99 yaşları arasındaki, kadın ve erkek hastalar çalışmaya dahil edildi. Hastalığın tanısı infeksiyon hastalıkları ve klinik mikrobiyoloji ve göğüs hastalıkları doktorları tarafından koyuldu.
Bu çalışmaya hastalık tanısı gerçek zamanlı polimeraz zincir reaksiyonu (RT-PCR) sonucu ile doğrulanmış, 339 COVID-19 hastası dahil edildi. Nazal ve faringeal sürüntü numuneleri, COVID-19 polikliniğinde, DSÖ Rehberleri’ne göre toplandı (13). Laboratuvar parametrelerinin tanısal değerlerinin saptanması için sonuçlar, 399 kişiden oluşan kontrol hasta grubu ile karşılaştırıldı. Kontrol grubu hastaları, COVID-19 hastaları ile aynı tarih aralığında polikliniğine başvuran, olası olgu kriterlerine uygun semptomları olan, semptomları hastaneye başvurmadan son beş gün önce başlamış, RT-PCR testi negatif ve akciğer bilgisayarlı tomografi (BT) görüntüleri normal olarak raporlanan, 18-99 yaşları arasında, kadın ve erkek hastalardan rastgele seçildi.
RT-PCR testi COVID-19 için pozitif olan tüm hastalar hastaneye yatırılmıştı. Hastaların yaşı, cinsiyeti, hastanede yatış süresi, ek hastalıkları, yoğun bakıma yatışları, sağkalımları ve akciğer BT verileri retrospektif olarak hastane bilgi işletim sisteminden tarandı. Hasta ve kontrol grubunun hemogram parametreleri, CRP değerleri ve bu değerlerin oranları [nötrofil/lenfosit oranı (NLR), trombosit /lenfosit oranı (PLR) ve CRP/lenfosit oranı (CLR)] incelendi. Hastaların ilk poliklinik başvurusu sırasında alınan kan tetkik sonuçları değerlendirilmeye alındı. Ayırıcı tanıda COVID-19 düşünülen tüm hastaların ilk poliklinik başvurularında akciğer BT görüntülemesi yapılmıştır. Bu çalışma için etik kuruldan onay alınmış olup tek merkezli bir çalışmadır.
İstatistiksel analizler “IBM SPSS Statistics for Windows. Version 22.0 (Statistical Package for the Social Sciences, IBM Corp., Armonk, NY, ABD)” kullanılarak yapıldı. Tanımlayıcı istatistikler, kategorik değişkenler için sayı ve yüzde, sürekli değişkenler için ortalama ± standard sapma, ortanca (minimum değer – maksimum değer) olarak sunulmuştur. Sürekli değişkenler için normal dağılım analitik yöntemlerle (Kolmogorov-Smirnov ve Shapiro-Wilk testi) değerlendirildi. Normal dağılıma uymayan verilerde iki bağımsız grup arasında karşılaştırmalı analiz için Mann-Whitney U testi kullanıldı. Kategorik değişkenler için bağımsız gruplar arasında karşılaştırma analizleri ki-kare testi ile yapılmıştır. Tedavi öncesi NLR, PLR ve CRP/L’nin tanısal ve prognostik değerleri ROC analizi kullanılarak değerlendirildi. Yoğun bakıma yatışla ilişkili bağımsız faktörleri değerlendirmek için çok değişkenli lojistik regresyon analizi yapıldı. p < 0.05 istatistiksel olarak anlamlı kabul edildi.
BULGULAR
Çalışmada değerlendirilen hastaların yaş ortalaması 49.16±17.01 (yaş aralığı: 18-93) yıldı. Hasta grubunun tümünde COVID-19 için RT- PCR testi pozitif saptanmıştı ve %87.6’sının akciğer BT’sinde viral pnömoni bulguları vardı. Hastaların %12.4’ünde ise akciğer BT normal iken RT-PCR pozitifliği vardı. Hastaların %26.3’ünün ek bir hastalığı vardı. En sık görülen üç ek hastalık sırasıyla; hipertansiyon (%12.4), diabetes mellitus (%8.3) ve koroner arter hastalığıydı (%5.3). Hastanede yatış süreleri ortalama altı (yatış süresi aralığı: 4.0-30.0) gün olup %9.4’ü yoğun bakım servisine yatmıştı. Hastaların %4.1’i eks olmuştu ve hepsi yoğun bakım takibindeydi (Tablo 1).
Çalışmaya dahil edilen kontrol grubu ile hasta grubunun cinsiyet dağılımları benzerken (p=0.589), hasta grubunun yaş ortalaması kontrol grubuna göre anlamlı düzeyde yüksek bulundu (p<0.001). Ortalama trombosit hacmi (MPV) hariç diğer tüm laboratuvar parametrelerinde anlamlı farklılık saptandı. NLR, PLR ve CLR değerlerinin hasta grubunda kontrol grubuna göre yüksekliği anlamlı bulundu (p<0.001). Hemoglobin (Hb) değerlerinde ise COVID-19 hasta grubunda, kontrol grubuna göre istatistiksel olarak anlamlı düzeyde düşük olarak saptandı (p<0.001) (Tablo 2).
NLR, PLR ve CLR değerlerinin, hasta ve kontrol grubu karşılaştırma analizlerinde anlamlı farklılıklar göstermesi üzerine, her üç parametrenin COVID-19 için tanısal öngördürücülüğü ROC analizleri ile değerlendirildi. NLR ve PLR için elde edilen “area under the ROC Curve (AUC)” değeri istatistiksel olarak anlamlıydı (AUC=0.651 ve 0.667) ve en yüksek düzeyde anlamlı olan AUC değeri, CLR (AUC=0.795) için elde edildi (Tablo 3).
Analizler sonucu her üç parametre için elde edilen “cut-off” değerler ve bu “cut-off” değerlere ait duyarlılık, özgüllük, “positive likelihood ratio (+LR)”, “positive predictive value (PPV)” ve “negative predictive value (NPV)” değerleri incelendiğinde; CLR’nin 2.89 ve üzerindeki değerlerinin COVID-19 için tanısal öngördürücülüğünün diğer iki parametreye göre daha iyi olduğu saptandı (Duyarlılık =%67.8, özgüllük =%79.4, +LR=3.29, PPV=73.6% ve NPV=74.2).
COVID-19 hastalarından yoğun bakım yatışı olan ve olmayan hastaların yaş, cinsiyet ve laboratuvar parametreleri karşılaştırıldı. İki grubun cinsiyet dağılımları benzer iken (p=0.490), yoğun bakıma yatırılan hastalarda yoğun bakım yatışı olmayanlara göre, 65 yaş ve üstü hasta sayısı ile ek hastalığa sahip olan hasta sayısı anlamlı düzeyde yüksek bulundu (p<0.001, p<0.001). NLR, PLR ve CLR değerleri, yoğun bakım yatışı olan hasta grubunda, yoğun bakımda yatışı olmayan hasta grubuna göre anlamlı düzeyde yüksekti (p<0.001, p=0.005, p<0.001). Hb değerinin ise yoğun bakıma yatan hastalarda, yatmayan hastalara göre anlamlı düzeyde düşük olduğu görüldü (p<0.001). Yoğun bakıma yatan tüm hastaların akciğer BT’leri COVID-19 ile uyumlu raporlanmıştı (Tablo 4).
Ayrıca yoğun bakıma yatan hastaların %84.4’ünde NLR≥ 2.36, %81.1’inde PLR≥ 130.4 ve %93.8’inde CLR≥2.89 olarak tespit edildi; bu değerler istatistiksel olarak anlamlıydı (p=0.008, p=0.016, p<0.001).
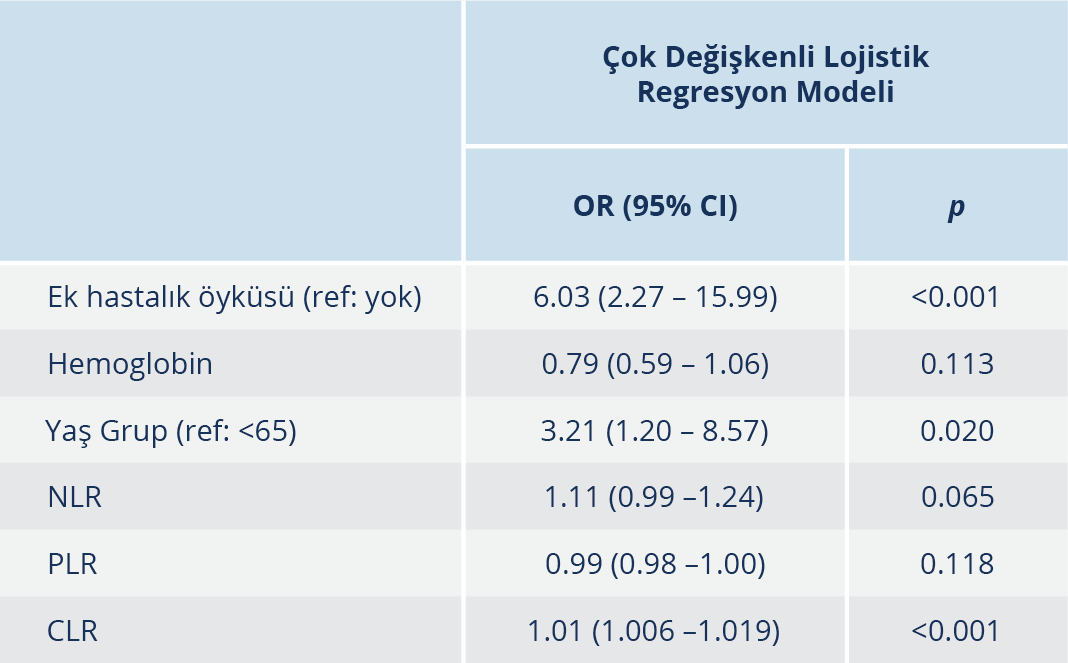
Tablo 5. Yoğun Bakım Yatışı Üzerine Etkili Risk Faktörlerinin Çok Değişkenli Lojistik Regresyon Analizi ile Değerlendirilmesi
Tek değişkenli analizler sonucunda; yaş, ek hastalık öyküsü, Hb, NLR, PLR ve CLR değerleri açısından yoğun bakım yatışı durumuna göre, gruplar arasında istatistiksel olarak anlamlı fark bulundu (p<0.05). Tek değişkenli analizler sonucu anlamlı bulunan bu değişkenler çok değişkenli lojistik regresyon modeline dahil edildi. Kurulan çok değişkenli lojistik regresyon analizi modeli sonucu, ek hastalık öyküsü olanların (OR: 6.03; p<0.001), 65 yaş ve üzerinde olanların (OR: 3.21; p=0.020) ve CLR artışı bulunanların yoğun bakıma yatırılma açısından riskli olduğu saptandı (Tablo 5).
İRDELEME
COVID-19 tanılı 339 hastayı incelediğimiz bu çalışmada; NLR, PLR ve CLR değerleri hem COVID-19 tanısında, hem de yoğun bakıma yatışı öngörmede istatistiksel olarak anlamlı bulundu. Bu parametreler daha önce farklı çalışmalarda ayrı ayrı değerlendirilmiş ve tanı veya prognozdaki rolleri araştırılmıştır (11, 14). Çalışmamızda bu parametrelerin hepsini kapsayacak şekilde hem tanının hem de prognozun öngörülebilirliği incelendi. Değerlendirilen 339 hastanın yaş ortalaması 46 yıl olup COVID-19 olmayanlara göre ortalaması daha yüksekti. COVID-19’un yaşlı erkeklerde ortaya çıkma olasılığının daha yüksek olduğu bazı çalışmalarda tespit edilmiştir (15, 16). Liu ve ark.’nın (14) çalışmasında ise hastaların % 53.4’ü ve Çin’de yapılan, 1049 hastayı içeren başka bir çalışmada ise hastaların %54’ü kadın olarak bildirilmiştir (17). Çalışmamızda erkek hastaların oranı daha yüksek olmakla birlikte cinsiyet oranları aralarında istatiksel olarak fark yoktu. Yoğun bakıma yatan hastaların %68.8’i 65 yaş ve üstüydü; bu yükseklik istatiksel olarak anlamlıydı. Teker ve ark.’nın (18) çalışmasında yaşla beraber COVID-19 hastalığının seyrinin ağırlaştığı ve ölümlerin arttığı belirlenmiştir. Yaşlı hastalarda infeksiyona zemin hazırlayan çok sayıda risk faktörü vardır ve immün fonksiyonlarda zayıflama bunlardan biridir (19). Bu durum yoğun bakıma yatan hastaların yaş ortalamasının daha yüksek olmasının bir nedeni olabilir. Aynı zamanda yaşlılarda kronik hastalıkların artması, öksürük refleksi, dolaşım ve yara iyileşmesinde azalma gibi fizyolojik fonksiyonlar da infeksiyona zemin hazırlayan faktörlerden bazılarıdır (19). Wang ve ark. (20), yaşlı insanların kronik hastalıklar ve infeksiyonlar için daha yüksek risk altında olduğunu, hipertansiyon ve koroner kalp hastalığı olanlarda COVID-19’a bağlı mortalitenin arttığını bildirmiştir. Çalışmamızda hipertansiyon, diabetes mellitus ve koroner arter hastalığı en sık görülen ek hastalıklardı ve yoğun bakıma yatan hastaların %65.6’sının ek hastalığı vardı. Bu durum ek hastalıkların bağışıklık sistemini zayıflatmasına bağlı olabileceği gibi COVID-19’lu yaşlılarda zaten ek hastalıkların daha fazla olması ile de ilgili olabilir.
COVID-19 polikliniğine başvuran hastaların %12.4’ünde RT-PCR testi pozitif iken akciğer BT bulguları doğaldı. Bu durumda hastalar, PCR sonuçları çıkana kadar hastalığı yayma riski oluşturuyor. Ayrıca, Karakoç ve ark.’nın (21) çalışmasında da RT-PCR testlerinin duyarlılığının, COVID-19’un tanısında ve tedavisinin yönlendirilmesinde yeterli olmadığı belirtilmişti. Bu da pandemi kontrolü açısından önemli bir dezavantaj olup bize erken tanıda yol gösterecek başka parametrelerin ihtiyacını göstermiştir. Ferrari ve ark. (22), RT-PCR testi yapma imkanı sınırlı olan gelişmekte olan ülkelerde, basit hematolojik testlerin COVID-19 tanısında kullanılabileceğini belirtmişlerdir. Ayrıca her ne kadar genetik olarak aralarında farklar olsa da, hala fiziksel ve kimyasal olarak birçok benzerlik taşıyan SARS-CoV ile ilgili çalışmalarda da, hematolojik parametrelerin önemi vurgulanmıştır (1, 3). SARS hastalarının retrospektif bir analizinde, tanı alan hastaların %68 ile %90’ınında lenfositopeni, %20 ile %45’inde trombositopeni ve %20 ile %34’ünde lökopeni saptandığı bildirilmiştir (23). Çalışmamızda, COVID-19 hastalarında Hb değeri kontrol grubuna göre anlamlı düzeyde düşük bulundu. Zheng ve ark. (29), COVID-19 hastalarının %21.75’inde anemi bulunduğunu bildirirken, Li ve ark. (24), Hb düzeyinin kontrol grubuna göre farklı olmadığını bildirmiştir. Çalışmamızda, yoğun bakıma yatan hastaların Hb değeri de yoğun bakım yatışı olmayan hastalara göre daha düşüktü. Bu durum yaşlı ve komorbitesi yüksek olan hastalarda sıklıkla kronik hastalık anemisi görülmesine bağlı olabilir. Ayrıca Hb düşüklüğünün, COVID-19’da kötü prognoz parametrelerden biri olabileceğini de düşündürmüştür. Bunun için virusun patogenezini açıklamaya yönelik kapsamlı çalışmalara ihtiyaç vardır.
RDW, eritrositlerin heterojenitesini gösteren bir parametredir ve sistemik inflamasyon RDW artışına neden olabilmektedir (25). Lu ve ark. (26) tarafından, COVID-19 hastalarının laboratuvar parametrelerinin incelendiği çalışmada RDW değerinin arttığı belirtilmiştir. Gong ve ark. (27) ise RDW artışı ile COVID-19 şiddetinin ilişkili olduğunu belirtmiştir. Bizim çalışmamızda RDW, COVID-19 hastalarında kontrol grubuna göre ve yoğun bakıma yatan hastalarda da yatmayanlara göre anlamlı düzeyde yüksekti. Bu da RDW’nin pratikte tanısal ve prognozu öngörme amaçlı kullanılabileceğini ortaya koymuştur.
Lenfopeni, COVID-19 hastalarında yaygın bir anomali olarak bildirilmiştir (11, 24). Apoptozunun bir sonucu olarak, MERS infeksiyonunda da klinik tablosu kötü olan hastalarda lenfopeni saptanmıştır (28). Qin ve ark.’nın (11) yaptıkları bir çalışmada, COVID-19 hastalarında lenfositlerin neredeyse yarı yarıya azaldığı bildirilmiştir ve koronavirusların özellikle T-lenfositlerin sayısını azaltarak etki gösterdiği belirtilmiştir. Çin’de 141 COVID-19 hastasının incelendiği bir çalışmada, hastaların yaklaşık yarısında (%46.8) başvuru sırasında lenfopeni varken, bu oran şiddetli hastalarda % 82.8’i olarak saptanmış olup klinik tablo ağırlaştıkça lenfopeninin belirginleştiği rapor edilmiştir (29). Çalışmamızda da hasta grubunda anlamlı olarak lenfopeni saptandı.
Çalışmamızda, COVID-19 hastalarında, hastalık olmayanlara göre nötrofil ve lökosit sayısı anlamlı düzeyde düşük iken yoğun bakımda yatan hastalarda yoğun bakıma yatmayanlara göre nötrofil ve lökosit sayısı anlamlı olarak daha yüksekti. İtalya’da, 105 COVID-19 hastasının, 102 kontrol grubu hastası ile karşılaştırıldığı bir çalışmada sadece lökosit sayısında anlamlı düzeyde fark görülmüş ve bu sonucun hasta sayısının azlığından kaynaklanabileceği belirtilmiştir (22). Li ve ark.’nın (24), 989 hastayı inceledikleri çalışmada ise COVID-19 hastalarında lökopeni varlığı istatistiksel olarak anlamlı bulunmuştur. Lagunas-Rangel’in (30) çalışmasında ise ciddi COVID-19 hastalarında, NLR’nin anlamlı düzeyde yüksek olduğu ve sitokin fırtınasının bir sonucu olarak nötrofili olabileceği bildirilmiştir. Bu sonuç, hastalarda klinik durum kötüleştikçe nötrofil sayısının artmasına veya lenfosit sayısının azalmasına bağlanabilir. Bu sonucu doğrulamak için düzenli olarak laboratuvar değerlerinin takip edildiği geniş çaplı çalışmalara ihtiyaç vardır. NLR, sistemik inflamasyon ve bakteriyel infeksiyon için öngörücü olarak kabul edilmektedir (31). Qin ve ark.’nın (11), 452 COVID-19 hasta ile yaptıkları çalışmada, NLR’nin hastalığın şiddeti ile korelasyon gösterdiği bulunmuş ve hastalığın patogenezinde hiperinflamatuar yanıtın rol alabileceği bildirilmiştir. Güneysu ve ark. (32), COVID-19 hastalarında NLR’nin mortaliteyi belirlemek için kullanılabileceğini belirtmiştir. Çalışmamızda NLR değeri, hem COVID-19 hastalarında tanısal olarak anlamlı bulundu, hem de yoğun bakıma yatan hastalarda daha yüksek saptandı. NLR’nin pratikte kullanılabilecek bir parametre olduğu sonucuna vardık. Hou ve ark.’nın (33) yaptığı bir çalışmada, şiddetli COVID-19’da, nötrofil sayılarının, sitokin konsantrasyonlarının (IL-2R, IL-6, IL-8, IL-10 ve TNF-a) ve CRP’nin arttığı bildirilmiştir.
CRP, sepsisin infeksiyöz ve non-infeksiyöz nedenlerini ayırt etmede kullanılabilen bir parametredir (34). SARS’da mortalite ile CRP’nin ilişkili olduğu gösterilmiştir (10). Aynı zamanda, IL-6, IL-8 ve TNF-alfa gibi sitokinlerin hızlı şekilde yükselmesinin, akut solunum sıkıntısı sendromu (ARDS) gelişiminde rol oynadığı ve bu sitokinler ile CRP yüksekliğinin SARS’da akciğer infiltrasyonu ile ilişkili olduğu bildirilmiştir (9). İran’da COVID-19 tanılı 100 hastanın değerlendirildiği bir çalışmada, komorbid durumların, yüksek CRP düzeylerinin ve düşük lenfosit sayısının artmış ölüm riski ile ilişkili olduğunu bildirilmiştir (35). Mardani ve ark.’nın (36) laboratuvar parametlerinin tanı gücünü araştırdıkları çalışmasında, COVID-19 için tanı koymada CRP’nin güçlü olduğu fakat lenfosit değerinin olmadığı bildirilmiştir. Bizim çalışmamızda ise hasta grubunda ve yoğun bakım yatışı olanlarda, CRP anlamlı düzeyde yüksek olup lenfosit anlamlı düzeyde düşüktü.
Çin’de yapılan, altı çalışmanın derlendiği ve 828 hastayı içeren bir meta-analizde ise hastaların 407’si ağır/şiddetli hasta olarak değerlendirilmiş ve bu hastalarda ağır olmayan hasta grubuna göre CLR değerindeki fark anlamlı bulunmuştur (30). Çalışmamızda, COVID-19 hastası olanlarda, kontrol grubuna göre ve yoğun bakıma yatanlarda yatmayanlara göre, CLR’de anlamlı düzeyde yükseklik tespit edildi; COVID-19 tanısında en yüksek duyarlılık ve özgüllük CRL’ye aitti. CLR aynı zamanda yoğun bakıma yatış için risk faktörü olarak bulundu. Bu sonuçlarla, olası olgu kriterlerine sahip semptomlarla polikliniklere başvuran hastalarda, CLR değerinin tanıda kullanılabileceğini ve CLR>2.89 olan hastalarda COVID-19 ihtimalinin diğer hastalara göre daha yüksek olabileceğini saptadık. Aynı zamanda RT-PCR ile COVID-19 tanısı kesinleşmiş olgularda CLR>2.89 değerinin yoğun bakıma yatış için risk faktörü kabul edilerek kötü prognostik faktör olarak değerlendirilebileceği sonucuna vardık.
Trombositlerin, nötrofillerin ve diğer inflamatuar hücrelerin inflamatuar yanıtta önemli görevleri vardır (37). Daha önce yapılmış bazı çalışmalar, şiddetli infeksiyonların ve bağışıklık ile ilişkili faktörlerin trombosit sayısında hızlı bir düşüşe ve sekonder trombositopeniye neden olduğunu göstermiştir (38). PLR artışının, prognoz ile ilişkili olduğu ve potansiyel bir inflamatuar belirteç olarak kullanılabileceği de bildirilmiştir (39). SARS infeksiyonunda, trombositopeninin öne çıkan laboratuvar bulgularından biri olduğu ve prognoz ile ilişkili olabileceği raporlanmıştır (40). Çin’de yapılan ve 141 hastanın incelendiği bir çalışmada şiddetli COVID-19 hastalarında trombosit sayısının anlamlı düzeyde daha düşük olduğu ve klinik durum kötüleştikçe trombosit sayısının daha da düştüğü rapor edilmiştir (29). Qu ve ark. (37) ise, COVID-19 hastalarında PLR değerinin, özellikle ciddi seyirli ve yaşlı hastalarda daha düşük olduğunu ve ciddi durumdaki hastalar için bağımsız faktör olduğunu belirtmişlerdir. Çalışmamızda ise COVID-19 hastalarında, kontrol grubuna göre trombosit sayısında anlamlı düzeyde düşüklük vardı fakat yoğun bakıma yatışı olanlarla yatışı olmayanlar arasında anlamlı düzeyde fark tespit edilmedi. Bu sonuç bize trombosit sayısının, hastalığın seyrindeki öngörücü etkisinin saptanması için daha fazla hasta ile yapılan ve hastanedeki takip sürecine yayılan çalışmalara gereksinim olduğunu göstermiştir. PLR ise literatür verileri ile uyumlu bir şekilde hem hasta grubunda kontrol grubuna göre hem de yoğun bakıma yatan hastalarda, yatmayanlara göre daha yüksekti. PLR’nin tanısal öngörücülüğü istatistiksel olarak anlamlıydı ve PLR ≥130.4 olan olası olgularda COVID-19 tanısının ön planda düşünülerek kötü prognoz açısından dikkat edilmesi gerektiği sonucuna ulaşıldı.
COVID-19 hastalarında prognozu öngörebilmek büyük önem taşır. Ciddi seyirli olabileceği düşünülen hastalar daha erken dönemde hastaneye yatırılır, yakın medikal destek ve tedavi sağlanır. Bu da mortalitenin azaltılmasında etkili olabilir. Çalışmamızda NLR, PLR ve CLR gibi basit tetkikler hem COVID-19 tanısında hem de yoğun bakım yatışında önemli belirleyiciler olarak bulunmuştur.
Çalışmanın kısıtlı yönleri
Çalışmamız tek merkezli bir çalışmadır. COVID-19’da tanısal gücü değerlendirebilmek için hastaların poliklinikteki ilk başvuru laboratuvar değerleri dikkate alınmış olup hastanedeki yatış süreci boyunca oluşan laboratuvar parametrelerindeki değişiklikler takip edilmemiştir. Ayrıca, laboratuvar sonuçları bakteriyel koinfeksiyonlardan etkilenmiş olabilir.
Sonuç
Neredeyse her laboratuvarda yapılan tam kan sayımı ve CRP kullanılarak hastalığın tanısı ve ciddiyeti öngörülebilir. Bu kapsamda, NLR, PLR ve CLR’nin pratikte yardımcı olmasının yanı sıra 65 yaş üstü olmak, ek hastalık ve CLR kötü prognostik faktörler olarak değerlendirilebilir.
Hasta Onamı
Retrospektif bir çalışma olduğu için alınmamıştır.
Etik Kurul Kararı
Çalışma için Ondokuz Mayıs Üniversitesi Klinik Araştırmalar Etik Kurulu’ndan 26.06.2020 tarih ve 2020/409 karar numarasıyla onay alınmıştır.
Danışman Değerlendirmesi
Bağımsız dış danışman.
Yazar Katkıları
Fikir/Kavram – T.Ü.U., M.D., H.C.B.; Tasarım – T.Ü.U., M.D., H.C.B.; Denetleme – T.Ü.U., M.D.; Kaynak ve Fon Sağlama – T.Ü.U., M.D.; Malzemeler/Hastalar – T.Ü.U., M.D.; Veri Toplama ve/veya İşleme – T.Ü.U., M.D.; Analiz ve/veya Yorum – T.Ü.U., H.C.B.; Literatür Taraması – T.Ü.U., M.D., H.C.B.; Makale Yazımı – T.Ü.U., H.C.B.; Eleştirel İnceleme – T.Ü.U., M.D., H.C.B.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazarlar finansal destek beyan etmemiştir.
Referanslar
- Channappanavar R, Perlman S. Pathogenic human coronavirus infections: Causes and consequences of cytokine storm and immunopathology. Semin Immunopathol. 2017;39(5):529-39. [CrossRef]
- Epidemiology Working Group for NCIP Epidemic Response, Chinese Center for Disease Control and Prevention. The epidemiological characteristics of an outbreak of 2019 novel coronavirus diseases (COVID-19) in China. Chin J Epidemiol. 2020;41(02):145-51. Chinese. [CrossRef]
- Huang KJ, Su IJ, Theron M, et al. An interferon-gamma-related cytokine storm in SARS patients. J Med Virol. 2005;75(2):185-94. [CrossRef]
- Li C, Yang P, Zhang Y, et al. Corticosteroid treatment ameliorates acute lung injury induced by 2009 swine origin influenza A (H1N1) virus in mice. PLoS One. 2012;7(8):e44110. [CrossRef]
- Mattiuzzi C, Lippi G. Which lessons shall we learn from the 2019 novel coronavirus outbreak? Ann Transl Med. 2020;8(3):48. [CrossRef]
- Peiris JSM, Hui KP, Yen HL. Host response to influenza virus: Protection versus immunopathology. Curr Opin Immunol. 2010;22(4):475-81. [CrossRef]
- Luo H, He L, Zhang G, et al. Normal reference intervals of neutrophil-to-lymphocyte ratio, platelet-to-lymphocyte ratio, lymphocyte-to-monocyte ratio, and systemic immune inflammation index in healthy adults: A large multi-center study from Western China. Clin Lab. 2019;65(3). [CrossRef]
- Kanya P, Rattarittamrong E, Wongtakan O, et al. Platelet function tests and inflammatory markers for the differentiation of primary thrombocytosis and secondary thrombocytosis. Asian Pac J Cancer Prev. 2019;20(7):2079-85. [CrossRef]
- Wang JT, Sheng WH, Fang CT, et al. Clinical manifestations, laboratory findings, and treatment outcomes of SARS patients. Emerg Infect Dis. 2004;10(5):818-24. [CrossRef]
- Sheng WH, Chiang BL, Chang SC, et al. Clinical manifestations and inflammatory cytokine responses in patients with severe acute respiratory syndrome. J Formos Med Assoc. 2005;104(10):715-23.
- Qin C, Zhou L, Hu Z, et al. Dysregulation of immune response in patients with Coronavirus 2019 (COVID-19) in Wuhan, China. Clin Infect Dis. 2020;71(15):762-8. [CrossRef]
- COVID-19 Rehberi [İnternet]. T.C. Sağlık Bakanlığı COVID-19 Bilgilendirme Platformu. [erişim 29 Ocak 2021]. https://covid19.saglik.gov.tr/TR-66301/covid-19-rehberi.html
- Coronavirus disease (COVID-19) pandemic [İnternet]. WHO. [erişim 29 Ocak 2021]. https://www.who.int/emergencies/diseases/novel-coronavirus-2019
- Liu Y, Du X, Chen J, et al. Neutrophil-to-lymphocyte ratio as an independent risk factor for mortality in hospitalized patients with COVID-19. J Infect. 2020;81(1): e6-e12. [CrossRef]
- Chen N, Zhou M, Dong X, et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: A descriptive study. Lancet. 2020;395(10223):507-13. [CrossRef]
- Aggarwal S, Garcia-Telles N, Aggarwal G, Lavie C, Lippi G, Henry BM. Clinical features, laboratory characteristics, and outcomes of patients hospitalized with coronavirus disease 2019 (COVID-19): Early report from the United States. Diagnosis (Berl). 2020;7(2):91-6. [CrossRef]
- Ai T, Yang Z, Hou H, et al. Correlation of chest CT and RT-PCR testing for coronavirus disease 2019 (COVID-19) in China: A report of 1014 cases. Radiology. 2020;296(2):E32-E40. [CrossRef]
- Teker A, Emecen A, Girgin S, Keskin H, Şiyve N, Sezgin E, et al. Türkiye’de bir üniversite hastanesinde COVID-19 olgularının epidemiyolojik özellikleri. Klimik Derg. 2021;34:61-8. [CrossRef]
- Boe DM, Boule LA, Kovacs EJ. Innate immune responses in the ageing lung. Clin Exp Immunol. 2017;187(1):16-25. [CrossRef]
- Wang K, Zuo P, Liu Y, et al. Clinical and laboratory predictors of in-hospital mortality in patients with coronavirus disease-2019: A cohort study in Wuhan, China. Clin Infect Dis. 2020;71(16):2079-88. [CrossRef]
- Karakoç ZÇ, Pınarbaşı-Şimşek B, Asil R, et al. COVID-19 pandemisinde birinci dalga: Tek merkez deneyimi. Klimik Derg. 2020; 33:223-9. [CrossRef]
- Ferrari D, Motta A, Strollo M, Banfi G, Locatelli M. Routine blood tests as a potential diagnostic tool for COVID-19. Clin Chem Lab Med. 2020;58(7):1095-9. [CrossRef]
- Yang M, Hon KL, Li K, Fok TF, Li CK. The effect of SARS coronavirus on blood system: Its clinical findings and the pathophysiologic hypothesis. Zhongguo Shi Yan Xue Ye Xue Za Zhi. 2003;11(3):217-21.
- Li Q, Ding X, Xia G, et al. Eosinopenia and elevated C-reactive protein facilitate triage of COVID-19 patients in fever clinic: A retrospective case-control study. EClinicalMedicine. 2020;23:100375. [CrossRef]
- Salvagno GL, Sanchis-Gomar F, Picanza A, Lippi G. Red blood cell distribution width: A simple parameter with multiple clinical applications. Crit Rev Clin Lab Sci. 2015;52(2):86-105. [CrossRef]
- Lu G, Wang J. Dynamic changes in routine blood parameters of a severe COVID-19 case. Clin Chim Acta. 2020; 508:98-102. [CrossRef]
- Gong J, Ou J, Qiu X, et al. A tool for early prediction of severe coronavirus disease 2019 (COVID-19): A multicenter study using the risk nomogram in Wuhan and Guangdong, China. Clin Infect Dis. 2020;71(15):833-40. [CrossRef]
- Chu H, Zhou J, Wong BH, et al. Middle East respiratory syndrome coronavirus efficiently infects human primary T lymphocytes and activates the extrinsic and intrinsic apoptosis pathways. J Infect Dis. 2016;213(6):904-14. [CrossRef]
- Zheng Y, Zhang Y, Chi H, et al. The hemocyte counts as a potential biomarker for predicting disease progression in COVID-19: A retrospective study. Clin Chem Lab Med. 2020;58(7):1106-15. [CrossRef]
- Lagunas-Rangel FA. Neutrophil-to-lymphocyte ratio and lymphocyte-to-C-reactive protein ratio in patients with severe coronavirus disease 2019 (COVID-19): A meta-analysis. J Med Virol. 2020;92(10):1733-4. [CrossRef]
- Curbelo J, Luquero Bueno S, Galván-Román JM, et al. Inflammation biomarkers in blood as mortality predictors in community-acquired pneumonia admitted patients: Importance of comparison with neutrophil count percentage or neutrophil-lymphocyte ratio. PLoS One. 2017;12(3):e0173947. [CrossRef]
- Güneysu F, Guner NG, Erdem AF, Durmus E, Durgun Y, Yurumez Y. Can COVID-19 Mortality be Predicted in the Emergency Room? J Coll Physicians Surg Pak. 2020;30(9):928-32.[CrossRef]
- Hou H, Zhang B, Huang H, et al. Using IL-2R/lymphocytes for predicting the clinical progression of patients with COVID-19. Clin Exp Immunol. Clin Exp Immunol. 2020;201(1):76-84.[CrossRef]
- Reny JL, Vuagnat A, Ract C, Benoit MO, Safar M, Fagon JY. Diagnosis and follow-up of infections in intensive care patients: Value of C-reactive protein compared with other clinical and biological variables. Crit Care Med. 200;30(3):529-35. [CrossRef]
- Javanian M, Bayani M, Shokri M, et al. Clinical and laboratory findings from patients with COVID-19 pneumonia in Babol North of Iran: A retrospective cohort study. Rom J Intern Med. 2020;58(3):161-7. [CrossRef]
- Mardani R, Ahmadi Vasmehjani A, Zali F, et al. Laboratory parameters in detection of COVID-19 patients with positive RT-PCR; a diagnostic accuracy study. Arch Acad Emerg Med. 2020;8(1):e43.
- Qu R, Ling Y, Zhang YH, et al. Platelet-to-lymphocyte ratio is associated with prognosis in patients with coronavirus disease-19. J Med Virol. 2020;92(9):1533-41. [CrossRef]
- Rousan TA, Aldoss IT, Cowley BD Jr, et al. Recurrent acute thrombocytopenia in the hospitalized patient: Sepsis, DIC, HIT, or antibiotic-induced thrombocytopenia. Am J Hematol. 2010;85(1):71-4. [CrossRef]
- Li Q, Guan X, Wu P, et al. Early transmission dynamics in Wuhan, China, of novel coronavirus-infected pneumonia. N Engl J Med. 2020;382(13):1199-207. [CrossRef]
- Berger A, Drosten Ch, Doerr HW, Stürmer M, Preiser W. Severe acute respiratory syndrome (SARS)–Paradigm of an emerging viral infection. J Clin Virol. 2004;29(1):13-22. [CrossRef]