En Çok Okunanlar
Özet
Amaç: Nörosifiliz, sifilizin en ciddi formlarından biri olup klinik bulguların çeşitliliği ve serolojik testlerin yorumlanmasındaki güçlükler nedeniyle tanısı ve tedaviye yanıtının değerlendirilmesi zordur. Uygun tedaviye rağmen bazı olgularda hastalık devam edebildiğinden düzenli izlem ve gerçek yaşam verilerinin değerlendirilmesi önemlidir. Bu çalışmada merkezimizde 18 yıllık dönemde tanı alan nörosifiliz olgularının klinik özellikleri, laboratuvar bulguları ve tedavi sonrası sonuçları değerlendirildi.
Yöntemler: Bu retrospektif gözlemsel çalışmada, 2005–2022 yılları arasında sifiliz testi pozitif olup nörosifiliz tanısı alan ≥18 yaş hastaların verileri tıbbi kayıtlardan elde edilerek analiz edildi. Tanı ve sınıflandırma ABD Hastalık Kontrol ve Korunma Merkezleri (Centers for Disease Control and Prevention, CDC) kriterlerine göre yapıldı. Demografik veriler, klinik bulgular, serolojik ve beyin omurilik sıvısı (BOS) sonuçları, uygulanan tedaviler ve tedavi sonrası klinik yanıtlar değerlendirildi.
Bulgular: Sifiliz testi pozitif 503 olgunun 23’ü (%4.6) nörosifiliz tanısı almıştı. Olguların 3’ü (%13) kadındı ve 3 (%13) hastada HIV infeksiyonu saptandı. Tüm hastalar semptomatikti; 7’sinde (%30.4) oküler, 16’sında (%69.5) nörolojik semptomlar vardı. En sık klinik tablo tabes dorsalis olup 7 (%30.4) hastada izlendi. Tanı kriterlerine göre hastaların 4’ü (%17.4) olası, 13’ü (%56.5) yüksek olası ve 6’sı (%26.1) doğrulanmış nörosifiliz olarak sınıflandırıldı; 15’i (%65) tersiyer, 8’i (%35) sekonder evredeydi. Serum “rapid plasma reagin” (RPR) titreleri 1:1–1:512 aralığındaydı. Ortalama beyin omurilik sıvısı (BOS) lökosit sayısı 30/mm3 olup protein düzeyleri 24–544 mg/dl aralığındaydı. BOS “Venereal Disease Research Laboratory” (VDRL) testi 6 hastada, Treponema pallidum hemaglütinasyon testi (TPHA) 15 hastada pozitifti. Yirmi iki hastanın 7’sinde (%32) tam iyileşme sağlanırken 14’ünde (%64) sekel gelişmişti; 1 (%4.5) hasta ise kaybedilmişti.
Sonuç: Nörosifiliz değişken klinik bulgularla seyredebildiğinden tanısı güçtür. Sifiliz tanısı alan hastalar nörosifiliz bulguları açısından dikkatle değerlendirilmeli; retinit veya üveit olgularında sifiliz ayırıcı tanıda düşünülmeli ve bu hastalar nörosifiliz yönünden araştırılmalıdır.
GİRİŞ
Sifiliz, Treponema pallidum subspecies pallidum’un etkeni olduğu, multisistemik, kronikleşebilen, bulaşıcı bir bakteriyel infeksiyondur (1). Hem bireysel hem de halk sağlığı açısından önemli olan bu hastalığın bulaşma yollarının bilinmesine ve kesin tedavisinin olmasına rağmen, dünyada ve ülkemizde son 10 yılda insidansının giderek arttığı gösterilmiştir (2–4). Hastalığın farklı klinik belirtiler ile seyretmesi ve serolojik testlerin yorumundaki güçlükler nedeniyle tanı ve tedavi süreci zor olabilmektedir (2). Nörosifiliz, sifilizin en ciddi formlarından biridir ve sekelle sonuçlanabilir. Sifilizin herhangi bir evresinde asemptomatik veya semptomatik nörolojik tutulum gelişebilir; semptomatik tutulumda farklı klinik seyirler görülebilir (5). Tedaviye rağmen hastalığın ilerlemesi, semptomların devam etmesi veya tekrarlaması mümkündür. Bu nedenle hastaların uzun süreli takibi önemlidir. Öte yandan literatürde bu konuya ilişkin gerçek yaşam verileri sınırlıdır (6).
Bu çalışmada merkezimizde 18 yıllık bir süre içinde, nörosifiliz tanısı alan olguların epidemiyolojik ve klinik özellikleri ile laboratuvar bulguları ve tedavi sonrası klinik yanıtları değerlendirildi.
YÖNTEMLER
Çalışma retrospektif gözlemsel bir çalışma olarak planlandı ve Bursa Uludağ Üniversitesi Tıp Fakültesi seroloji laboratuvarı kayıtlarından 2005–2022 yılları arasında sifiliz testi pozitif olan, 18 yaş ve üzerindeki hastaların kayıtlarına ulaşıldı. Bu hastalar arasından nörosifiliz tanısı alan olgular tespit edilerek, hastane dosya sistemi üzerinden demografik veriler, başvuru şikâyetleri, fizik muayene bulguları, laboratuvar verileri, özgül ve özgül olmayan sifiliz test sonuçları, beyin omurilik sıvısı (BOS) bulguları, varsa kraniyal manyetik rezonans görüntüleme (MRG) raporları, uygulanan tedaviler, tedavi sonrası klinik veriler, eşlik eden anti-HIV sonuçları, sifilizin diğer organ tutulumları değerlendirildi.
Hastanemizde treponemal test olarak sifiliz Treponema pallidum hemaglütinasyon testi (sifiliz-TPHA), nontreponemal test (NTT) olarak serumda “rapid plasma reagin” (RPR) ve BOS’ta “Venereal Disease Research Laboratory” (VDRL) testi kullanılmaktadır. Hastaların sifiliz serolojik tanısı geleneksel veya ters algoritma uygulanarak konulmuş olup sifiliz evreleri (primer, sekonder, latent ve tersiyer sifiliz) ile nörosifiliz, oküler sifiliz, kardiyak sifiliz ve otik sifiliz tanıları, ABD Hastalık Kontrol ve Korunma Merkezleri (Centers for Disease Control and Prevention, CDC) rehberine uygun olarak belirlenmişti; nörosifiliz hastaları aynı rehbere göre olası, yüksek olası, kesin nörosifiliz olarak sınıflandırıldı (7). Buna göre olası nörosifiliz, serumda reaktif sifiliz TPHA ve/veya RPR varlığı ile birlikte, başka bir nedenle açıklanamayan ve nörosifiliz ile uyumlu klinik semptom veya bulguların bulunması olarak; yüksek olası nörosifiliz ise serumda reaktif RPR ve/veya reaktif sifiliz TPHA sonucuna ek olarak, başka bir nedenle açıklanamayan nörosifiliz ile uyumlu klinik semptom veya bulguların bulunması ve BOS’ta protein düzeyinin >45 mg/dl, lökosit sayısının >5/mm³ olması ya da BOS sifiliz TPHA pozitifliğinin saptanması olarak kabul edildi. Kesin nörosifiliz ise klinik bulgulara ek olarak, serumda reaktif RPR ve/veya reaktif sifiliz TPHA ve BOS VDRL pozitifliğinin saptanması olarak tanımlandı (7,8). Çalışmamızda izole oküler sifiliz ile takip edilip BOS incelemesi yapılmayan hastalar nörosifiliz olarak değerlendirilmedi.
Tedavi yanıtı klinik yanıt ve serolojik testler ile değerlendirildi. Serolojik yanıt, erken sifilizde tedaviden sonraki 6–12 ay içinde, geç sifilizde ise 12–24 ay içinde NTT’de en az iki dilüsyon (4 kat) düşüş saptanması veya başlangıç titresi 1:1–1:2 olan olgularda testin nonreaktif hale gelmesi olarak kabul edildi (6). Serolojik tedavi başarısızlığı; yeniden infeksiyon dışlandıktan sonra, nontreponemal titrelerde başlangıçtaki düşüşü takiben, en az 2 hafta süreyle belgelenmiş dört kat artış saptanması olarak tanımlandı (9).
Helsinki Bildirgesi’ne uygun olarak yürütülen çalışma için Bursa Uludağ Üniversitesi Tıp Fakültesi Klinik Araştırmalar Etik Kurulu’ndan 7 Mart 2023 tarih ve 2023-5/10 karar numarasıyla onay alındı. Çalışmanın retrospektif yapısı nedeniyle yazılı onam şartı aranmadı.
İstatistiksel Analizler
Çalışmada elde edilen veriler SPSS Statistics for Windows v. 29.0 (IBM Corp., Armonk, NY, ABD) programı ile değerlendirildi. Tanımlayıcı veriler sayı (n), yüzde (%), ortalama, ortanca, standart sapma (SS), minimum ve maksimum değerler olarak sunuldu.
BULGULAR
Hastanenin seroloji laboratuvarı kayıtlarından 2005–2022 yılları arasında sifiliz seropozitifliği olan 573 erişkin hasta tespit edildi. Hastalardan 13’ü yalancı pozitiflik düşünüldüğü, 57 hasta ise dosya verilerine ulaşılamadığı için çalışma dışı bırakıldı. Kalan 503 sifiliz olgusundan, 23’ünde (%4.57) nörosifiliz tespit edildi. Çalışmaya alınan bu 23 olgunun 3’ü (%13) kadındı. Tanı kriterlerine göre 4’ü (%17.4) olası, 13’ü (%56.5) yüksek olası, 6’sı (%26.1) kesin nörosifiliz olarak sınıflandırıldı; 3 (%13) hastada HIV infeksiyonu saptandı. Hastaların yaşları 26–74 yaş arasında değişmekte olup ortalama yaş 46.5 ± 13.8 yıl idi. Çalışma döneminde saptanan 9 (%39) olgunun hastanemize başvurmadan önce sifiliz tedavisi aldığı belirlendi. Bu hastalardan 2’sinin 21 gün süreyle uygulanan intravenöz kristalize penisilin, 4’ünün intramüsküler olarak üç doz 2.4 MÜ benzatin penisilin (intramüsküler), 1’inin 10 gün boyunca intramüsküler olarak günde iki kez 800 000 Ü prokain penisilin almış olduğu öğrenildi; 2 kişi ise daha önceden aldıkları tedavinin ayrıntılarını hatırlamıyordu.
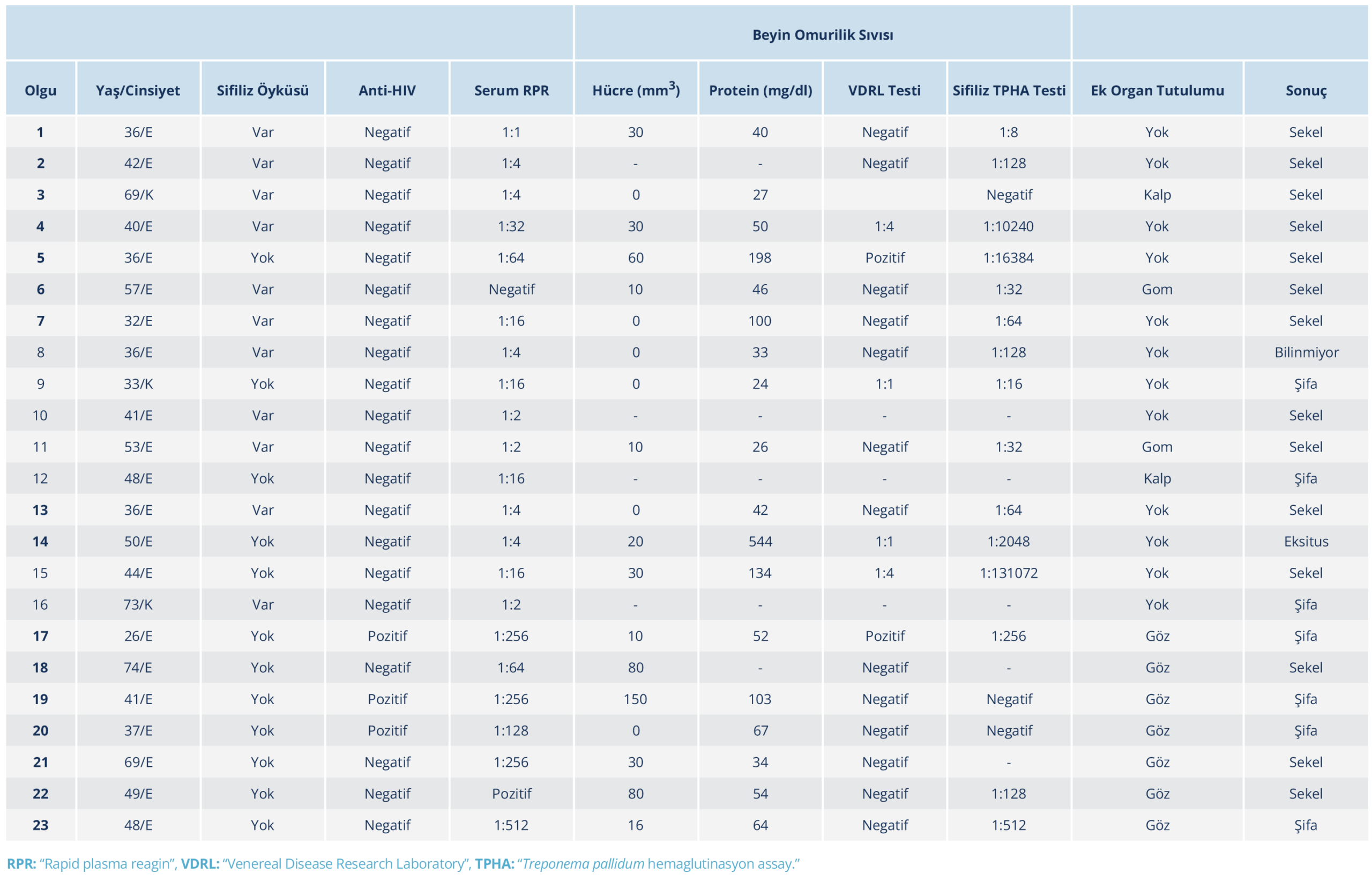
Tablo 4. Nörosifiliz Olgularının Epidemiyolojik Özellikleri, Laboratuvar Tetkikleri ve Tedavi Sonuçları
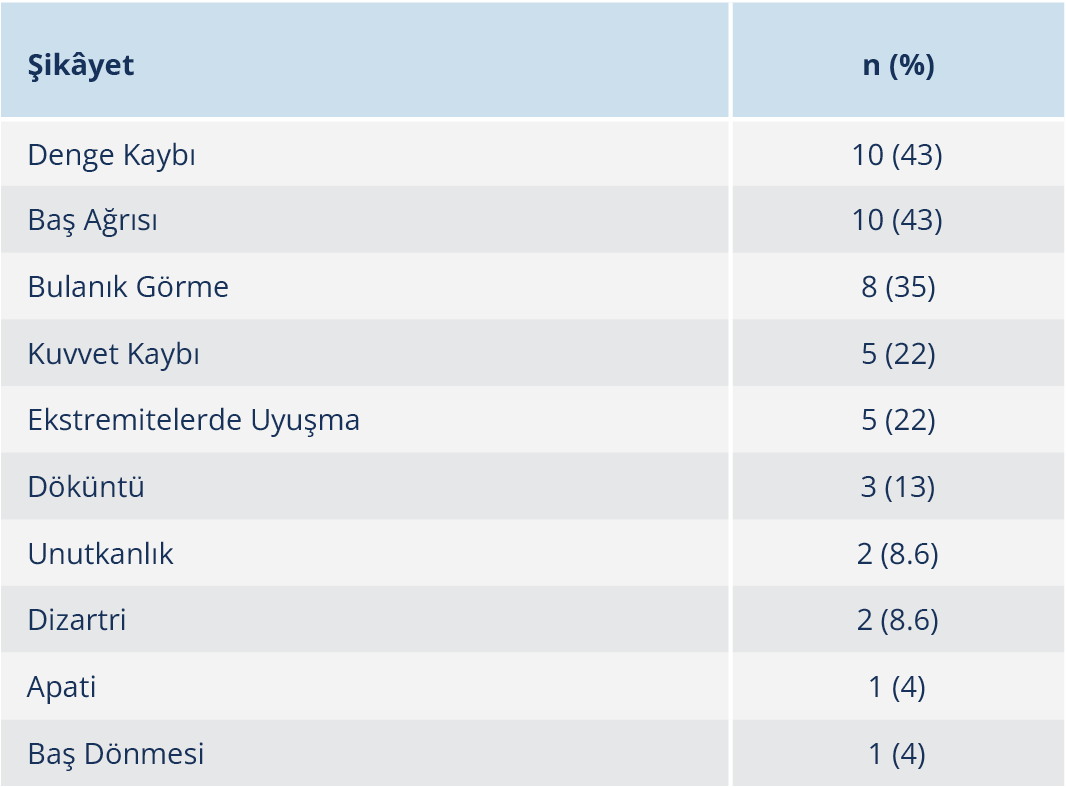
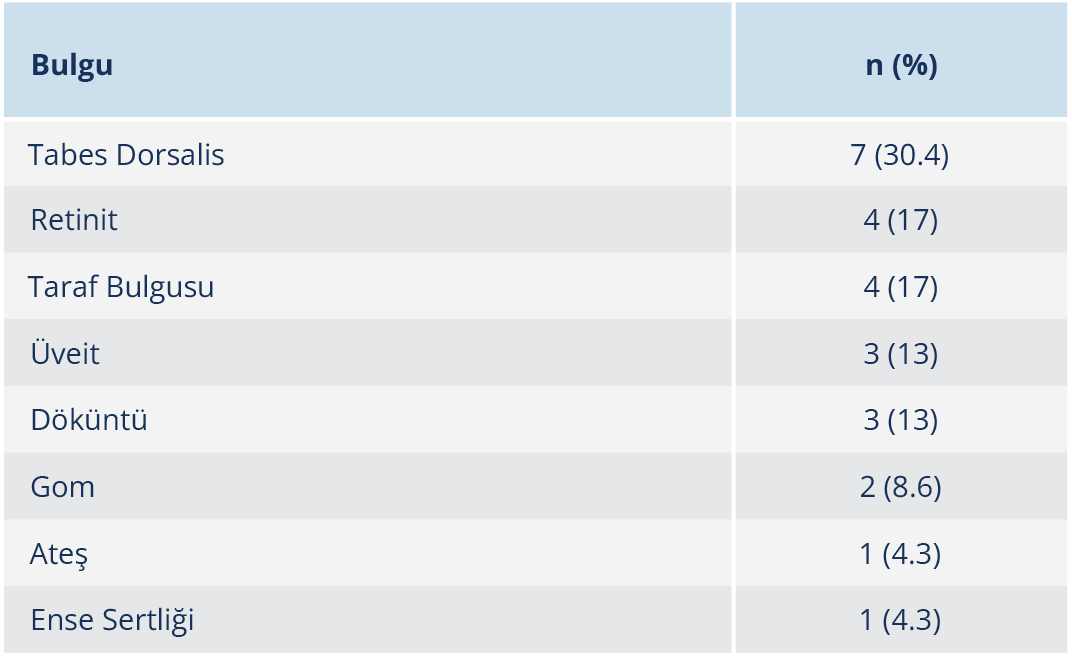
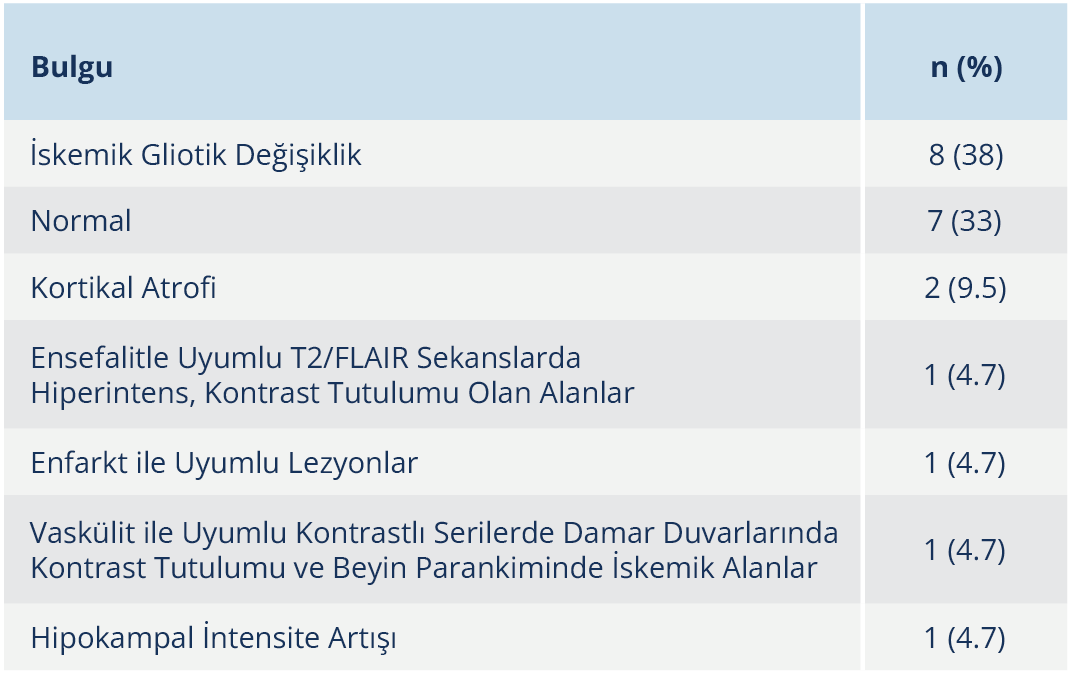
Hastaların ilk başvurdukları birimler sıklık sırasına göre nöroloji (%26), acil (%26), göz hastalıkları (%22), infeksiyon hastalıkları (%17) ve dermatoloji (%9) olarak belirlendi. Tüm hastalar semptomatik olup başvuru sırasında 7 (%30.4) hastada oküler, 16 (%69.5) hastada nörolojik yakınmalar mevcuttu. Hastalarda en sık baş ağrısı, denge kaybı ve görme bozukluğu şikâyetleri görüldü (Tablo 1). Fizik muayenede ise en sık tabes dorsalis ile uyumlu bulgular saptandı (Tablo 2). Nörosifiliz tanısı alan hastaların 15’i (%65) tersiyer, 8’i (%35) sekonder evredeydi. Sifilize bağlı diğer organ tutulumları içinde 2 (%8.6) hastada kemik-cilt (gom), 7 (%30.4) hastada göz, 2 (%8.6) hastada kalp tutulumu eşlik ediyordu. Oküler tutulum saptanan hastaların tamamı erken sifiliz evresindeydi. Anti-HIV pozitif olan üç hastanın tümünde nörosifilize oküler tutulum eşlik ediyordu. Hastaların serum RPR titreleri 1:1–1:512 aralığında olup en sık saptanan titre 1:16 idi. Kraniyal MRG 21 hastaya yapılmış olup bulguları Tablo 3’te sunuldu. Hastaların 20 (%87)’sinde BOS incelemesi yapılmıştı. Nörosifiliz olgularına ait klinik bulgular ve BOS verileri Tablo 4’te sunuldu. Beyin omurilik sıvısı incelemesinde, lökosit sayısı ve VDRL sonuçlarına 19 hastada, protein ve sifiliz TPHA sonuçlarına 18 hastada erişilebildi; BOS lökosit sayısı 0–150/mm3 aralığında olup ortalama 30/mm3 olarak hesaplandı. Hastaların 13’ünün (%68) lökosit sayısı 10/mm3’ün üstündeydi ve hastalardaki BOS lökosit alt grup dağılımında mononükleer hücre hakimiyeti izlendi. Beyin omurilik sıvısı protein düzeyleri 24–544 mg/dl aralığında olup ortalama 90 mg/dl idi; 11 (%61) hastada bu değer 45 mg/dl ve üzerinde tespit edildi. Beyin omurilik sıvısı VDRL testi 6 hastada, BOS TPHA testi ise 15 hastada pozitifti.
Bir hastaya lomber ponksiyon işlemi sonrası takibe gelmediği için tedavi uygulanamamıştı; 21 hasta 2–3 hafta süreyle günlük 20–24 MÜ kristalize penisilin G ile tedavi edilmişti; 1 hasta ise anafilaktik penisilin reaksiyonu nedeniyle 39 gün süreyle günde iki defa 2 g parenteral seftriakson tedavisi almıştı. Takiplerinde RPR yanıtı alınamayan 8 (%36.3) hastaya yeniden tedavi verilmişti. Bu hastaların 5’ine kristalize penisilin G, 3’üne ise haftada bir 2.4 MÜ benzatin penisilin G (3 doz) ardından 2–4 hafta süreyle doksisiklin tedavisi uygulanmıştı (1 hasta 2 hafta, 2 hasta ise 4 hafta). Tedavi alan 22 hastanın 7’sinde (%32) tam klinik iyileşme sağlanırken, 14 (%64) hastada sekel gelişmişti. Eşlik eden pnömoni ve Staphylococcus aureus bakteriyemisi nedeniyle 1 (%4.5) hasta izlem sırasında kaybedilmişti.
İRDELEME
Nörosifiliz, sifilizin sekel bırakabilen en ciddi formlarından biridir (5). Yapılan çalışmalarda nörosifiliz görülme oranları değişkenlik göstermektedir. 2012–2013 yılları arasında 573 sifiliz olgusunun incelendiği bir çalışmada, hastaların %3.5’inde semptomatik nörosifiliz saptanmıştır (10). González-López ve arkadaşlarının (11) çalışmalarında nörosifiliz oranı %6.3 olarak bildirilmiştir. Bizim çalışmamızda ise bu oran %4.5 olup literatürde bildirilen aralık ile uyumludur.
Nörosifiliz tanısı; klinik bulgular, sifiliz için serolojik testler ve BOS incelemesine dayanmaktadır. Ancak sifiliz tanısı olan bir hastada herhangi bir nörolojik klinik bulgu olmaksızın, BOS incelemesinde başka bir nedenle açıklanamayan VDRL pozitifliği, protein artışı ve/veya pleositoz saptanması durumunda “asemptomatik nörosifiliz” olarak kabul edilir (12). Semptomatik olgularda ise klinik bulgular değişken olabilir. Menenjit, kraniyal sinir tutulumları, geç dönemde meningovasküler tutulum nedeniyle serebral damarlarda tromboza bağlı enfarkt ve inme, meningomiyelit izlenebilir. Parankim tutulumunda ise demans, psikiyatrik bulgular ile yavaş seyirli genel parezi veya tabes dorsalis ile uyumlu bulgular görülebilir (12). Literatürde ülkemizden farklı psikiyatrik bulgularla başvurarak nörosifiliz tanısı alan olgu sunumları bildirilmiştir (13,14). Ogun ve Sırmatel’in (15) çalışmasında hastalarda asemptomatik iskemik beyin lezyonları, akut iskemik inme, hareket bozukluğu, tabes dorsalis, amiyotrofik lateral skleroz (ALS) gibi farklı bulgular izlenmiştir. Çalışmamızda olguların %69.5’inde nörolojik semptomlar mevcut olup en sık tabes dorsalis ile uyumlu bulgular saptandı. Bu durum çalışmaya alınan hastaların çoğunluğunun tersiyer sifiliz evresinde tanı alması ile ilişkili olabilir. Ozturk-Engin ve arkadaşlarının (16) çok merkezli çalışmasında, tabetik semptom oranı %19.8 olarak bildirilmiştir. Sifilizin görülme sıklığındaki artışa rağmen etkin tedavinin varlığı nedeniyle tabes dorsalis insidansının antibiyotik öncesi döneme göre daha düşük olduğu bildirilmektedir (17). Buna karşın Zhu ve arkadaşlarının (18) çalışmasında tabes dorsalisin günümüzde de sık görülebileceği ve tanının atlanabileceği vurgulanmış; tabes dorsalis düşündüren klinik bulgular varlığında sifiliz tanısı da mevcut ise mutlaka lomber ponksiyon yapılması gerektiği belirtilmiştir.
Olgularımızın 7 (%30.4)’sinde oküler tutulum eşlik etmekte idi. Oküler sifiliz, sifilizin diğer bir ciddi formu olup nörosifiliz ile birlikteliği sık görüldüğünden BOS incelemesi önerilmektedir (1). Oküler sifiliz, sifilizin herhangi bir aşamasında ortaya çıkabilir. Ancak Tsuboi ve arkadaşları (19) çalışmalarında olguların %87.5’inin ilk 2 yıl içinde geliştiğini bildirmiştir. Louis Philippe ve arkadaşlarının (20) çalışmasında oküler sifilizli hastaların %88.8’inin erken sifiliz döneminde olduğu belirtilmiştir. Çalışmamızda oküler tutulum saptanan nörosifiliz olgularının tamamının erken sifiliz evresinde olması bu bulgularla uyumludur.
HIV ile sifiliz etkeni benzer bulaşma yollarına sahip olduğundan koinfeksiyon sıktır. Bu nedenle biri tetkik edilirken, diğer hastalığın da araştırılması önerilmektedir. Anti-HIV pozitif hastalarda sifiliz atipik seyir gösterebilir (21). Son yıllarda HIV ile infekte hastalarda oküler sifiliz daha sık bildirilmektedir (22). Mathew ve arkadaşlarının (22) çalışmasında oküler sifilizli olguların çoğunun HIV pozitif olduğu ve %25’ine ilk başvuruda HIV infeksiyonu tanısı konulduğu bildirilmiştir. Bu bulgular oküler sifilizin altta yatan HIV infeksiyonunun tanınmasında önemli bir klinik ipucu olabileceğini desteklemektedir. Nitekim çalışmamızda da 3 hasta oküler sifiliz için tetkik edilirken HIV infeksiyonu ve nörosifiliz tanısı almıştır.
Beyin omurilik sıvısı VDRL testi nörosifiliz tanısında yüksek özgüllüğe sahip olmakla birlikte duyarlılığı sınırlıdır (23). Söz konusu test, hastalığın erken veya geç döneminde, BOS’ta treponemal bakteri yükünün düşük olduğu durumlarda, antikor düzeylerinin çok düşük olması hâlinde, HIV koinfeksiyonu varlığında, otik veya oküler nörosifiliz olgularında ya da laboratuvar kaynaklı teknik nedenlere bağlı olarak negatif sonuçlanabilir (24). Literatürde BOS VDRL pozitiflik oranının %45 civarında olduğu bildirilmiştir (25). Çalışmamızda bu oran %37 olarak bulunmuş olup önceki çalışmalarla uyumludur. Harding ve Ghanem (26) analizlerinde nörosifiliz hastalarının %50’sinde BOS VDRL sonucunun negatif olduğunu, bu nedenle yalnızca pozitif sonuçları esas alan çalışmaların klinik pratiği yanıltabileceğini bildirmişlerdir. Kılavuzlarda da BOS VDRL negatifliğinin nörosifilizi dışlamadığı belirtilmektedir (27).
Beyin omurilik sıvısı pleositozu ve protein artışı nörosifiliz tanısını destekleyen ancak özgüllüğü sınırlı bulgulardır (8,12). Reaktif seroloji ve nörolojik belirti ve bulguları olan, BOS’ta pleositoz ve protein artışı saptanan ancak BOS VDRL negatif hastalarda floresan treponemal antikor absorpsiyon (FTA-ABS) / TPHA testi gibi treponemal testler yardımcı olabilir (28). Bu testler VDRL’ye göre daha duyarlı olmakla birlikte, serum antikorlarının BOS’a pasif geçişini yansıtabilmeleri nedeniyle özgüllükleri düşüktür. Ayrıca ömür boyu pozitif kalabilir (28, 29). Öte yandan Harding ve Ghanem’in (26) derlemesinde klinik şüphe yüksek ise BOS’ta treponemal testlerin negatif olmasının nörosifiliz tanısını dışlamadığı belirtilmiştir. Çalışmamızda BOS TPHA pozitiflik oranı %84 olarak saptanmıştır. Beyin omurilik sıvısı TPHA sonucu negatif olan 3 hasta irdelendiğinde, bir hastanın baş ağrısı, kusması şikâyetleri mevcut olup diğer 2 hastanın oküler tutulum nedeniyle izlendiği görüldü. Bu hastaların birinde BOS’ta sadece protein yüksekliği, diğerinde protein yüksekliği ile birlikte pleositoz saptanmıştı. Nörosifiliz için BOS pleositozu spesifik olmamakla ve tutulum tipine bağlı olarak değişmekle birlikte, tabes dorsalisli hastalar dışında, hassas bir belirteç olarak kabul edilmektedir (30). Özellikle BOS hücre sayısının 20/mm3’ün üzerinde olması nörosifiliz tanısını desteklemektedir (31). Ancak asemptomatik ve geç nörosifilizde, HIV ile infekte hastalarda veya bakterinin suşuna bağlı olarak pleositoz görülmeyebilir (12,32). Nitekim çalışmamızda pleositoz saptanmayan 6 hastadan 5’inin tersiyer sifiliz evresinde olması, bu hastalardan 2’sinde tabes dorsalis varlığı bu bulgularla uyumludur.
BOS protein yüksekliği nörosifiliz tanısında düşük özgüllüğe sahip olmakla birlikte tanıyı destekleyici bir bulgudur ve genellikle 45–200 mg/dl arasında değişmektedir (12,29). Çalışmamızda hastaların %61’inde BOS protein düzeyi ≥45 mg/dl olarak saptanmıştır.
Nörosifiliz tanısında ek bir patoloji düşünülmüyor veya kafa içi basınç artışı şüphesi yoksa radyolojik incelemeler genellikle gerekli değildir (12). Ancak pratikte, birçok hastaya nörolojik yakınmalar nedeniyle kraniyal görüntüleme yapılmaktadır. 2013 yılında yapılan bir nörosifiliz MRG çalışmasında hastalar nöropsikiyatrik, meningovasküler ve miyelopatik olmak üzere üç gruba ayrılmış; nöropsikiyatrik grupta yaygın serebral atrofi ve enfarkt, meningovasküler grupta enfarkt, miyelopatik grupta ise uzun segment sinyal değişiklikleri ve dorsal kolon tutulumu daha sık bildirilmiştir (33). Çalışmamızda bazı hastalarda MRG bulguları normal iken bazılarında iskemik gliotik değişiklikler, vaskülit ile uyumlu lezyonlar, enfarkt ve atrofi tespit edildi.
Nörosifiliz takibinde; tedaviden 6 ay sonra BOS lökosit sayısında azalma olmaması veya tedaviden bir yıl sonra BOS VDRL titresinde dört kat düşüş sağlanamaması (veya başlangıç titresi <1:2 ise nonreaktif olmaması) yeniden tedavi endikasyonlarıdır. Takip sırasında BOS lökosit sayısında artış veya BOS VDRL titresinde dört kat artış saptanması da yeniden tedavi verilmesini gerektirir (9). HIV ile infekte olup antiretroviral tedavi almayan hastalar dışında, klinik ve serolojik yanıt yeterliyse rutin, kontrol BOS incelemesinin zorunlu olmadığı bildirilmektedir. Bununla birlikte uygun tedaviye rağmen bazı hastalarda belirti ve semptomların düzelmeyebileceği bilinmektedir (12). Çalışmamızda 8 hastaya tekrar tedavi verilmiş olduğu ve 23 hastanın 14’ünde kalıcı sekel görüldüğü saptandı.
Retrospektif niteliği ve tek merkezli olması, elektronik dosya sisteminden bazı bilgilere ulaşılamaması, uzun yılları kapsaması nedeniyle yıllar içinde takip ve tedavide yaklaşım farklılıkları oluşması ve kontrol BOS tetkiklerinin her hastada yapılmamış olması çalışmamızın en önemli kısıtlılıklarıdır.
Literatürde ülkemizden nörosifiliz verileri ve olgu sunumları mevcuttur (13–16,34,35). Bununla birlikte, bildiğimiz kadarıyla bu çalışma, ülkemizden bildirilen nörosifiliz olgularını en uzun izlem süresiyle değerlendiren geniş hasta serilerinden biridir. Nörosifiliz, geniş ve değişken klinik spektrum nedeniyle tanısal güçlük oluşturabilen ciddi bir sifiliz komplikasyonudur. Bulgularımız, nörosifilizin halen önemli bir klinik sorun olmaya devam ettiğini ve olguların önemli bir kısmının tersiyer sifiliz evresinde tanı aldığını göstermektedir. Bu durum, erken tanının nörolojik sekellerin önlenmesi açısından kritik önem taşıdığını ortaya koymaktadır. Özellikle retinit ve üveit gibi oküler tutulum varlığında sifiliz ayırıcı tanıda mutlaka değerlendirilmelidir. Ayrıca sifiliz tanısı alan tüm hastaların nörosifiliz açısından klinik olarak dikkatle değerlendirilmesi ve gerekli durumlarda BOS incelemesinin yapılması önerilmektedir. BOS bulgularının ise tek başına değil, klinik ve serolojik verilerle birlikte yorumlanması tanı doğruluğunu artıracaktır.
Hasta Onamı
Çalışmanın retrospektif yapısı nedeniyle yazılı onam alınmamıştır.
Etik Kurul Kararı
Bursa Uludağ Üniversitesi Tıp Fakültesi Klinik Araştırmalar Etik Kurulu’ndan 7 Mart 2023 tarih ve 2023-5/10 karar numarasıyla onay alınmıştır.
Danışman Değerlendirmesi
Bağımsız dış danışman
Yazar Katkıları
Fikir/Kavram – E.K.; Tasarım – E.K., H.S.; Denetleme – E.K.; Kaynak ve Fon Sağlama – E.K., H.S., A.M.P.; Malzemeler/Hastalar – E.K., A.M.P., U.Ö., Y.H., E.Y., E.H.A.; Veri Toplama ve/veya İşleme – E.K., H.S., A.M.P., U.Ö.; Analiz ve/veya Yorum – E.K., H.S., A.M.P., U.Ö., Y.H., E.Y., E.H.A.; Literatür Taraması – E.K., H.S., E.H.A.; Makale Yazımı – E.K., H.S., E.H.A.; Eleştirel İnceleme – E.K., H.S., A.M.P., U.Ö., Y.H., E.Y., E.H.A.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazar finansal destek beyan etmemiştir.
Bilimsel Etkinlik
Çalışma, 24–27 Nisan 2025 tarihlerinde Antalya’da düzenlenen XXV. Türk Klinik Mikrobiyoloji ve İnfeksiyon Hastalıkları Kongresi’nde poster olarak sunulmuştur.
Yapay Zekâ Kullanım Beyanı
Bu çalışmanın hazırlanması, veri analizi veya yazımı aşamalarında herhangi bir yapay zekâ programı kullanılmamıştır.
Referanslar
- Janier M, Unemo M, Dupin N, Tiplica GS, Potočnik M, Patel R. 2020 European guideline on the management of syphilis. J Eur Acad Dermatol Venereol. 2021;35(3):574–88. [CrossRef]
- Tiecco G, Degli Antoni M, Storti S, Marchese V, Focà E, Torti C, et al. A 2021 update on syphilis: taking stock from pathogenesis to vaccines. Pathogens. 2021;10(11):1364. [CrossRef]
- T.C. Sağlık Bakanlığı Halk Sağlığı Genel Müdürlüğü, Bulaşıcı Hastalıklar ve Erken Uyarı Dairesi Başkanlığı. Sifiliz İstatistikleri [Internet]. Ankara: T.C. Sağlık Bakanlığı Halk Sağlığı Genel Müdürlüğü; 2023. [cited October 20, 2023]. Available from: https://hsgm.saglik.gov.tr/depo/birimler/bulasici-hastaliklar-ve-erken-uyari-db/Dokumanlar/Istatistikler/sifiliz_istatistikleri.pdf
- Syphilis Annual Epidemiological Report for 2023 [Internet]. Stockholm: European Centre for Disease Prevention and Control (ECDC); 2025. [cited July 14, 2025]. Available from: https://www.ecdc.europa.eu/en/publications-data/syphilis-annual-epidemiological-report-2023
- Igietseme JU, Omosun Y, Black CM. Bacterial sexually transmitted infections (STIs): a clinical overview. In: Tang YW, Sussman M, Liu D, Poxton I, Schwartzman J, editors. Molecular Medical Microbiology. 2nd ed. Academic Press, Elsevier; 2015. p. 1403–20.
- Hook EW 3rd. Syphilis. Lancet. 2017;389(10078):1550–7. Erratum in: Lancet. 2019;393(10175):986. [CrossRef]
- Centers for Disease Control and Prevention, National Notifiable Diseases Surveillance System. Syphilis (Treponema pallidum) 2018 case definition [Internet]. Atlanta, GA: Centers for Disease Control and Prevention (CDC); 2018. [cited July 27, 2025]. Available from: https://ndc.services.cdc.gov/case-definitions/syphilis-2018/
- Lukehart SA. Syphilis. In: Kasper D, Fauci A, editors. Harrison’s Infectious Disease. 3rd ed. China: McGraw Hill Education; 2016. p. 679–88.
- Workowski KA, Bachmann LH, Chan PA, Johnston CM, Muzny CA, Park I, et al. Sexually transmitted infections treatment guidelines, 2021. MMWR Recomm Rep. 2021;70(4):1–187. [CrossRef]
- Dombrowski JC, Pedersen R, Marra CM, Kerani RP, Golden MR. Prevalence estimates of complicated syphilis. Sex Transm Dis. 2015;42(12):702–4. [CrossRef]
- González-López JJ, Guerrero ML, Luján R, Tostado SF, de Górgolas M, Requena L. Factors determining serologic response to treatment in patients with syphilis. Clin Infect Dis. 2009;49(10):1505–11. [CrossRef]
- Hamill MM, Ghanem KG, Tuddenham S. State-of-the-art review: Neurosyphilis. Clin Infect Dis. 2024;78(5):e57–e68. [CrossRef]
- Güngör FC, Karamustafalıoğlu N, Genç A, Yener F, İlnem C. [Neurosyphilis in the differential diagnosis of late onset psychiatric disorders: case reports]. Bull Clin Psychopharmacol. 2011;21(3):258–61. Turkish. [CrossRef]
- Akıncı E, Öncü F, Topçular B. [Neurosyphilis in psychiatric settings: Three case reports]. Türk Psikiyatri Derg. 2017;28(1):61–6. Turkish.
- Ogun MN, Sırmatel F. Five-year experience of neurosyphilis cases in a tertiary care hospital in Turkey. Exp Biomed Res. 2019; 2(4):158–62. [CrossRef]
- Ozturk-Engin D, Erdem H, Hasbun R, Wang SH, Tireli H, Tattevin P, et al. Predictors of unfavorable outcome in neurosyphilis: Multicenter ID-IRI Study. Eur J Clin Microbiol Infect Dis. 2019;38(1):125–34. [CrossRef]
- Zhang HL, Lin LR, Liu GL, Zeng YL, Wu JY, Zheng WH, et al. Clinical spectrum of neurosyphilis among HIV-negative patients in the modern era. Dermatology. 2013;226(2):148–56. [CrossRef]
- Zhu Z, Gong H, Liu M, Zhang H, Yang L, Zhang X, et al. Diagnosing tabes dorsalis in HIV-negative patients: Clinical features, neuroimaging, and laboratory insights in the modern antibiotic era. Infect Drug Resist. 2024;17:2567–77. [CrossRef]
- Tsuboi M, Nishijima T, Yashiro S, Teruya K, Kikuchi Y, Katai N, et al. Time to development of ocular syphilis after syphilis infection. J Infect Chemother. 2018;24(1):75–7. [CrossRef]
- Louis Philippe S, Promelle V, Taright N, Rahmania N, Jany B, Errera MH, et al. [Ocular syphilis, the rise of a forgotten disease: Retrospective study of 18 cases diagnosed at Amiens University Hospital]. J Fr Ophtalmol. 2021;44(10):1566–75. French. [CrossRef]
- Lynn WA, Lightman S. Syphilis and HIV: a dangerous combination. Lancet Infect Dis. 2004;4(7):456–66. [CrossRef]
- Mathew D, Smit D. Clinical and laboratory characteristics of ocular syphilis and neurosyphilis among individuals with and without HIV infection. Br J Ophthalmol. 2021;105(1):70–4. [CrossRef]
- Ho EL, Marra CM. Treponemal tests for neurosyphilis–less accurate than what we thought? Sex Transm Dis. 2012;39(4):298–9. [CrossRef]
- Xie JW, Wang M, Zheng YW, Lin Y, He Y, Lin LR. Performance of the nontreponemal tests and treponemal tests on cerebrospinal fluid for the diagnosis of neurosyphilis: A meta-analysis. Front Public Health. 2023;11:1105847. [CrossRef]
- Shorer EF, Zauchenberger CZ, Govender S, Shorer GE, Geragotellis AA, Centner CM, Marais S. Neurological manifestations of syphilis-HIV coinfection in South Africa. J Neurol Sci. 2023;455:122798. [CrossRef]
- Harding AS, Ghanem KG. The performance of cerebrospinal fluid treponemal-specific antibody tests in neurosyphilis: a systematic review. Sex Transm Dis. 2012;39(4):291–7. [CrossRef]
- Sexually transmitted diseases treatment guidelines: Syphilis [Internet]. Atlanta, GA: Centers for Disease Control and Prevention (CDC); 2025. [cited November 11, 2025]. Available from: https://www.cdc.gov/std/treatment-guidelines/syphilis.htm
- Guarner J, Jost H, Pillay A, Sun Y, Cox D, Notenboom R, et al. Evaluation of treponemal serum tests performed on cerebrospinal fluid for diagnosis of neurosyphilis. Am J Clin Pathol. 2015;143(4):479–84. [CrossRef]
- Tuddenham S, Ghanem KG. Neurosyphilis: Knowledge gaps and controversies. Sex Transm Dis. 2018;45(3):147–51. [CrossRef]
- Cui W, Yan J, Weng W, Gao Y, Zhu W. Factors associated with neurosyphilis in patients with syphilis treatment failure: A retrospective study of 165 HIV-negative patients. Front Med (Lausanne). 2022;9:757354. [CrossRef]
- Ha T, Tadi P, Leslie SW, Dubensky L. Neurosyphilis [Internet]. In: Treasure Island (FL): StatPearls Publishing; 2025. [cited March 24, 2025]. Available from: https://www.ncbi.nlm.nih.gov/books/NBK540979/
- Tantalo LC, Lukehart SA, Marra CM. Treponema pallidum strain-specific differences in neuroinvasion and clinical phenotype in a rabbit model. J Infect Dis. 2005;191(1):75–80. [CrossRef]
- Nagappa M, Sinha S, Taly AB, Rao SL, Nagarathna S, Bindu PS, et al. Neurosyphilis: MRI features and their phenotypic correlation in a cohort of 35 patients from a tertiary care university hospital. Neuroradiology. 2013;55(4):379–88. [CrossRef]
- Tüğdür Ceylan M, Kaya D, Tol C, Yamazhan T, Pullukçu H, Işıkgöz Taşbakan M. [ Neurosyphilis: Three cases]. Ankem Derg. 2024;38(1):24–9. Turkish. [CrossRef]
- Aktuğ-Demir N, Sümer Ş, Çimen G, Öztürk B, Ural O. [A case of neurosyphilis presenting with uveitis]. Klimik Derg. 2019;32(3):335–7. Turkish. [CrossRef]