En Çok Okunanlar
Özet
Amaç: Diyabetik bireyler infeksiyon hastalıklarına daha duyarlıdır ve hastalık bu kişilerde daha şiddetli seyredebilir. Dolayısıyla, erişkin dönem aşılaması bu grup için son derece önemlidir. Bu çalışmada, diyabet tanılı bireylerin 13-valanlı konjuge pnömokok (KPA13), influenza, hepatit B, tetanoz-difteri (Td) ve herpes zoster (zona) aşıları ile bağışıklanmasında erişkin aşı polikliniklerinin rolü ve öneminin değerlendirilmesi amaçlandı.
Yöntemler: Tanımlayıcı nitelikteki bu çalışma, Aile Hekimliği Kliniği bulunan 14 farklı üçüncü basamak sağlık kurumunda gerçekleştirildi. Katılımcıların KPA13, influenza, hepatit B, Td ve zona aşılarına ilişkin aşı geçmişleri sorgulandı ve erişkin aşı polikliniği olan kurumlarda aşılar ve ilgili hizmet hakkında bilgilendirme yapıldı. Katılımcılar bir ay boyunca izlendi; önerilen aşıları yaptırma durumları değerlendirildi.
Bulgular: Toplam 388 katılımcının yaş için medyan değeri 60 olup 215 (%55.4)’i kadındı. Katılımcıların 108 (%27.8)’i başvurdukları kurumda erişkin aşı polikliniği bulunduğundan haberdardı. Önceden 168 (%43.3) kişi Td, 164 (%42.3) kişi influenza, 83 (%21.4) kişi KPA13 ve 51 (%13.1) kişi hepatit B aşısı yaptırmıştı. Zona aşısını bir kişi yaptırmıştı. Aşılanmada en etkili faktör hekim önerisi (%88.9, n=263) iken, aşılanmamanın en sık nedeni aşıya güvenmeme olarak belirlendi (%57.9, n=22). Bir aylık takip sonunda önerilen aşılardan herhangi birini yaptırmış olan 80 (%20.6) katılımcı tespit edildi. Bu bireyler arasında 15 (%18.8) kişi hepatit B, 64 (%80) kişi KPA13, 10 (%12.5) kişi Td ve 3 (%3.8) kişi influenza aşısı yaptırmıştı; zona aşısı yaptıran katılımcı bulunmamaktaydı. Önerilen aşılardan en az birini yaptıran bireylerin büyük çoğunluğu, erişkin aşı polikliniği bulunan kurumlara başvurmuştu (n=75, %93.8) ve bu fark istatistiksel olarak anlamlıydı (p=0.011). Td, influenza ve hepatit B aşılarını yaptırma durumları ile aşı polikliniği varlığı arasında anlamlı bir ilişki saptanmazken (p>0.05), KPA13 aşısını yaptıran bireylerin çoğunluğunun başvurduğu kurumda erişkin aşı polikliniği mevcuttu (p=0.002).
Sonuç: Bu çalışma, diyabetik bireylerin aşılanma oranlarının genel olarak düşük olduğunu; ancak erişkin aşı polikliniklerinin varlığı ve bilgilendirme yapılmasının bu oranları anlamlı ölçüde artırdığını göstermektedir.
GİRİŞ
Aşılama, 18. yüzyılda keşfedilmesinden bu yana, bulaşıcı hastalıkların önlenmesi ve koruyucu hekimlik uygulamaları arasında en önemli müdahalelerden biri olarak kabul edilmektedir (1). Günümüzde de en etkili ve en güvenli koruyucu sağlık hizmetlerinde biri olarak önemini korumaktadır (1).
Sanayileşme ile ticaretin, ulaşımın ve iletişimin artması, infeksiyon hastalıklarının yayılımını kolaylaştırmış; yaşlanan nüfusun bu süreçten etkilenmesi ise kaçınılmaz olmuştur. Her yıl binlerce insan, aşı ile önlenebilir hastalıklar nedeniyle hastaneye yatmakta ve bu durum kimi zaman ölümle sonuçlanabilmektedir (2). Dünya Sağlık Örgütü (DSÖ), 2012 yılında 194 üye devletin katılımıyla, tüm toplulukların aşıya adil erişimini sağlamak ve milyonlarca insanın ölümünü önleyebilmek amacıyla Küresel Aşı Eylem Planı (Global Vaccine Action Plan) yayımlamıştır (2). Bu planda, yalnızca çocukluk çağı aşılaması değil; aynı zamanda yaşla birlikte ortaya çıkan komorbid durumlar, organ ve bağışıklık sistemlerinde meydana gelen değişiklikler ile infeksiyon hastalıklarının sıklığında, şiddetinde ve mortalitesinde görülen artışlar nedeniyle erişkin dönemdeki aşılama uygulamalarının önemi de vurgulanmaktadır (3,4).
Günümüzde dünyada 537 milyon insanın diyabet hastalığı ile yaşadığı ve özellikle düşük-orta gelirli ülkelerde, her dört kişiden üçünün diyabetli olduğu bildirilmiştir (5). Diabetes mellitus (DM) tanısı almış bireyler, erişkin dönem aşılamasında öncelikli hedef gruplarından birini oluşturmaktadır. Glikoz metabolizmasındaki bozulmalar, diyabetli bireylerde fagositoz, kemotaksis ve lökosit fonksiyonlarında bozukluklara neden olmaktadır (6,7). Bu nedenle diyabetik bireyler infeksiyon hastalıklarına karşı daha duyarlı hale gelmekte, oluşabilecek infeksiyonlar daha şiddetli seyretmekte ve ölüm riski artmaktadır. İnfeksiyon hastalıklarına karşı korunmanın en etkili ve güvenli yolu olan aşılama, bu bireyler için ayrı bir önem taşımaktadır (8).
Günümüzde, Amerika Birleşik Devletleri Hastalık Kontrol ve Önleme Merkezleri (Centers for Disease Control and Prevention, CDC), diyabetik bireylerin pnömokok, influenza, hepatit B, tetanoz (tetanoz-difteri, Td) ve herpes zostar (zona) aşıları ile aşılanmasını önermektedir (9). Ülkemizde de diyabetik bireyler için bu aşılar tavsiye edilmektedir (10).
Erişkin bağışıklama uygulamaları, birinci basamak aile hekimliği hizmetlerinin yanı sıra, ikinci ve üçünü basamak sağlık kuruluşlarında bulunan erişkin aşı polikliniklerinde de yürütülmektedir. Diyabet hastalarının bir bölümü, farklı nedenlerle hastanelere başvurabilmektedir. Bu başvurular sırasında aşılanma olasılığının sunulması, “kaçırılmış fırsatların” azaltılması açısından büyük önem taşımaktadır.
Bu çalışmada, diyabetik bireylerin aşılanmasında, erişkin aşı polikliniklerinin rolü ve öneminin değerlendirilmesi amaçlandı.
YÖNTEMLER
Tanımlayıcı nitelikte gerçekleştirilen bu çalışmaya, bünyesinde Aile Hekimliği Kliniği bulunan 14 farklı üçüncü basamak sağlık kuruluşu dahil edildi. Bu merkezlerin Aile Hekimliği polikliniklerine, 15 Eylül 2023 – 15 Ekim 2023 tarihleri arasında herhangi bir nedenle başvuran, 18 yaş ve üzerindeki diyabet hastaları çalışma kapsamında değerlendirildi. Örneklem büyüklüğü, araştırmada test edilmek istenen hipotezin anlamlılık düzeyi ve etki büyüklüğü dikkate alınarak G*Power 3.1.9.4 programı (Heinrich Heine Üniversitesi, Düsseldorf, Almanya) ile hesaplandı. Anlamlı bir fark saptanabilmesi için, α=0.05, testin gücü (1-β) %95 olarak belirlendi; bu parametrelere göre minimum örneklem büyüklüğü 384 kişi olarak hesaplandı.
Çalışmada, diyabet hastaları için önerilen tüm aşıları (13-valanlı konjuge pnömokok [KPA13], influenza, zona, hepatit B ve Td aşıları) yaptırmış olan bireyler, CDC yönergelerine uygun olarak “tam aşılı” olarak kabul edildi. Hastane başvurusu sırasında tam aşılı olduğu tespit edilen bir kişinin yanı sıra başvurulan kurumda erişkin aşı polikliniği bulunmaması durumunda, aşılara erişimde yaşanabilecek güçlükler nedeniyle fiziksel engeli olan veya hareket kısıtlılığı bulunan bireyler çalışmaya alınmadı.
Katılımcıların bilgilendirilmiş onamlarının alınmasının ardından, verilerin toplanmasında araştırmacı tarafından yüz yüze uygulanan ve 16 sorudan oluşan yapılandırılmış bir veri formu (Ek 1) kullanıldı. Formun ilk bölümünde; katılımcıların yaşını, eğitim düzeyini, DM tanı süresini, başvurulan kurumda erişkin aşı hizmeti olup olmadığına dair bilgilerini, erişkin aşılamasına dair bilgi kaynaklarını ve erişkin aşı polikliniği ve erişkin aşılaması ile ilgili görüşlerini sorgulayan sorular mevcuttu. Ayrıca, bu bölümde katılımcıların daha önce yaptırdıklarını beyan ettikleri erişkin aşıları da soruldu. Formun ikinci bölümünde ise katılımcılara daha önce diyabet tanısı nedeniyle herhangi bir aşı önerilip önerilmediği, bu kapsamda aşı yaptırıp yaptırmadıkları ve yaptırdılarsa hangi aşıları yaptırdıkları soruldu. Katılımcılara, diyabet hastaları için önerilen KPA13, influenza, zona, hepatit B ve Td aşıları hakkında bilgi verildi ve bu aşıları yaptırmaları önerildi. Aynı zamanda, başvurulan merkezde aşı polikliniği mevcutsa bu poliklinik ile ilgili bilgi verildi.
Katılan kurumların yalnızca 2 (%14.2)’sinde erişkin aşı polikliniği yoktu. Diğer 12 (%85.8) kurumda aktif olarak hizmet veren erişkin aşı poliklinikleri mevcuttu. Katılımcıların bir aylık takip sürecinin sonunda, kendilerine önerilen aşılardan herhangi birini yaptırıp yaptırmadıkları ve yaptırdılarsa hangi aşıları yaptıkları kayıt altına alındı.
Çalışma için, Şişli Hamidiye Etfal Eğitim ve Araştırma Hastanesi Etik Kurulu’ndan 12 Eylül 2023 tarihli ve 4089 sayılı karar ile onay alındı.
İstatistiksel Analizler
Verilerin analizi için IBM SPSS Statistics for Windows, version 25.0 (IBM Corp., Armonk, NY, ABD) yazılımı kullanıldı. Kategorik değişkenler için frekans (sıklık) ve yüzde, sayısal değişkenler için ise medyan (minimum, maksimum) değerleriyle tanımlayıcı istatistikler özetlendi. Verilerin dağılımı, Kolmogorov-Smirnov testi ile değerlendirildi. Gruplar arası karşılaştırmalarda Pearson χ² testi kullanıldı. İstatistiksel anlamlılık düzeyi p<0.05 olarak kabul edildi.
BULGULAR
Çalışma, toplam 14 merkezde 388 katılımcı ile gerçekleştirildi. Katılımcıların yaş için medyan değeri 60 olup yaş aralığı 19 ile 95 arasında değişmekteydi. Katılımcıların 215 (%55.4)’i kadın, 173 (%44.6)’ü erkekti. Eğitim düzeyine göre dağılım incelendiğinde, lise altı eğitime sahip olanlar 250 (%64.4) kişiyle çoğunluğu oluştururken; lise ve üstü eğitim düzeyine sahip olanlar 138 (%35.6) kişi idi.
Katılımcıların çoğunluğu beş yıldan uzun süredir diyabet tanısı almıştı (n=286, %73.7). Diyabet tanısı bir yıldan kısa olan birey sayısı 33 (%8.5), 1–5 yıl arası olanların sayısı ise 69 (%17.8) idi.
Katılımcılara başvurdukları kurumda erişkin aşı polikliniği olup olmadığı sorulduğunda, 108 (%27.8) kişi bu tür bir polikliniğin varlığından haberdar olduğunu belirtti. Bilgi kaynağı sorgulandığında, bu kişilerin 38 (%35.2)’i polikliniği kendisinin gördüğünü, 22 (%20.4)’si aile hekimi tarafından bilgilendirildiğini, 19 (%17.6)’u başka bir branş hekimi tarafından bilgilendirildiğini, 15 (%13.8)’i bilgilendirme mesajı aldığını, 14 (%13)’ü ise bu bilgiyi sosyal çevresinden edindiğini ifade etti.
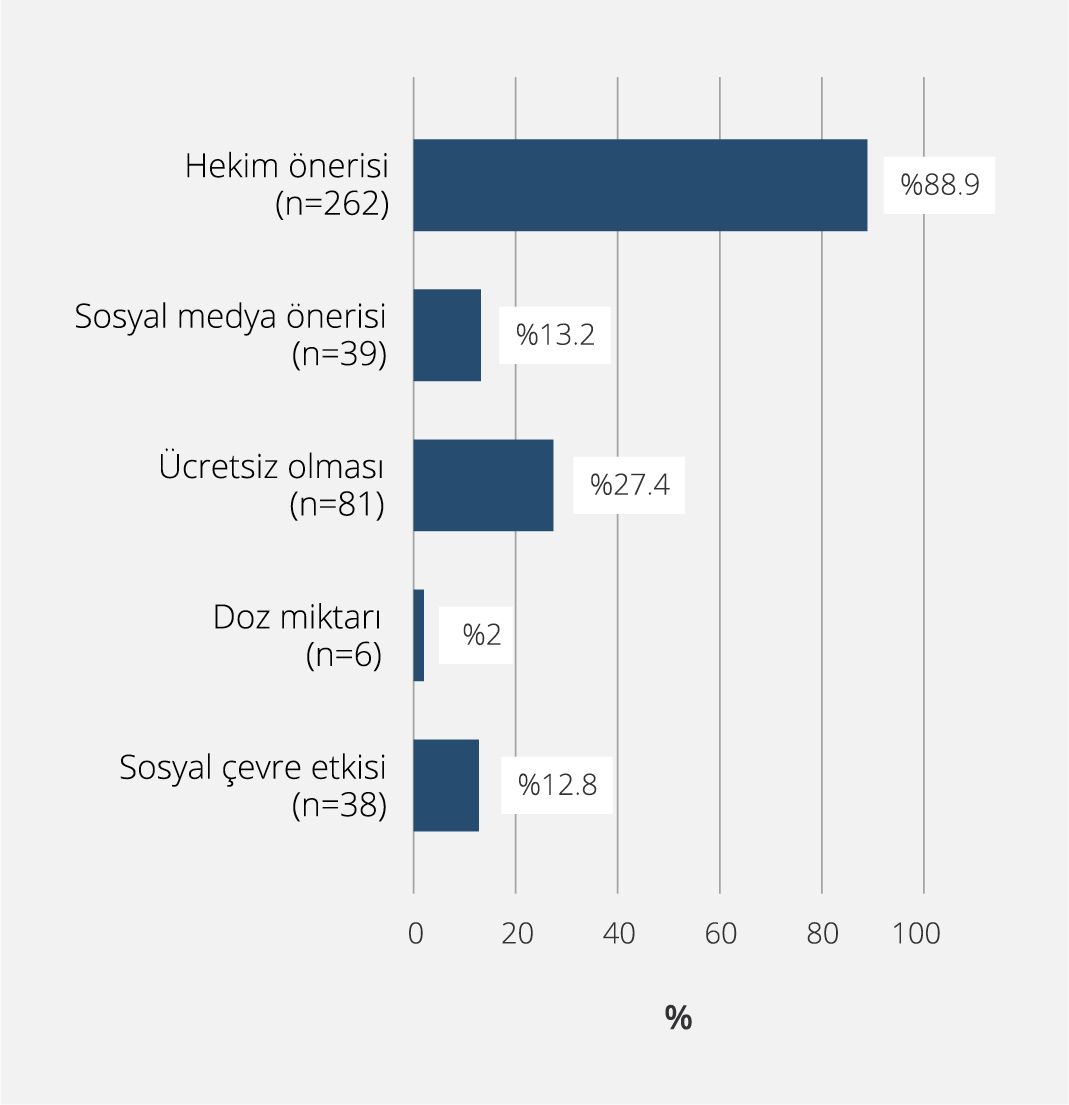
Şekil 1. Erişkin Aşılamanın Gerekli Olduğunu Düşünen Katılımcıların Aşılanmalarında Etkili Olan Faktörlerin Dağılımı (Sadece erişkin aşılamayı gerekli gören bireylerin yanıtları değerlendirilmiştir).
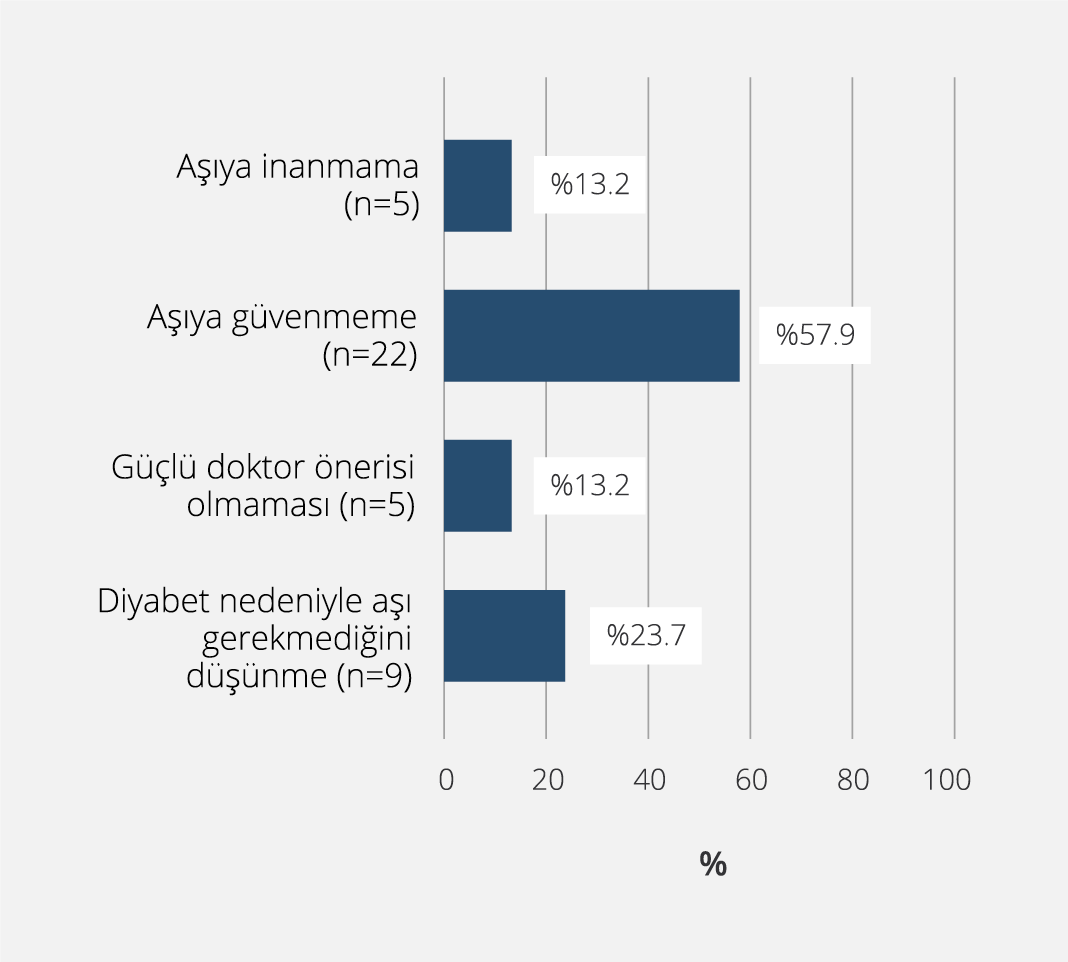
Şekil 2. Erişkin Aşılamasının Gerekli Olmadığını Düşünen Katılımcıların Aşı Yaptırmama Nedenlerinin Dağılımı (Sadece erişkin aşılamasını gereksiz bulan bireylerin yanıtları değerlendirilmiştir).
Katılımcıların 296 (%76.3)’sı aşı polikliniklerinin erişkin aşılamasını artıracağını, 22 (%5.7)’si artırmayacağını düşündüğünü, 70 (%18)’i ise bu konuda kararsız olduğunu belirtti. Erişkinlerin aşılanmasının gerekliliği konusunda, 296 (%76.3) kişi erişkinlerin de çocuklar gibi aşılanması gerektiğini, 38 (%9.8) kişi erişkinlerin aşılanmasının gerekli olmadığını, 54 (%13.9) kişi ise bu konuda kararsız olduğunu bildirdi. Erişkin aşılamasının gerekli olduğunu düşünen bireylerin aşılanmasına etki eden faktörlerin dağılımı Şekil 1’de, gereksiz olduğunu düşünen kişilerin aşılanmama nedenlerinin dağılımı ise Şekil 2’de sunuldu.
Katılımcıların yaptırmış olduklarını beyan ettikleri en sık üç aşı sırasıyla; koronavirus hastalığı 2019 (COVID-19) aşısı (%91.2, n=354), Td aşısı (%43.3, n=168) ve influenza aşısı (%42.3, n=164) idi. En az yaptırılan aşılar ise; insan papilloma virusu (Human Papillomavirus Vaccine, HPV) aşısı (%0.3, n=1), zona aşısı (%0.3, n=1) ve menenjit aşısı (%2.3, n=9) olarak saptandı. Bunların dışında, 83 (%21.4) kişi KPA13, 51 (%13.1) kişi hepatit B ve 15 (%3.9) kişi hepatit A aşısı yaptırmıştı.
Katılımcılar arasında, diyabet tanısı nedeniyle kendisine aşı önerildiğini belirten 67 (%17.3) kişi bulunmaktaydı. Geriye kalan 304 (%78.4) katılımcı daha önce diyabet tanısı nedeniyle kendisine aşı önerilmediğini, 17 (%4.3) katılımcı ise buna ilişkin bir şey hatırlamadığını ifade etti. Daha önce kendisine aşı önerilen katılımcılar arasında, influenza aşısı 49 (%73.1) kişiye, KPA13 aşısı 43 (%64.2) kişiye, hepatit B aşısı 6 (%9) kişiye ve Td aşısı 2 (%3) kişiye önerilmişti. Diyabet tanısı nedeniyle zona aşısı önerildiğini belirten katılımcı yoktu. Katılımcıların önerilen aşıları yaptırma durumuna bakıldığında; Td aşısı önerilen kişilerin tamamının, influenza aşısı önerilenlerin 44 (%89.8)’ünün, KPA13 önerilenlerin 39 (%90.7)’unun ve hepatit B aşısı önerilenlerin 5 (%83.3)’inin aşı yaptırdığı tespit edildi.
Çalışmaya katılan 14 kurumun 12 (%85.8)’sinde aşı polikliniği vardı. Katılımcıların 328 (%84.5)’i erişkin aşı polikliniği olan bir kuruma başvurmuşken 60 (%15.5)’ı erişkin aşı polikliniği olmayan bir kuruma başvurmuştu.
Bir aylık süreç sonunda, eksik olan ve yaptırılması önerilen aşıların yaptırılıp yaptırılmadığına bakıldığında; 80 (%20.6) katılımcının kendisine önerilen aşılardan herhangi birini yaptırdığı tespit edildi. Herhangi bir aşıyı yaptırmış olan kişiler arasındaki 75 (%93.8) katılımcının başvurduğu kurumda aşı polikliniğinin mevcut olduğu görüldü. Hepatit B aşısı yaptıran 15 (%18.8), KPA13 aşısı yaptıran 64 (%80), Td aşısı yaptıran 10 (%12.5) ve influenza aşısı yaptıran 3 (%3.8) katılımcı mevcuttu. Zona aşısı yaptıran katılımcı bulunmamaktaydı.
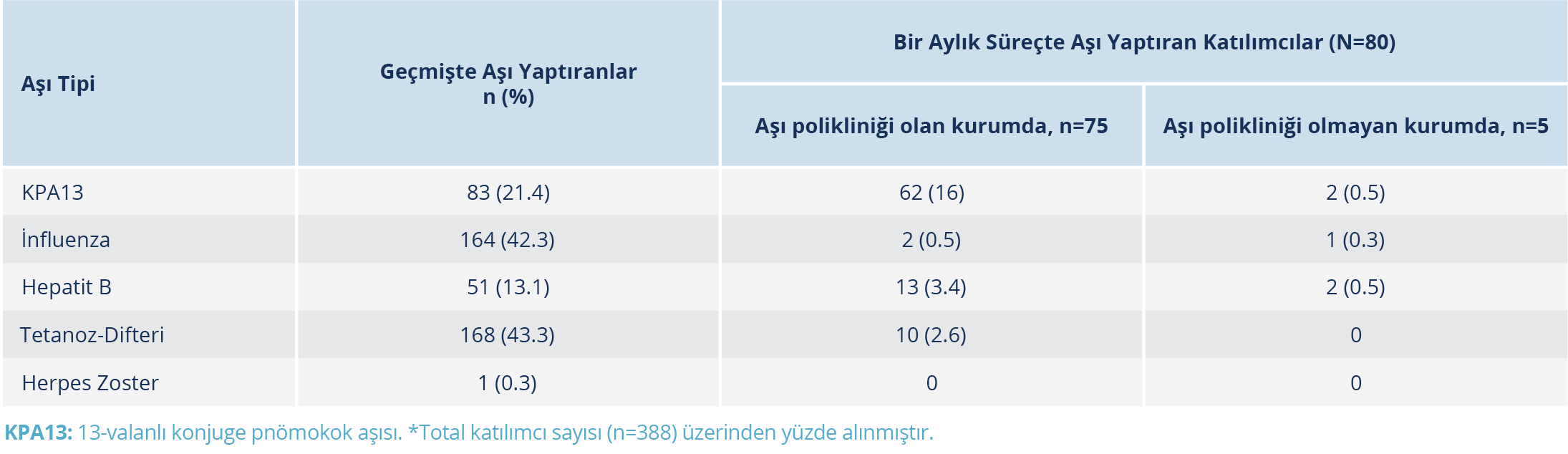
Tablo 1. Diyabet Tanısı Nedeniyle Önerilen Aşılar Açısından Katılımcıların Aşı Geçmişleri ve Bir Aylık Takip Sürecindeki Aşılanma Durumlarının Erişkin Aşı Polikliniği Varlığına Göre Dağılımı
Katılımcıların DM için önerilen aşılara ilişkin aşılanma geçmişleri ile bir aylık takip sürecindeki aşılanma durumlarının, başvurdukları kurumda aşı polikliniği olup olmamasına göre dağılımı Tablo 1’de sunuldu. Bir aylık sürecin sonunda, tam aşılı birey sayısında değişiklik olmamakla birlikte KPA13 ile aşılanan birey sayısının oranı %21.4’ten %37.9’a yükselmişti. Takip sürecinin sonunda, önerilen aşılardan herhangi birini yaptırıp yaptırmama durumu ile cinsiyet ve diyabet tanılı olma süresi arasında anlamlı düzeyde farklılık saptanmadı (sırasıyla p=0.500 ve p=0.399). Eğitim düzeyi lise ve altı olan katılımcıların herhangi bir aşı yaptırma oranı, lise üstü eğitim düzeyine sahip katılımcılara göre anlamlı olarak daha yüksekti (p=0.027).
Diyabet nedeniyle önerilen aşılardan herhangi birini, bir aylık takip süreci içinde yaptıran katılımcıların büyük çoğunluğu, erişkin aşı polikliniği bulunan kurumlara başvurmuştu (p=0.011). İnfluenza, Td, ve hepatit B aşılarını yaptırma ile başvurulan kurumda aşı polikliniği olma durumları arasında ilişki saptanmadı (p>0.05); ancak KPA13 aşısını yaptırmış olan kişilerin çoğunluğunun başvurduğu kurumda erişkin aşı polikliniği mevcuttu ve aralarında istatistiksel olarak anlamlı düzeyde bir farklılık vardı (p=0.002).
İRDELEME
Erişkin aşı polikliniklerinin diyabetik bireylerin aşılanmasına etkisinin değerlendirildiği bu çalışmada, diyabet tanılı bireylerde influenza, hepatit B, Td, pnömokok ve zona aşıları ile bağışıklama oranlarının genel olarak düşük olduğu saptandı. Ancak, erişkin aşı polikliniği olan kurumlarda diyabetik bireylerin söz konusu aşılar ile aşılanma oranlarının belirgin şekilde arttığı gösterildi.
Kronik hastalıkları olan kişilerin, sağlık riskleri ve bu risklere karşı alabilecekleri önlemler hakkında bilgi sahibi olmaları, koruyucu sağlık uygulamalarından faydalanabilmeleri açısından önemlidir. Bu yüzden, risk grubundaki bireyler sahip oldukları risklere uygun olarak aşılar konusunda bilgilendirilmeli ve bu aşılara erişimleri kolaylaştırılmalıdır. Yapılan farklı çalışmalarda; önceden bu konuda eğitim almış ya da bilgi sahibi bireylerin aşılanma oranlarının daha yüksek olduğu (11), aşı önerilmemesinin aşı yaptırmama nedenleri arasında ilk sıralarda yer aldığı (12) ve hekim önerisinin aşılanma davranışını belirlemede en önemli etken olduğu gösterilmiştir (13). Çalışmamızda, katılımcıların çoğu aşı yaptırmalarında en önemli etkenin hekim önerisi olduğunu belirtmekle birlikte, yalnızca her beş katılımcıdan biri, diyabet tanısı nedeniyle daha önce aşı önerisi aldığını ifade etti. Aynı zamanda, katılımcıların %20’sinin başvurduğu kurumda erişkin aşı polikliniği varlığı hakkında bilgi sahibi olduğu ve bu kişilerin çoğunluğunun bu bilgiyi doktorlarından edindiği görüldü. Bu durum, öncelikli olarak bireylerin mevcut durumlarına yönelik aşılanma ihtiyaçları ve aşıya ulaşabilecekleri kaynaklar konusunda bilgilendirilmesinin önemini göstermektedir.
Erişkin aşılama oranlarını etkileyen faktörler arasında yalnızca bilgi eksikliği değil, aynı zamanda aşı güvenliği ve etkinliğine yönelik endişeler, aşılama maliyetleri ve bireylerin kendi sağlık risklerini yeterince algılamamaları da yer almaktadır (14). Çalışmamızda, katılımcıların aşılanmasında hekim önerisinin ardından ikinci sırada aşıların ücretsiz olması belirtilmiş olup bu durum maliyet faktörünün aşılanma üzerindeki etkisini destekler niteliktedir. Öte yandan, aşı yaptırmama nedenleri arasında en sık bildirilenler; aşılara güven duymama ve diyabet nedeniyle aşı olunması gerektiğine inanmama şeklinde sıralanmıştır. Dolayısıyla bu süreç yalnızca bireysel farkındalıkla değil, hekimin aktif bilgilendirmesi ve sağlık sisteminin erişimi kolaylaştırması ile desteklenmesi gereken çok boyutlu bir yaklaşım gerektirmektedir. Aşı ile ilgili bilgi eksikliğinin yanında, aşıya erişim zorluğunun erişkin aşılamasındaki en önemli engellerden biri olduğu unutulmamalıdır (15).
Diyabet hastalarının aşılanma oranları ile ilgili olarak farklı çalışmalarda elde edilen sonuçlar değişkendir. Bir derleme çalışmasında, aşılanma oranlarının pnömokok aşısı için %37 ila %53, hepatit B aşısı için %13.5 ila %39 ve influenza aşısı için ise %41 ila %79.5 arasında değiştiği; ancak, genel popülasyonla karşılaştırıldığında aşılanma oranlarının hala düşük olduğu bildirilmiştir (14). Ülkemizde, yine diyabetik bireylerin aşılanma durumlarının değerlendirildiği bir çalışmada, influenza, pnömokok, hepatit B ve zona ile aşılanma oranları sırasıyla %28.5, %4.8, %5.5 ve %1.2 olarak bildirilmiştir (11). Bir diğer çalışmada ise influenza, Td, pnömokok ve hepatiti B aşıları için oranlar sırasıyla %34.1, %20.8, %9.9 ve %7.8 olarak saptanmıştır (16). Bu çalışmalar, farklı yüzdeler bildiriyor olsa da genel eğilim olarak diyabetik bireylerde aşılanma oranlarının yetersiz kaldığını göstermektedir. Çalışmamızda da benzer şekilde, tam aşılı birey sayısının yalnızca bir kişi olduğu saptandı.
Katılımcıların başvuru anındaki aşılanma oranlarının da düşük olması, bu bulguyu desteklemektedir.
Erişkinlerde grip aşısı ile bağışıklama oranlarını değerlendiren bir çalışmada, aşılanmanın önündeki en önemli üç engel; bilgi düzeyi, sağlık hizmetlerine yönelik tutumlar ve sağlık sistemine duyulan güven eksikliği olarak bildirilmiştir (17). Diyabetik bireylerin değerlendirildiği başka bir çalışmada ise aşılanmamanın gerekçesi olarak sunulan en önemli nedenler; faydalı olup olmayacağını bilmeme, etkili olduğuna inanmama ve yaptırmayı unutma olarak tespit edilmiştir (18). Ülkemizde, diyabetli bireylerin aşılanma oranlarına yönelik yapılan bir çalışmada, aşılanmamanın ilk nedeni aşı ile ilgili bilgilendirme yapılmaması olup ikinci sırada aşıların zararlı etkileri olduğuna inanma yer almaktadır (11). Bu çalışmalarda, aşılanmamaya neden olan en önemli etkenin bilgi eksikliği/yetersizliği olduğu görülmektedir. Çalışmamızda da hekim önerisinin en önemli etken olarak öne çıkması, doğru ve yeterli bilgilendirmenin aşılama üzerindeki etkisini açıkça göstermektedir.
Çalışmamızda, aşılanma oranları eğitim düzeyi düşük kişilerde eğitim düzeyi yüksek kişilere kıyasla daha yüksek saptanmıştır. Hem diyabet gelişiminde hem de komplikasyonların ortaya çıkmasında düşük sosyoekonomik düzeyin risk faktörü oluşturduğu bilinmektedir (19,20). Dolayısıyla bu kişilerin hastalık takip ve komplikasyonlarının yönetimi süreçlerinde sağlık hizmetleriyle temas sıklığı daha fazla olabilir ve bu da aşılanma farkındalığının artmasına katkı sağlamış olabilir.
Çalışmamızın yapıldığı zaman diliminin, influenza aşılarının yaygın olarak uygulandığı dönemi kapsamaması, influenza ile aşılanma oranlarının düşük çıkmasına neden olmuş olabilir. Aynı şekilde, hepatit B aşısı uygulanmadan önce serolojik test yapılmasının gerekliliği, bu aşının yapılma oranını da etkilemiş olabilir. Takip süresinin uzatılması durumunda, her iki aşı için de bağışıklama oranlarının artması beklenebilir.
Birinci basamak, koruyucu sağlık hizmetlerinin ana temelidir. Ancak, hastaların bir kısmı izlem ve tedavilerini birinci basamak dışında gerçekleştirmektedir. Erişkin aşı poliklinikleri, bu bireyler için önemli bir aşılanma noktasıdır; aynı zamanda, branş hekimlerinin takibindeki özellikli hasta gruplarının aşılanmasında da etkili bir rol üstlenmektedirler. Bu poliklinikler, aşıya erişimi kolaylaştırmanın yanı sıra hastaların bilgilendirilmesinde ve farkındalığın artırılmasında önemli rol oynamaktadırlar. Hastaneye başvuru sırasında gönderilen bilgilendirme mesajları ya da hastane içinde yer alan erişkin aşı polikliniği tabelaları dahi, bireylerin bu hizmetten haberdar olmasını sağlayabilmektedir. Nitekim çalışmamızda da bilgi mesajı ile bilgilendirildiğini ifade eden katılımcılar mevcuttur.
Bireylerin aşıya erişimini kolaylaştırmak, aşılanma oranlarının artmasında büyük rol oynayacaktır. Çalışmamızda, diyabetik bireylerin kendileri için önerilen aşılarla aşılanma durumlarına bakıldığında aşı polikliniği olan kurumlarda bu oranın 15 kat fazla olduğu görülmektedir. Aşı polikliniği varlığında, bütün aşıların yapılma oranı artmıştır; KPA13 özelinde ise aşılanmış birey sayısı yaklaşık iki katına çıkmıştır.
Erişkin aşı poliklinikleri sayesinde binlerce kişi aşılanmakta ve özellikle farklı branş hekimlerinin yönlendirdiği risk grubu bireylerin de aşılanması sağlanmaktadır (21,22). Bu nedenle, aile hekimliğinin temel hizmetlerinden olan aşılama hizmetlerinin yalnızca birinci basamak merkezlerde değil, ikinci ve üçüncü basamak merkezlerde de sunulması sağlanmalı, erişkin aşı polikliniklerinin sayısı artırılmalı ve bireylerin aşıya erişimini kolaylaştırarak aşılanma oranlarının artışına katkı sağlanmalıdır.
Bu çalışmada yalnızca üçüncü basamak sağlık kuruluşlarına başvuran diyabetik bireylerin aşılanma oranları değerlendirilmiştir. Dolayısıyla, birinci ve ikinci basamak sağlık kuruluşlarında erişkin aşılamaya katılan bireylerin verileri çalışmaya dahil edilmemiştir. Ayrıca, bireylerin aşı geçmişleri ve aşılanma durumları tamamen beyana dayalı olarak toplanmıştır. Bu durum, çalışmanın kısıtlılıkları arasında yer almaktadır.
Çalışmamızda, diyabetik bireylerin aşılanma yüzdelerinin düşük kaldığı, bireylerin çoğunluğunun aşılanma gereklilikleri ve erişkin aşı poliklinikleri konusunda yeterli bilgiye sahip olmadığı görüldü. Ancak, erişkin aşı polikliniklerinin varlığının ve bireylere yönelik bilgilendirme yapılmasının, diyabetik bireylerin aşılanmasına olumlu katkı sağladığı gösterildi. Sonuç olarak; toplumun erişkin aşıları konusunda bilgilendirilmesi, aşıya erişimin kolaylaştırılması ve erişkin aşı polikliniklerinin yaygınlaştırılması, diyabetli bireylerin bağışıklama oranlarını anlamlı ölçüde artıracaktır.
Hasta Onamı
Katılımcıların bilgilendirilmiş onamları alınmıştır.
Etik Kurul Kararı
Çalışma için, Şişli Hamidiye Etfal Eğitim ve Araştırma Hastanesi Etik Kurulu’ndan 12 Eylül 2023 tarihli ve 4089 sayılı karar ile onay alınmıştır.
Danışman Değerlendirmesi
Bağımsız dış danışman
Yazar Katkıları
Fikir/Kavram – G.Z.Ö., E.S.E., M.T.E., S.G.A.; Tasarım – G.Z.Ö., S.Ö.S., O.B., M.T.E.; Denetleme – Tüm yazarlar; Kaynak ve Fon Sağlama – Tüm yazarlar; Malzemeler/Hastalar – Tüm yazarlar; Veri Toplama ve/veya İşleme – Tüm yazarlar; Analiz ve/veya Yorum – Tüm yazarlar; Literatür Taraması – Tüm yazarlar; Makale Yazımı – G.Z.Ö., S.Ö.S.; Eleştirel İnceleme – Tüm yazarlar.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazar finansal destek beyan etmemiştir.
Bilimsel Etkinlik
Bu çalışma, Ordu Üniversitesi ve Kotyora Aile Hekimliği Sağlık Yönetimi ve Eğitimi Derneği tarafından 23-25 Mayıs 2024 tarihleri arasında düzenlenen 2. Uluslararası Doğu Karadeniz Aile Hekimliği Kongresi’nde bildiri olarak sunulmuştur.
Referanslar
- History of Vaccination – A Brief of Vaccination [Internet]. Geneva: World Health Organization (WHO). [erişim 1 Eylül 2024]. https://www.who.int/news-room/spotlight/history-of-vaccination/a-brief-history-of-vaccination
- Vaccines and immunization [Internet]. Geneva: World Health Organization (WHO). [erişim 1 Eylül 2024]. https://www.who.int/health-topics/vaccines-and-immunization#tab=tab_1
- Global Vaccine Action Plan [Internet]. Geneva: World Health Organization (WHO). [erişim 1 Eylül 2024]. https://www.who.int/teams/immunization-vaccines-and-biologicals/strategies/global-vaccine-action-plan
- Al-Jabri M, Rosero C, Saade EA. Vaccine-preventable diseases in older adults. Infect Dis Clin North Am. 2023;37(1):103-21. [CrossRef]
- Diabetes basics [Internet]. Brussels: International Diabetes Federation (IDF). [erişim 1 Eylül 2024]. https://idf.org/about-diabetes/what-is-diabetes/
- Delamaire M, Maugendre D, Moreno M, Le Goff MC, Allannic H, Genetet B. Impaired leucocyte functions in diabetic patients. Diabet Med. 1997;14(1):29-34. [CrossRef]
- Wang IK, Lin CL, Chang YC, et al. Effectiveness of influenza vaccination in elderly diabetic patients: a retrospective cohort study. Vaccine. 2013;31(4):718-24. [CrossRef]
- Macounová P, Ar RM. [Vaccines recommended for diabetic patients]. Vnitr Lek. 2020;66(5):301-7. Czech.
- Vaccine information for adults [Internet]. Atlanta: Centers for Disease Control and Prevention (CDC). [erişim 1 Eylül 2024]. https://www.cdc.gov/vaccines/adults/rec-vac/health-conditions/diabetes/infographic/images/global/footer/diabates_en.pdf
- Diyabet [Internet]. İstanbul: Türk Klinik Mikrobiyoloji ve İnfeksiyon Hastalıkları Derneği – Klimik Aşı Platformu. [erişim 9 Ocak 2025]. https://asi.klimik.org.tr/risk-gruplari/diyabet
- Kırık A, Yekdeş AC, Eroğlu M, Ürk A, Alpay Y. [Vaccination education and rates in diabetic patients]. FLORA. 2020;25(4):536-43. Turkish. [CrossRef]
- Apaydın H, Aydın A, Doğan B, Yılmaz SA, Pala E, Basat SU. Influenza, hepatitis B and pneumococcal vaccination rates and factors influencing vaccination status in patients with diabetes. Sakarya Tıp Dergisi. 2021;11(1):148-54. [CrossRef]
- Zimmerman RK, Santibanez TA, Janosky JE, et al. What affects influenza vaccination rates among older patients? An analysis from inner-city, suburban, rural, and Veterans Affairs practices. Am J Med. 2003;114(1):31-8. [CrossRef]
- Kolobova I, Nyaku MK, Karakusevic A, Bridge D, Fotheringham I, O’Brien M. Vaccine uptake and barriers to vaccination among at-risk adult populations in the US. Hum Vaccin Immunother. 2022;18(5):2055422. [CrossRef]
- Stratoberdha D, Gobis B, Ziemczonek A, Yuen J, Giang A, Zed PJ. Barriers to adult vaccination in Canada: A qualitative systematic review. Can Pharm J (Ott). 2022;155(4):206-18. [CrossRef]
- Işık AC, Akın S, Aladağ N, Şimşek EE. Pneumococcal, influenza, hepatitis B, and tetanus vaccination rate and vaccine awareness in patients with type 2 diabetes. Endocrinol Res Pract 2020;24:327-34. [CrossRef]
- Welch VL, Metcalf T, Macey R, et al. Understanding the barriers and attitudes toward influenza vaccine uptake in the adult general population: a rapid review. Vaccines (Basel). 2023;11(1):180. [CrossRef]
- Mastrovito B, Lardon A, Dubromel A, Nave V, Beny K, Dussart C. Understanding the gap between guidelines and influenza vaccination coverage in people with diabetes: a scoping review. Front Public Health. 2024;12:1360556. [CrossRef]
- Hill-Briggs F, Fitzpatrick SL. Overview of social determinants of health in the development of diabetes. Diabetes Care. 2023;46(9):1590-8. [CrossRef]
- Rossboth S, Lechleitner M, Oberaigner W. Risk factors for diabetic foot complications in type 2 diabetes-A systematic review. Endocrinol Diabetes Metab. 2020;4(1):e00175. [CrossRef]
- Çaşkurlu H, Aydın Ö, Ergen P. [Evaluation of adult vaccinations at a city hospital in İstanbul between 2015-2020]. STED. 2022;31(3):209-13. Turkish. [CrossRef]
- Coşkun B, Ayhan M, Güner R. [Adult vaccination unit experience: city hospital model]. J Ankara Univ Fac Med. 2023;76(3):213-9. Turkish. [CrossRef]