En Çok Okunanlar
Özet
Amaç: Çalışmada, HIV ile infekte hastalarda santral sinir sistemi (SSS) infeksiyonu sıklığı, türü ve mortalite oranının belirlenmesi amaçlandı.
Yöntemler: Ocak 2014- Mart 2020 tarihleri arasında kliniğimize yatırılarak izlenen 353 HIV/AIDS olgusu geriye dönük olarak incelendi. Santral sinir sistemi infeksiyonu tanısı alan hastalar çalışmaya dahil edildi. Olguların; demografik verileri, tanıları, klinik ve laboratuvar bilgileri ve klinik seyri hasta dosyalarından tarandı ve tüm değişkenler analiz edildi.
Bulgular: Yatırılarak tedavi edilen 353 HIV/AIDS tanılı hastanın 34 (%9.6)’ü SSS infeksiyonu tanısı ile takip edilmişti. Olguların %88.2’si erkek olup medyan yaş 43.5 [“interquartile range” (IQR)= 26-62] idi. Sıklık sırasına göre Toksoplazma ensefaliti (n=7, %20.6), nörosifilis (n=7, %20.6), tüberküloz menenjiti (n=4, %11.8) ve kriptokok menenjiti (n=4, % 11.8), HIV ensefalopatisi (n=3, %8.8), progresif multifokal lökoensefalopati (PML) (n=3, %8.8), bakteriyel menenjit (n=2, %5.9), birer olguda herpes simpleks virus (HSV) ensefaliti, sitomegalovirus (cytomegalovirus – CMV) meningoensefaliti, varicella zoster virus (VZV) ensefaliti, kronik ensefalit görüldü. Olguların medyan CD4+ T lenfosit sayıları 44.5/μl (IQR=5-627), HIV RNA düzeyleri antiretroviral tedavi (ART) alanlarda 215 000 kopya/ml (IQR=20-617 000), ART almayanlarda 227 500 (IQR=32 000-4 500 000) kopya/ml idi. Olguların 25 (%73.4)’inin CD4+ T lenfosit sayısı <200/μl idi. Santral sinir sistemi infeksiyonu ile HIV/AIDS tanısı eş zamanlı olan 21 (%61.8) hasta mevcuttu; 14’ü AIDS evresindeydi. Mortalite oranı %32.4 (n=11) olarak saptandı; tümünün CD4+ T lenfosit sayısı <200/μl idi.
Sonuçlar: Santral sinir sistem infeksiyonları HIV ile infekte bireylerde ciddi oranlarda mortalite ve morbiditeye neden olmaya devam etmektedir. Çalışmamızda da tespit edildiği üzere; HIV durumunu bilmeyen, ileri evrede olup yeni tanı alan, tedavisiz ve/veya tedavi uyumsuz hastalarda SSS infeksiyonu sıklığı ve mortalite oranı daha yüksektir. Santral sinir sistemi infeksiyonlarını önlemede ve mortaliyeti azaltmada; tanı testlerine ulaşımı kolaylaştırmanın, tanı aldıktan sonra en erken sürede tedaviye erişimi sağlamanın, tedavi uyumu ile ilgili danışmanlık vermenin önemi son derece büyüktür.
GİRİŞ
Günümüzde antiretroviral tedavi (ART) ile başarılı immunolojik ve virolojik yanıt alınan hastalarda fırsatçı infeksiyon sıklığı belirgin bir şekilde azalmıştır. Buna bağlı olarak morbidite ve mortalitede de düşüş gözlenmektedir (1). Santral sinir sistemi (SSS) infeksiyonları, mortalite ve morbiditesi en yüksek fırsatçı infeksiyonlardan olup sıklığı, etkin ART yöntemleri ile azalsa da tanı koyulmamış, tedavi almayan, tedavisi başarısız, ileri evre HIV pozitif hastalarda hala önemli mortalite ve morbidite sebeplerindendir; HIV primer olarak SSS tutulumu da yapabilmektedir. İnfekte mikroglia, devamlı immün aktivasyon, beyin omurilik sıvısı (BOS)’na viral kaçış ve ART’nin BOS’a düşük penetrasyonu ile ilişkili olarak SSS komplikasyonları bildirilmiştir (2). Bununla birlikte ART sonrası immunolojik yanıta bağlı immün rekonstitüsyon inflamatuar sendromu (İRİS)’na bağlı paradoksal/ maskelenmiş SSS infeksiyonları ortaya çıkabilmektedir. Bundan dolayı SSS infeksiyonu türleri ve insidansı etkin ART öncesi döneme göre değişiklik gösterebilir (3).
Özellikle gelişmekte olan ülkelerde, HIV ile yaşayan bireylerin yaklaşık yarısı geç (CD4+ T lenfositi sayısı <350 hücre/ μl), %24-30.6’sı ileri evrede [CD4+ T lenfositi sayısı <200 hücre/ μl ve/veya AIDS tanımlayan hastalık] tanı almaktadır (4). Bu durumla ilişkili olarak olguların çoğu ilk başvuru anında fırsatçı infeksiyon ile tanınmaktadır. Bunların önemli bir kısmını SSS fırsatçı infeksiyonları oluşturmaktadır. Genel olarak SSS infeksiyonları CD4+ 200 hücre/μl altında görülmektedir (5). Nörolojik semptomlar %10-20 oranıyla AIDS’in ilk bulgularıdır ve günümüzde AIDS olgularının beşte biri SSS infeksiyonları nedeniyle yaşamını yitirmektedir (6). Yüksek mortalite kadar ciddi morbiditeye neden olan SSS infeksiyonları hastanın hayat kalitesini düşürmesi ve yüksek sağlık maliyetlerine sebep olması yönüyle de önem arz etmektedir.
Hastanemiz, ülke nüfusunun beşte birinin ve HIV ile infekte bireylerin çoğunluğunun yaşadığı kozmopolit bir şehir olan İstanbul’da yer almaktadır. Çalışmamızda, kliniğimize yatırılan HIV ile infekte hastaların SSS fırsatçı infeksiyonlarının spektrumu, prevalansı ve mortalite oranlarının belirlenmesi, epidemiyolojik verilerinin, klinik ve laboratuvar bulgularının retrospektif olarak değerlendirilmesi amaçlandı.
YÖNTEMLER
Çalışmamızda, Ocak 2014 – Mart 2020 tarihleri arasında serviste yatırılarak izlenen, toplamda tekrar eden yatışlar dahil olmak üzere HIV ile infekte 353 hastanın klinik, laboratuvar ve demografik verileri retrospektif olarak incelendi. COVID-19 pandemisi nedeniyle Mart 2020 sonrası olgular çalışmaya dahil edilmedi. Santral sinir sistemi infeksiyonu bulguları ile başvuran ve SSS infeksiyonu tanısı alan, anti-HIV testi pozitifliği saptanan ya da HIV tanısı doğrulanmış takipli ya da yeni tanı koyulan 18 yaş üstü hastalar çalışmaya dahil edildi. İnfeksiyon dışı ya da sepsise bağlı nörolojik bulguları olan HIV pozitif hastaların yanı sıra periferal nöropatisi olan hastalar çalışma dışı bırakıldı.
Olguların yaşı, cinsiyeti, tanısı, HIV tanısı ile SSS infeksiyonu tanısı arasındaki süre, ART kullanımı, viral yük, CD4+ T lenfosit sayısı, sonlanım durumu ve yatış süresi hasta veri formlarına kaydedildi. HIV / AIDS’in klinik evrelemesi, Dünya Sağlık Örgütü (DSÖ)’nün HIV infeksiyonu ve hastalığı için evreleme sistemine dayalı olarak aşağıda verildiği şekilde belirlendi:
Evre 1 – CD4+ T lenfositi sayısı ≥500/mm3 veya ≥%29,
Evre 2 – CD4+ T lenfositi 200-499/mm3 veya %14-28,
Evre 3 – CD4+ T lenfositi sayısı <200/mm3 veya <%14).
AIDS tanımlayıcı hastalıklara SSS infeksiyonu tanıları da dahil edildi. Olgular, başvuru esnasında HIV tanısı varlığı açısından da iki gruba ayrılarak incelendi. Tüm hastaların, ELISA yöntemiyle bakılan anti-HIV testi pozitifliği “western blot (WB)” yöntemi ile doğrulanmıştı; HIV-RNA sayıları moleküler yöntemler, CD4+ T lenfosit sayıları “flow” sitometri cihazı ile belirlenmişti.
Tüberküloz (TB) menenjiti tanısının; EZN boyama / TB kültür ve/veya polimeraz zincir reaksiyonu (PZR) pozitifliği ile konulduğu tespit edildi. Nörosifilis tanısında; serum treponemal ve non-treponemal test pozitifliği ve nörolojik kliniği olup BOS’ta VDRL reaktif ya da nonreaktif ancak lökosit sayısının >5/mikrolitre olmasının tanı kriteri olarak alındığı görüldü. Bakteriyel menenjit ve kriptokok menenjiti tanıları için BOS kültürü, progresif multifokal lökoensefalopati (PML) tanısı için PZR ile BOS’ta JC virus varlığı ve radyolojik görüntülemelerin kullanıldığı tespit edildi. Sitomegalovirus (cytomegalovirus – CMV) meningoensefaliti, HIV ensefalopatisi, herpes simpleks virus (HSV) ve varicella zoster virus (VZV) ensefaliti için, BOS örnekleri kullanılarak PZR yöntemi ile tanı konulduğu görüldü. Toksoplazmoz, kronik ensefalit tanısı klinik ve radyolojik görüntüleme, BOS değerlendirmesi ve diğer tanıların dışlanması ile konulmuştu. Kronik ensefalit, radyolojik ve klinik bulguların persiste etmesi durumu olarak tanımlanmıştı.
Kategorik veriler sayı (n) ve yüzde (%) ile sürekli değişkenler ortalama, standart sapma, medyan, minimum ve maksimum şeklinde gösterildi. Değişkenlerin veri girişleri ve tablolar Microsoft Excel programı (Microsoft Corp. Washington, ABD) kullanılarak gerçekleştirildi.
Çalışma için, Sağlık Bilimleri Üniversitesi Girişimsel Olmayan Klinik Araştırmalar Etik Kurulu’ndan 02 Mart 2021 tarih ve 1836 karar numarasıyla onay alındı. Her hasta için bir kod kullanılarak hasta gizliliği sağlandı.
BULGULAR
Ocak 2014 – Mart 2020 tarihleri arasında yatırılarak tedavi edilen HIV/AIDS tanılı 353 hastanın 34 (%9.6)’ü SSS infeksiyonu tanısı ile takip edilmişti. Olguların %88.2’i erkek olup medyan yaş 43.5 [“interquartile range” (IQR)=26-62] olarak tespit edildi.
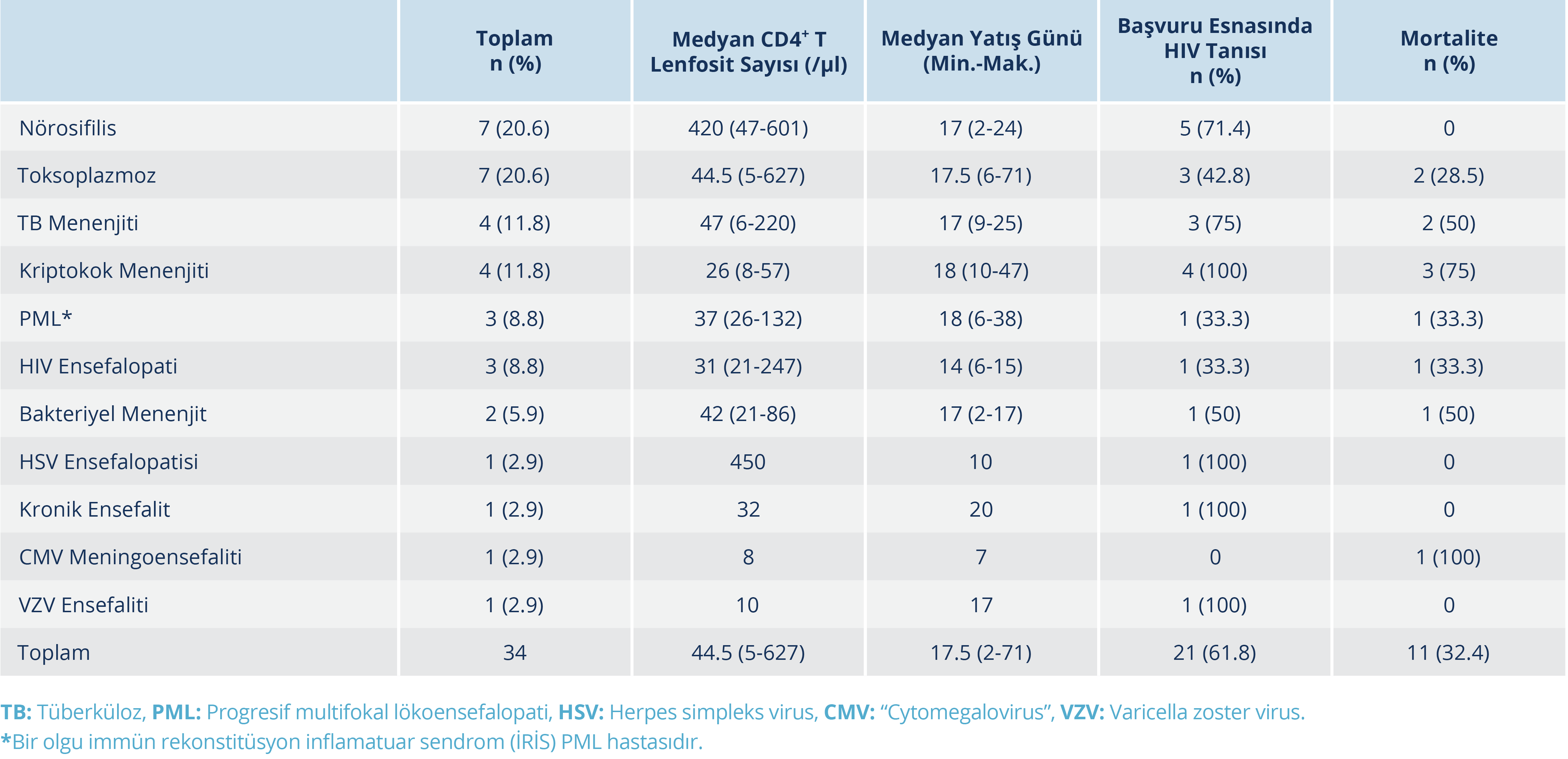
Tablo 2. Santral Sinir Sistemi İnfeksiyonu Tanılarına göre Medyan CD4+ T Lenfosit Sayıları, HIV/AIDS Tanı Zamanı ve Mortalite Oranı
Santral sinir sistemi infeksiyonu tanıları kapsamında en sık olarak Toksoplazma ensefaliti (n=7, %20.6) ve nörosifilis (n=7, %20.6) görüldü. Ardından sıklık sırasına göre TB menenjiti (n=4, %11.8) ve kriptokok menenjiti (n=4, %11.8), HIV ensefalopatisi (n=3, %8.8), PML (n=3, %8.8), bakteriyel menenjit [etkenleri; Streptococcus pneumoniae, Listeria monocytogenes (n=2, %5,9)], HSV ensefaliti, CMV meningoensefaliti, VZV ensefaliti ve kronik ensefalit tespit edildi (Tablo 1).
Olguların medyan CD4+ T lenfosit sayıları 44.5/μl (IQR=5-627), HIV RNA düzeyleri 227 500 (IQR=20-4 500 000) kopya/ml idi. Antiretroviral tedavi alanlarda HIV RNA düzeylerinin 215 000 kopya/ml (IQR=20-617 000), ART almayanlarda 227 500 (IQR=32 000-4 500 000) kopya/ml olduğu görüldü. Tanılara göre medyan CD4+ lenfosit seviyeleri Tablo 2’de gösterildi. CD4+ T lenfosit sayılarının hastaların 25 (%73.4)’inde <200/μl, 18 (%52.9)’inde <50/μl ve 8 (%23.5)’inde >200/ul olarak tespit edildi. Ortalama CD4+ lenfosit sayısı, Toksoplazma ensefaliti hastalarında en düşük düzeyde iken nörosifilis hastalarında en yüksek düzeydeydi.
Santral sinir sistemi infeksiyonu ile HIV/AIDS tanısı eş zamanlı olan 21 (%61.8) hasta mevcuttu; 14’ü AIDS evresindeydi. Olgular, başvuru anındaki HIV tanısı durumuna göre iki grupta incelendi (Tablo 3). Eski tanılı olguların tanı süresi medyan 0.5 (0.08-18) yıl olarak tespit edildi. Bilinen HIV/ AIDS tanılı hasta sayısı 13 (% 38.2) olup dokuzu tedavi almıştı. Tedavi alanların dördüne son altı ay içinde ART başlandığı, beşinin ise tedavi uyumsuz olduğu saptandı; tümünün viral yükleri (medyan 168 500 kopya/ml, IQR=20-315 000 kopya/ml) saptanabilir seviyedeydi. Medyan CD4+ T lenfosit sayısı 52 /μl (ortalama=140, IQR=8-627/μl) idi.
Hastaların 23 (%67.6)’ünde AIDS tanımlayıcı hastalık mevcuttu. En sık eşlik eden SSS dışı fırsatçı infeksiyon orofaringeal kandida (n=5, %14.7) ve Pneumocystis jirovecii pnömonisiydi (n=2, %5.8).
Olguların 23 (% 67.6)’ü taburcu olurken, 11 (% 32.4)’i hayatını kaybetmişti. Toplam mortalite oranı %32.4 (n=11) olup ölüm gözlenen tüm olgular içerisinde en mortal seyredenlerin kriptokok (%75) ve TB menenjiti (%50) olduğu tespit edildi. Sitomegalovirus meningoensefaliti yalnızca bir olguda görülmüş olup mortalite ile sonuçlanmıştı. Nörosifilis, VZV ve HSV ensefaliti olgularında mortalite saptanmadı. Ancak nörosifilis olgularında ataksi, pleji, görme kaybı gibi morbiditeler tespit edildi (Tablo 2). Tüm olgular bazında medyan yatış süresi 17.5 (2-71) gündü (Tablo 2).
Başvuru anındaki HIV tanısı durumuna göre incelenen iki grup arasında HIV RNA düzeyleri açısından istatistiksel olarak anlamlı düzeyde fark mevcuttu. Tanılar ve diğer demografik veriler açısından ise fark görülmedi.
İRDELEME
Santral sinir sistemi infeksiyonları HIV/AIDS’te sık görülen patolojilerdir. Son 20 yılda ART’ye erişim artmış olmakla birlikte 2019 yılında tedaviye ulaşabilen HIV ile infekte birey oranı %68’dir (7). Bu nedenle, SSS infeksiyonları hala mortalite ve morbiditenin başlıca sebeplerinden olmaya devam etmektedir. İngiltere’de yapılan geniş bir kohort (n=30 954) çalışmasında, HIV ile infekte bireylerde SSS infeksiyonları incelenmiş olup 1996-1997’de 1000’de 13.1 olan insidansın 2006-2007’de 1000’de 1.0’a düştüğü tespit edilmiştir (8). Riveiro-Barciela ve arkadaşlarının (3) çalışmasında ise 2000 ile 2010 yılları arasında yıllık SSS infeksiyonu insidansının %0.9’dan %0.3’e gerilediği saptanmıştır. Çalışmamızda tespit edilen yedi yıllık (2014-2020) toplam SSS infeksiyonu insidansı %9.6 (34/353) olup hala yüksektir. Çin’de üçüncü basamak bir merkezde 2009-2011 yılları arasında yapılan çalışmaya göre SSS infeksiyonu insidansı %9.7 (60/620)’dir (9). Söz konusu çalışma sonuçları, üçüncü basamak, aktif HIV/AIDS takibi yapılan merkezimizin verileriyle uyumlu olmakla birlikte tanı yöntemlerine ve tedaviye ulaşımın zor olduğu Sahra altı Afrika ülkelerine göre daha düşüktür (Nairobi %21.2, Nijerya %15.8) (10).
En yaygın olarak görülen SSS fırsatçı infeksiyonları AIDS’ i tanımlayan durumlarda ortaya çıkmaktadır. Bu nedenle, söz konusu infeksiyonların ART ile kombinasyon halinde tedavisi, sağ kalımı olumlu yönde etkilemiştir (11). Çalışmamızda, hastaların %67.6 (23/34)’sı klinik sınıflamaya göre AIDS’ti; %61.8 (21/34)’i başvuru esnasında HIV tanısı almıştı ve çoğu AIDS (14/21) evresindeydi. Mortalite görülen olguların çoğu (7/11, %63) bu gruptaydı. Erken tanı ve tedavinin SSS infeksiyonu gibi mortalitesi yüksek komplikasyonların engellemesinde taşıdığı önem ortaya çıkmıştır. Bilinmeyen HIV durumu, hastalığın ileri evrelere ulaşmasına sebep olarak fırsatçı infeksiyonlarla sağ kalımı olumsuz yönde etkilemektedir. Bu nedenle, tanı testlerine ulaşımı kolaylaştırmak, tanı aldıktan sonra en erken sürede tedaviye erişimi sağlamak, mortalite ve morbiditeyi azaltan en önemli faktörlerdir. Diğer yandan ABD Hastalık Kontrol ve Korunma Merkezleri (Centers for Disease Control and Prevention – CDC)’nin önerilerine göre SSS infeksiyonu olan erişkinleri HIV açısından tetkik etmenin önemini vurgulayan Ma ve arkadaşlarının (12) yaptığı 15 yıllık retrospektif çalışmada, 1292 SSS infeksiyonu ile izlenen hastanın sadece 676’sında HIV test edilmiş ve %11.6 oranında pozitiflik saptanmıştır. Söz konusu çalışma, santral sinir sistemi infeksiyonu tanısı alan hastalarda HIV farkındalığının artırılmasının ve HIV açısından hastanın tedaviye erken erişiminin sağlanmasının yanı sıra SSS infeksiyonlarının ayırıcı tanısında HIV durumunun klinisyenlere yardımcı olacağını da ortaya koymuştur.
Literatürde, erken ve güvenilir ART sonrası HIV/AIDS tanılı hastalarda SSS infeksiyonu sıklığı ve etken sıralaması coğrafi bölgelere göre değişkenlik göstermektedir. Avrupa ve Kuzey Amerika’da sıklık sırasına göre; PML, Toksoplazma ensefaliti, Güney Amerika’da Toksoplazma ensefaliti, TB menenjiti, kriptokok menenjiti, Asya ve Pasifik bölgelerde kriptokok menenjiti, Toksoplazma ensefaliti ön planda iken Sahra altı Afrika ülkelerinde hala TB menenjiti, kriptokok menenjiti ve CMV en sık olarak HIV ilişkili SSS infeksiyonları olarak karşımıza çıkmaktadır (5). Literatürle uyumlu olarak çalışmamızda da HIV ilişkili SSS infeksiyonu olarak en sık Toksoplazma ensefaliti görülmektedir. Serebral toksoplazmoz, HIV / AIDS ile yaşayan bireylerde beyin lezyonlarının en yaygın nedenidir (13). Çalışmamızda toksoplazmoz ile aynı sıklıkta nörosifilis tanısı mevcuttu, bölgesel ve uluslararası verilere göre daha sık olduğu tespit edildi (n=7, %20.6). Penisilinin bulunuşuyla birlikte nörosifilis prevalansı azalırken, 1980’lerden sonra HIV salgını ile birlikte yeniden bir artış eğilimi ortaya çıkmıştır; tanı yöntemlerinin gelişmesi, ayırıcı tanıda nörosifilisin düşünülmesi, korunma yollarının uygulanmaması ya da cinsel yolla bulaşan hastalıklardaki artışla beraber bilinmeyen HIV durumundaki ile benzer olarak tedavisiz kalan sifilis hastalarındaki artış, bu eğilimin sebebi olarak düşünülmektedir (14).
Çalışmamızda, Toksoplazma ensefaliti ve nörosifilisden sonra en sık olarak TB (%11.8) ve kriptokok menenjiti (%11.8) olgularının olduğu tespit edildi. Tüberküloz menenjiti, TB’nin en ciddi komplikasyonudur ve HIV infekte bireylerde, infekte olmayanlara göre beş kat daha fazla ortaya çıkmaktadır (15). Endemik bölgelerde HIV ile ilişkili menenjit olgularının %50’sini TB menenjiti oluşturmaktadır; tetkik kısıtlılığı nedeniyle birçoğunun tanı almadığına dair çalışmalar da mevcuttur (16). Kriptokok menenjiti, bölgesel farklılıklar gösteren, HIV tanı ve tedavi programlarının başarısına göre sıklığı değişen HIV ilişkili SSS infeksiyonlarından biridir (17). Antiretroviral tedavi öncesi dönemde, AIDS’li hastaların %5-10’unda kriptokok menenjiti gelişmekteydi. Günümüzde insidansı düşmüş olmakla birlikte Sahra altı Afrika ve Güney-Güneydoğu Asya’da sıklığı devam etmektedir (18). Gelişmiş ülkelerde SSS infeksiyonlarının %6’sını kriptokok menenjiti oluştururken bu oran Afrika ülkelerinde %26.5-45 arasındadır (19). Çalışmamızda %11.8 oranında görülen kriptokok menenjiti olgularının tümü ART kullanmayan, yeni tanı alan ve ileri evre HIV/AIDS hastasıydı. Çalışmamızın, yedi yıllık bir dönemin verilerini kapsadığı göz önüne alınırsa, ülke profilini yansıttığı düşünülebilir.
Erken ART kadar önemli olan bir diğer husus, tedavi başlanan hastaların uyumudur. Tedaviye karşılık olarak verilen etkin bir uyum, yeterli immünolojik, virolojik yanıt sağlamasının yanında, BOS’a viral kaçışı engelleyerek SSS infeksiyonlarının önüne geçilebilmesini de sağlamaktadır. Edén ve arkadaşları (20), ART ile viral baskılama sağlandığı halde BOS’ta HIV RNA ve neopterin yüksekliği olan hastaların tedavilerinde kesinti olan grup olduğunu ortaya koymuştur. Çalışmamızda tedavi deneyimi olan pek çok olgunun (n=9, %26) tedaviye karşı uyumsuz olduğu tespit edildi; serum HIV RNA düzeyleri saptanabilir seviyedeydi ve ortalama CD4+ T lenfosit sayısı <200/ μl idi. Tedavi uyumu iyi olan diğer hastalar ise tedavilerinin ilk 6 aylık sürecinde olup henüz tam viral baskılama ve immün yanıt alınmamıştı. Türkiye’de tedavi uyumunun yüksek olduğunu (%85) bildiren çalışmalar olsa da hala ART uyumsuz hastalar mevcuttur. Tedavi uyumu ile iyileşen viral ve immünolojik parametreler sayesinde SSS infeksiyonları gibi komplikasyonların önüne geçilebileceği görülmüştür (21).
HIV/AIDS’te, SSS fırsatçı infeksiyonları tipik olarak CD4+ T lenfosit sayısı 200/μl altında olduğu durumlarda ortaya çıkmaktadır (5). Çalışmamızda hastaların ortalama CD4+ T lenfosit sayısı 139.6/μl (medyan 44.5/μl, IQR=5-627) olarak tespit edildi. Toksoplazma ensefaliti, kriptokok menenjiti ve PML düşük CD4+ T lenfosit sayısı düzeylerinde beklenmekte iken nörosifilis, TB menenjiti gibi sık görülen SSS infeksiyonları CD4+ T lenfosit sayısından bağımsız olarak da ortaya çıkabilmektedir (22). CD4+ T lenfosit sayısı >200/μl olup SSS infeksiyonu tanısı alan dokuz hastanın dördü nörosifilis, ikisi Toksoplazma (CD4+ T lenfosit sayısı=247), biri TB menenjit (CD4+ T lenfosit sayısı=220), biri HIV ensefalopati ve biri HSV ensefalitiydi. En yüksek ortalama CD4+ T lenfosit sayısı, nörosifilis tanısı alanlarda olup en düşük ortalama ise Toksoplazma ensefaliti hastalarındaydı. İmmünsüpresyonun ciddiyeti ile yakından ilişkili olan SSS infeksiyonları sırasıyla; kriptokok menenjiti, Toksoplazma, PML, CMV meningoensefaliti ve TB menenjitiydi.
Santral sinir sistemi infeksiyonları, günümüz şartlarında dahi yüksek morbidite ve mortalite oranlarına sahiptir. HIV ile yaşayan bireylerde bu oranlar daha da yüksektir. Mortalite immünosüpresyonun ciddiyeti ile ilişkili olup çalışmamızda mortalite ile sonuçlanan olguların tümünün CD4+ T lenfosit sayısı 200/μl’nin altındaydı. Çalışmamızda sırasıyla; kriptokok menenjiti, TB menenjiti ve akut pürülan menenjit en mortal seyreden SSS infeksiyonları olarak tespit edildi; ART almayan, kontrolsüz, ciddi immünsüprese ve geç başvuran bir olguda CMV meningoensefaliti saptanmış olup mortalite ile sonuçlanmıştı. Sitomegalovirus meningoensefaliti çok nadirdir; immünsüprese hastalarda görülmekte olup ciddi mortalite oranlarına sahiptir. Zor tanı koyulması, tedavinin gecikmesi ve hastanın immünosüpresyonunun ciddi olması mortal olmasının nedenleridir (5). Küresel olarak, AIDS’e bağlı ölümlerin %15-20’sine kriptokok menenjiti neden olmaktadır ve en yüksek oranlara Sahra altı Afrika’da rastlanmaktadır (17). Afrika’da yapılan ve kriptokok menenjitinin mortalite oranını belirlemeyi amaçlayan bir çalışmada, sonuç %40 olarak gösterilmiş olmakla birlikte tanısız ölümlerin de olabileceği ihtimalinden dolayı bu oranın daha yüksek olduğu tahmin edilmektedir (23). Literatürdeki verilere göre yüksek ancak tahminlerle korele olarak çalışmamızda kriptokok menenjitinin mortalite oranının %75 olduğu görüldü; hastaların tamamı ileri evrede, ART kullanmayan ve yeni tanı alan bireylerdi. Farklı çalışmalarda da gösterildiği gibi kriptokok menenjiti prevalansı ve mortalitesi ART’ye ulaşımın sınırlı olduğu ülkelerde daha yüksektir. HIV tanısının erken konulduğu ve ART’nin uygulandığı gelişmiş ülkelerde kriptokok menenjiti sıklığı menenjiti sıklığı ART öncesi zamana göre belirgin olarak azalmıştır (22). Tüberküloz menenjitinin HIV ile infekte yetişkinlerde ölüm oranı, bazı kohort çalışmalarında %50’den fazla olarak tespit edilmiştir; en önemli faktörler arasında HIV’e bağlı immünosüpresyonun derecesi ve başvurudaki TB menenjitinin evresi bulunmaktadır (24). Çalışmamızda da TB menenjitine bağlı mortalite oranı %50 olarak saptanmış olup literatür ile uyumludur. Mortal seyreden olguların, CD4+ T lenfosit sayısı 100/μl’nin altında olup ileri evre, ciddi immünosüprese hastalardı. Çalışmamız kapsamında; nörosifilis, VZV ve HSV ensefalitinde ölüm tespit edilmedi. Ancak nörosifilis olguları; ataksi, pleji, görme kaybı gibi morbiditelerle sonuçlanmıştı. Yapılan çalışmalarda da nörosifilisin mortaliteden ziyade ciddi morbidite sebebi olabileceği gösterilmiştir (14).
Çalışmamızın en önemli kısıtlılığı retrospektif ve tek merkezli olmasıdır. Ancak, ülkemizin en yoğun şekilde HIV ile infekte hasta takibini yapan merkezlerinden biri olarak yedi yıllık bir dönemdeki HIV ile infekte bireylerin SSS infeksiyonu verilerini incelediğimiz bu çalışma, ülke profilini yansıtması ve HIV infekte bireylerde SSS infeksiyonlarının ilk kez incelenmesi açısından önemlidir.
Sonuç olarak; SSS infeksiyonları HIV ile infekte bireylerde ciddi mortalite ve morbidite nedeni olmaya devam etmektedir. Çalışmamızın kapsamını oluşturan olgularda da HIV durumunu bilmeyen, ileri evrede olup yeni tanı alan, tedavisiz ve/veya tedavi uyumsuz hastalarda SSS infeksiyonu sıklığı ve mortalite oranı daha yüksektir. Tanı testlerine ulaşımı kolaylaştırmak, tanı aldıktan sonra en erken sürede tedaviye erişimi sağlamak, tedavi uyumu ile ilgili danışmanlık vermek SSS infeksiyonlarını önlemeye ve böylece mortaliteyi azaltmaya yardımcı olabilir.
Hasta Onamı
Hastaların dosyaları retrospektif olarak incelendiği için hasta onamı alınmamıştır. Her hasta için bir kod kullanılarak hasta gizliliği sağlanmıştır.
Etik Kurul Kararı
Çalışma için, Sağlık Bilimleri Üniversitesi Şişli Hamidiye Etfal Eğitim ve Araştırma Hastanesi Girişimsel Olmayan Klinik Araştırmalar Etik Kurulu’ndan 02 Mart 2021 tarih ve 1836 karar numarasıyla onay alındı.
Danışman Değerlendirmesi
Bağımsız dış danışman.
Yazar Katkıları
Fikir/Kavram – C.A.T., İ.D.; Tasarım – C.A.T., İ.D.; Denetleme – C.A.T., D.Y.S., H.D., İ.D.; Veri Toplama ve/veya İşleme – C.A.T., D.Y.S, A.Ö., H.D.; Analiz ve/veya Yorum – C.A.T., D.Y.S., A.Ö.; Literatür Taraması – C.A.T., H.D., A.Ö.; Makale Yazımı – C.A.T.; Eleştirel İnceleme – H.D., İ.D.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazarlar finansal destek beyan etmemiştir.
Sunulduğu Bilimsel Etkinlik
22-26 Mart 2017 tarihleri arasından gerçekleştirilen 18. Türk Klinik Mikrobiyoloji ve İnfeksiyon Hastalıkları Kongresi’nde poster olarak sunulmuştur.
Referanslar
- Maartens G, Celum C, Lewin SR. HIV infection: epidemiology, pathogenesis, treatment, and prevention. Lancet. 2014;384(9939):258-71. Erratum in: Lancet. 2014;384(9948):1098. [CrossRef]
- Letendre S, Marquie-Beck J, Capparelli E, et al; CHARTER Group. Validation of the CNS Penetration-Effectiveness rank for quantifying antiretroviral penetration into the central nervous system. Arch Neurol. 2008 ;65(1):65-70. [CrossRef]
- Riveiro-Barciela M, Falcó V, Burgos J, et al. Neurological opportunistic infections and neurological immune reconstitution syndrome: impact of one decade of highly active antiretroviral treatment in a tertiary hospital. HIV Med. 2012;14(1):21-30. [CrossRef]
- Gökengin D. [HIV Infection in Turkey: How Close Are We to the Target?]. Klimik Derg. 2018;31(1):4-10. Turkish. [CrossRef]
- Tan IL, Smith BR, von Geldern G, Mateen FJ, McArthur JC. HIV-associated opportunistic infections of the CNS. Lancet Neurol. 2012;11(7):605-17. [CrossRef]
- Rao YR, Gudi Srinivas G. Profile of cases of infectious meningitis in HIV patients. J Evol Med Dent. 2018;7(10):1182-4. [CrossRef]
- Global HIV & AIDS statistics — Fact sheet [Internet]. Geneva: Joint United Nations Programme on HIV/AIDS). [erişim 14 Ocak 2022]. https://www.unaids.org/en/resources/fact-sheet
- Garvey L, Winston A, Walsh J, et al; UK Collaborative HIV Cohort (CHIC) Study Steering Committee. HIV-associated central nervous system diseases in the recent combination antiretroviral therapy era. Eur J Neurol. 2011;18(3):527-34. [CrossRef]
- Dai L, Mahajan SD, Guo C, et al. Spectrum of central nervous system disorders in hospitalized HIV/AIDS patients (2009-2011) at a major HIV/AIDS referral center in Beijing, China. J Neurol Sci. 2014;342(1-2):88-92. [CrossRef]
- Isezuo SA, Sani AZ, Ezunu E, Maiyaki S, Njoku CH, Obembe A. Clinical neuropathy in HIV/AIDS: an eight-year review of hospitalized patients in Sokoto, northwestern Nigeria. Trop Doct. 2009;39(3):133-5. [CrossRef]
- Albarillo F, O’Keefe P. Opportunistic neurologic infections in patients with acquired immunodeficiency syndrome (AIDS). Curr Neurol Neurosci Rep. 2016;16(1):10. [CrossRef]
- Ma B, Vigil KJ, Hasbun R. HIV testing in adults presenting with central nervous system ınfections. Open Forum Infect Dis. 2020;7(6):ofaa217. [CrossRef]
- Vidal JE. HIV-related cerebral toxoplasmosis revisited: Current concepts and controversies of an old disease. J Int Assoc Provid AIDS Care. 2019;18:2325958219867315. [CrossRef]
- Hobbs E, Vera JH, Marks M, Barritt AW, Ridha BH, Lawrence D. Neurosyphilis in patients with HIV. Pract Neurol. 2018;18(3):211-8. [CrossRef]
- Schaller MA, Wicke F, Foerch C, Weidauer S. Central nervous system tuberculosis : Etiology, clinical manifestations and neuroradiological features. Clin Neuroradiol. 2019;29(1):3-18. [CrossRef]
- Gupta RK, Lucas SB, Fielding KL, Lawn SD. Prevalence of tuberculosis in post-mortem studies of HIV-infected adults and children in resource-limited settings: a systematic review and meta-analysis. AIDS. 2015;29(15):1987-2002. [CrossRef]
- Rajasingham R, Smith RM, Park BJ, et al. Global burden of disease of HIV-associated cryptococcal meningitis: an updated analysis. Lancet Infect Dis. 2017;17(8):873-81. [CrossRef]
- Park BJ, Wannemuehler KA, Marston BJ, Govender N, Pappas PG, Chiller TM. Estimation of the current global burden of cryptococcal meningitis among persons living with HIV/AIDS. AIDS. 2009;23(4):525-30. [CrossRef]
- Jarvis JN, Harrison TS. HIV-associated cryptococcal meningitis. AIDS. 2007;21(16):2119-29. [CrossRef]
- Edén A, Fuchs D, Hagberg L, et al. HIV-1 viral escape in cerebrospinal fluid of subjects on suppressive antiretroviral treatment. J Infect Dis. 2010;202(12):1819-25. [CrossRef]
- Yildiz Sevgi D, Gunduz A, Altuntas Aydin O, et al. Adherence to antiretroviral therapy in Turkey: Results from the ACTHIV-IST Study Group. AIDS Res Hum Retroviruses. 2017;33(12):1192-8. [CrossRef]
- Thakur KT, Boubour A, Saylor D, Das M, Bearden DR, Birbeck GL. Global HIV neurology: a comprehensive review. AIDS. 2019;33(2):163-84. [CrossRef]
- Jarvis JN, Boulle A, Loyse A, et al. High ongoing burden of cryptococcal disease in Africa despite antiretroviral roll out. AIDS. 2009;23(9):1182-3. [CrossRef]
- Thwaites GE, Duc Bang N, Huy Dung N, et al. The influence of HIV infection on clinical presentation, response to treatment, and outcome in adults with Tuberculous meningitis. J Infect Dis. 2005;192(12):2134-41. [CrossRef]