En Çok Okunanlar
Özet
Amaç: Streptococcus pneumoniae infeksiyonları, özellikle risk gruplarında önemli morbidite ve mortalite nedenidir. Ülkemizde görülen pnömokok infeksiyonları ve invazif pnömokokal hastalık (İPH) klinik bulguları hakkında kısıtlı veri bulunmaktadır. Çalışmamızda pnömokok infeksiyonu tanılı hastaların demografik ve klinik verilerini değerlendirmeyi amaçladık.
Yöntemler: Hastanemize Ocak 2012-Aralık 2016 tarihleri arasında başvuran ve kültür örneklerinde pnömokok üreyen hastaların verileri geriye dönük olarak incelendi. Steril vücut sıvılarından pnömokok izolasyonu, İPH olarak tanımlandı. Pnömokok hastalığı ve İPH olan olguların demografik verileri, klinik bulguları, laboratuvar değerleri ve sağkalım oranları istatistiksel olarak karşılaştırıldı.
Bulgular: Çalışmaya 154 hasta dahil edildi. Hastaların 106 (%68.8)’sı erkek olup yaş ortalaması 65.3±15.6 yıl (20-94)’dı. Hastalara pnömoni (%79.2), sepsis (%10.4), yara yeri infeksiyonu (%3.2), peritonit (%1.9), epididimoorşit (%3.2), piyelonefrit (%3.2), menenjit (%1.3), beyin apsesi (%0.6), artrit (%0.6), endokardit (%0.6) ve perikardit (%0.6) tanısı konulmuştu. Hastaların ortalama takip süresi 27.8±22.3 aydı. Mortalite oranı %32.5 olarak tespit edildi; 31 (%2.1)’inde İPH saptandı. İnvaziv pnömokok hastalığı olan bireylerde yüksek C-reaktif protein (CRP) düzeyi (>14.4 mg/dl), penisilin ve siprofloksasin duyarlılığı anlamlı olarak daha yüksek bulundu (p=0.039, p=0.028 ve p=0.045). İPH tanılı bireylerden elde edilen pnömokok suşları, invazif hastalık yapmayan pnömokok suşlarına kıyasla penisiline ve siprofloksasine daha duyarlı bulundu (%96.4 ve %78.8, p=0.028; %100 ve %42.9, p=0.045).
Sonuç: Pnömokok infeksiyonları ile ilgili ülkemize ait verilerin oluşturulması, hem ulusal aşılama programlarının etkinliğini belirlemede hem de invazif hastalığa yol açan yerel risk faktörlerinin tanımlanmasında önemlidir. İPH’li bireylerde CRP yüksekliği, penisilin duyarlılığı ve kinolon duyarlılığı oranlarının daha yüksek olması hekimler için dikkat çekicidir. Çalışmamızın sonuçlarına göre, bağışıklık sistemi baskılanmış ya da eşlik eden komorbiditesi olan hastalar, invazif hastalık gelişimi açısından yüksek risk altındadır.
GİRİŞ
Streptococcus pneumoniae; sinüzit, otitis media, bakteriyel pnömoni, menenjit ve sepsisin en önemli nedeni olup tüm dünyada önemli bir morbidite ve mortalite nedenidir (1). Sıklıkla insan nazofarenksinde kolonize olur ve esas olarak damlacık yoluyla bulaşır. Pnömokoklar için nazofarengeal taşıyıcılık oranı %27-85 arasında değişmektedir (2). Düşük ve orta gelirli ülkelerin yanı sıra yüksek gelirli ülkelerde de bazı popülasyonlarda özellikle küçük çocuklar yüksek nazofarengeal taşıyıcılık oranlarına sahiptir; bu durum mikroorganizma için esas kaynağı oluşturmaktadır (2).
Pnömokokal hastalık çeşitli organ sistemlerini etkileyebilir. Pnömokok nazofarenkste kolonize olarak kalabilir, mukozal bariyeri aşarak solunum yollarında bölgesel infeksiyona ya da komşu dokulara veya kan dolaşımına katılarak invazif hastalığa neden olabilir (3). Nazofarenkse komşu dokulara yayılım sonucu otitis media ve sinüzit gibi klinik tablolara yol açabilir (3, 4). Pnömoni genellikle nazofarenkste kolonize olarak bulunan pnömokokun aspirasyonu ile gelişmekle birlikte bakteriyemide ikincil olarak oluşabilir (4). Kan dolaşımı invazyonu sonucu gelişen bakteriyemi sonrasında meninksler, eklemler ve periton gibi steril bölgelerde ikincil infeksiyonlar gelişerek invazif hastalık meydana gelebilmektedir (2-4). İnvazif pnömokokal hastalık (İPH), steril vücut sıvılarından pnömokok bakterisinin izole edilmesi durumudur; hastalığın ortaya çıkmasının ana nedeni yetersiz konak savunmasıdır (5).
Dünya Sağlık Örgütü (DSÖ), küresel olarak 6 milyona yaklaşan beş yaş altı çocuk ölümlerinin yaklaşık 300 bine yakınının pnömokokal hastalığa bağlı olduğunu bildirmiştir (2). Pediatrik konjugat aşıları ile aşılanmış yaş gruplarında hastalık yükü önemli oranda azalmakla birlikte pnömokokal hastalıklar özellikle yetişkinlerde önemli bir morbidite nedeni olmaya devam etmektedir (6). Küresel tahminler değerlidir ancak ülke ve bölgeye özgü hastalık insidansının ve klinik özelliklerinin bilinmesi ulusal halk sağlığı çalışmaları açısından gereklidir. Pnömokok infeksiyonları ile ilgili ülkemize ait verilerin oluşturulması, hem ulusal aşılama programlarının etkinliğini belirlemede hem de invazif hastalığa yol açan yerel risk faktörlerinin tanımlanmasında oldukça önemlidir (5, 6). Ülkemizde görülen pnömokok infeksiyonları ve İPH klinik bulguları hakkında kısıtlı veri bulunmaktadır. Bu nedenle çalışmamızda pnömokok infeksiyonu tanılı hastaların demografik ve klinik verilerini değerlendirmeyi amaçladık.
YÖNTEMLER
Demografik Veriler
İzmir Kâtip Çelebi Üniversitesi Atatürk Eğitim ve Araştırma Hastanesi İnfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Kliniği’ne Ocak 2012-Aralık 2016 tarihleri arasında başvuran ve alınan kültür örneklerinde pnömokok üreyen 154 hastanın verisi geriye dönük olarak incelendi. Demografik veriler, klinik bulgular ve laboratuvar değerleri hastane kayıtlarından elde edildi. Gebeler, 18 yaş altındaki bireyler ve kültürden elde edilen S. pneumoniae üremesi kolonizasyon olarak değerlendirilen hastalar çalışma dışı bırakıldı.
Çalışma için İzmir Kâtip Çelebi Üniversitesi Girişimsel Olmayan Klinik Araştırmalar Etik Kurulu’ndan 27 Mart 2019 tarih ve 161 karar numarasıyla onay alındı.
Klinik Bulgular ve Laboratuvar Değerleri
Pnömokok infeksiyonu; klinik infeksiyon bulgularına eşlik eden infeksiyon parametrelerinde artış ve ilgili klinik örneklerde S. pneumoniae izolasyonu ile tanımlandı. Klinik örneklerden elde edilen pnömokok suşları balgam ve trakeal aspirat örneklerinden, kan kültüründen, apse materyalinden, parasentez sıvısından, steril şartlarda alınan idrar numunelerinden, beyin-omurilik sıvısından, eklem sıvısından ve perikardiyal sıvıdan elde edildi.
Steril vücut sıvılarından pnömokok izolasyonu İPH olarak tanımlandı (5). İPH saptanan kişilerin pnömokok izolasyon bölgeleri; kan dolaşımı, periton sıvısı, beyin-omurilik sıvısı, eklem ponksiyon sıvısı, perikardiyal sıvı ve steril şartlarda alınan idrar örneği idi.
Periferik kan incelemesinde hemoglobin düzeyinin kadınlarda 12 gr/dl, erkeklerde 13 gr/dl altında olması anemi; lökosit düzeyinin 11 000 K/µl üstünde olması lökositoz; lökosit düzeyinin 4000 K/µl altında olması lökopeni; trombosit seviyesinin 150 000 K/µl altında olması trombositopeni ve 450 000 K/µl üstünde olması trombositoz olarak kabul edildi. Eritrosit sedimentasyon hızı (ESH) düzeyinin 30 mm/saat üstünde olması ESH’de artış, C-reaktif protein (CRP) düzeyinin 0.5 mg/dl üstünde olması CRP yüksekliği ve prokalsitonin düzeyinin 0.1 ng/ml üstünde olması prokalsitonin yüksekliği olarak tanımlandı.
Mikrobiyolojik Analiz
Klinik örnekler direkt mikroskopik incelenme sonrasında %5 koyun kanlı agara ve “eosin methylene blue” (EMB) agara ekilerek 37 °C’de 18-24 saat inkübe edildi. Kültür plaklarında üreyen bakteriler; makroskopik koloni morfolojisi, alfa-hemoliz yapma özelliği ve Gram boyama ile yapılan mikroskopik inceleme özelliklerine göre belirlenerek Gram-pozitif bakteriler katalaz testi ve optokine duyarlılık testi ile tanımlandı. Kanlı agarda üreyen alfa hemolitik, ortası çökük koloniler pnömokok tanımlaması için incelendi. Gram-pozitif, mum alevi şeklinde diplokok morfolojisinde olan, katalaz testi negatif ve optokine duyarlı bakteriler pnömokok suşu olarak değerlendirildi. S. pneumoniae olarak düşünülen kolonilerin suş tanımlaması ve antibiyogram profili agar disk difüzyon yöntemine ek olarak gradyan yöntemi (Etest®; bioMérieux, Marcy-l’Ètoile, Fransa) ve BD Phoenix™ otomatize mikrobiyoloji sistemi (Becton-Dickinson, Sparks, Maryland, ABD) kullanılarak belirlendi. Antibiyotik duyarlılığını belirlemede zon çapları; Klinik ve Laboratuvar Standartları Enstitüsü (“Clinical and Laboratory Standards Institute – CLSI”) M100-S25 standardına göre (7) ve Avrupa Antimikrobiyal Duyarlılık Testi Komitesi (“European Committee on Antimicrobial Susceptibility Testing – EUCAST”) “breakpoint” tablosu versiyon 4.0 kriterlerine (8) uygun olarak değerlendirildi. Orta duyarlı suşlar dirençli olarak kabul edilerek istatistiksel değerlendirme yapıldı.
İstatistiksel Analiz
Hastalar; İPH olanlar ve olmayanlar şeklinde iki ayrı gruba ayrıldı. Pnömokokal infeksiyonu ve İPH’si olan olguların demografik verileri, klinik bulguları, laboratuvar değerleri ve sağkalım oranları istatistiksel olarak karşılaştırıldı. Çalışmada elde edilen verilerin değerlendirilmesinde SPSS (“Statistical Package for Social Sciences”) versiyon 22.0 programı (IBM Corp., Armonk, NY, ABD) kullanıldı. Değişkenlerin normal dağılıma uygunluğu Shapiro-Wilk testi ile araştırıldı. Tanımlayıcı analiz sonuçları normal dağılan değişkenler için ortalama ve standart sapma olarak verildi. Çalışma ve kontrol grupları arasında normal dağılım gösteren sürekli değişkenler için Student-t testi, normal dağılıma uymayan değişkenler için Mann-Whitney U testi, kategorik değişkenler için χ2 ve Fisher’in kesin χ2 testi kullanıldı. Duyarlılık, özgüllük ve ROC (“receiver operating characteristics”) eğrisi analizleri MedCalc versiyon 16.0 programı (MedCalc Software Ltd., Osten, Belçika) kullanılarak incelendi. P’nin 0.05’in altında olduğu değerler istatistiksel olarak anlamlı düzey olarak kabul edildi.
BULGULAR
Demografik Bulgular
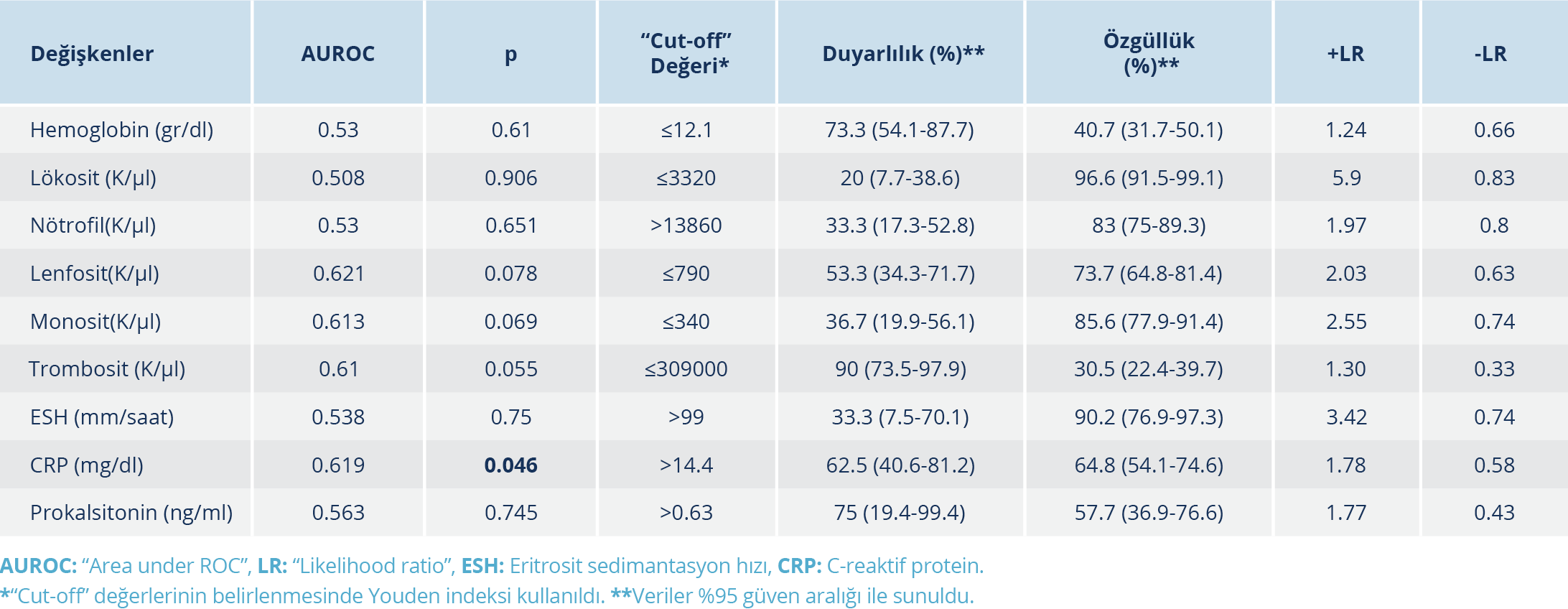
Tablo 2. Pnömokokal Hastalığı Olan Hastalarda İnvazif İnfeksiyonu Öngörmede Laboratuvar Parametrelerinin Tanısal Değerleri
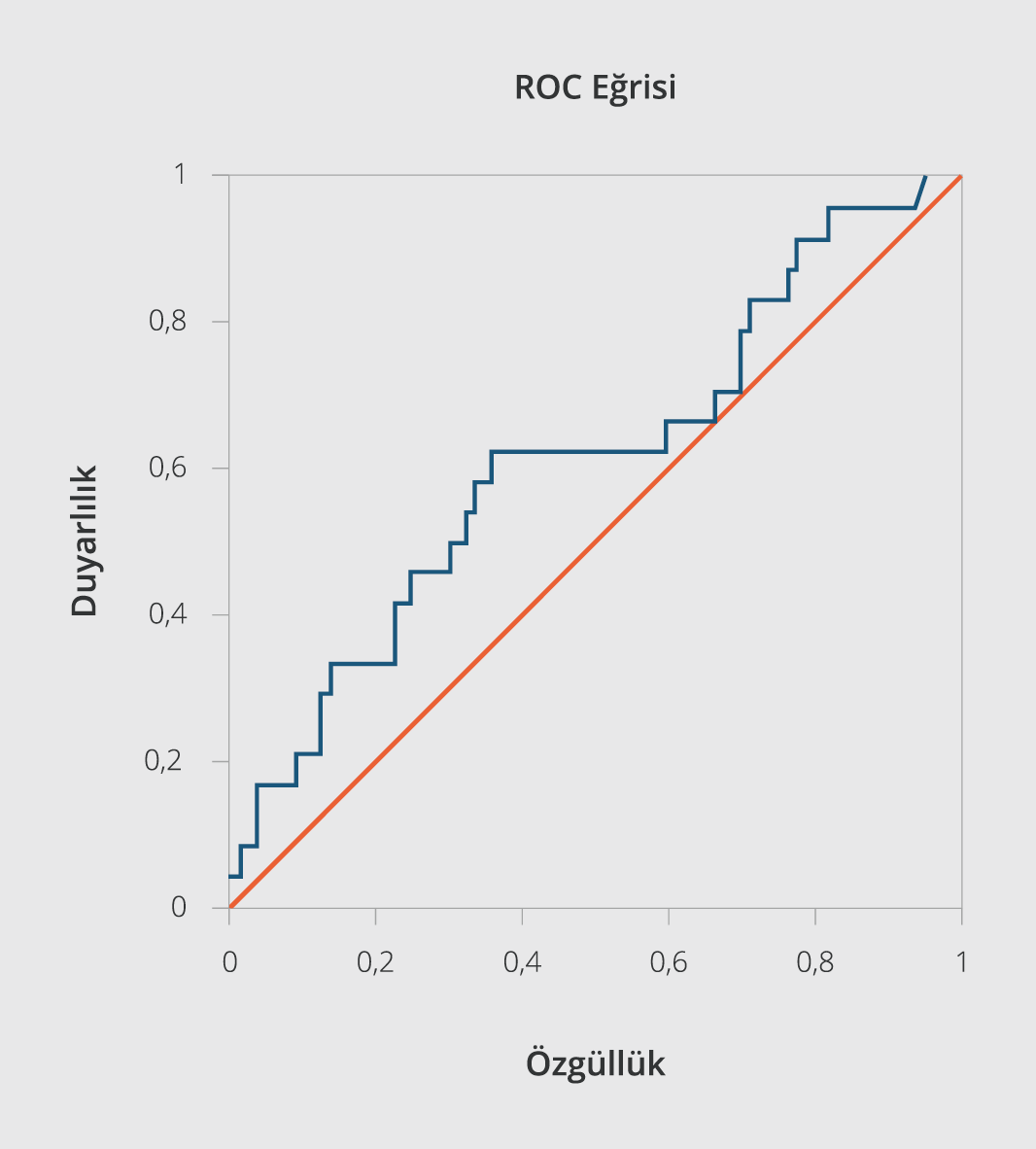
Şekil 1.İnvazif Pnömokokal Hastalığı Öngörmede C-reaktif Proteinin ROC (“Receiver Operating Characteristics”) Eğrisi Analizi
Çalışmaya 154 hasta dahil edildi. Hastaların 106 (%68.8)’sı erkek olup yaş ortalaması 65.3 ± 15.6 yıl (20-94)’dı. İPH’si olan ve olmayan hasta grupları arasında yaş ve cinsiyet açısından anlamlı düzeyde farklılık bulunmadı (p=0.051 ve p=0.832). Mevsimsel dağılım incelendiğinde; 46 (%29.9) hasta kışın, 52 (%33.8) hasta ilkbaharda, 20 (%13) hasta yazın ve 36 (%23.4) hasta sonbaharda tanı aldı (Tablo 1). Hastaneye başvuru şikayetleri; 72 (%46.7) hastada öksürük-balgam, 50 (%32.5) hastada genel durum bozukluğu, 30 (%19.5) hastada ateş, 24 (%15.6) hastada nefes darlığı, beş (%3.2) hastada yara, beş (%3.2) hastada karın ağrısı, iki (%1.3) hastada idrar yaparken yanma ve bir (%0.6) hastada eklem ağrısıydı. Birden fazla bulgusu olan 33 (%21.4) hasta vardı.
Hastaların 27 (%17.5)’sinde bilinen bir hastalık olmayıp 127 (%82.5)’sinde en az bir komorbid durum bulunmaktaydı. En sık görülen hastalık malignite (%28.6) idi. Malignitesi olan 44 hastanın 36 (%23.4)’sında solid organ malignitesi, 8 (%5.2)’inde ise hematolojik malignite vardı. Kronik akciğer hastalığı olan 19 hastanın; 16 (%10.4)’sında kronik obstrüktif akciğer hastalığı, iki(%1.3)’sinde astım ve bir (%0.6)’inde interstisyel akciğer hastalığı bulunmaktaydı. Birden fazla komorbiditesi olan hasta sayısı 43 (%27.9)’tü. İPH’si olanlarda malignite ve kronik böbrek yetmezliği daha fazla olmakla birlikte istatistiksel olarak anlamlı düzeyde fark bulunmadı (p=0.077 ve p=0.348). Benzer şekilde diğer komorbid durumlar ile invazif hastalık gelişimi arasında da anlamlı bir ilişki bulunmadı (Tablo 1).
Klinik Bulgular
Çalışmaya alınan 31 (%20.1) hastada invazif, 123 (%79.9) hastada invazif olmayan pnömokokal hastalık saptandı. Hastaların 32 (%20.8)’sinin poliklinik başvurusunda, 80 (%51.9)’inde serviste ve 42 (%27.3)’sinde yoğun bakımda izlem sırasında alınan kültürlerde üreme oldu. Hastanede yatarak izlenen hastaların ortalama yatış süresi 21.9±28.3 gündü. Hastaların; 122(%79.2)’si pnömoni, 16(%10.4)’sı sepsis, beş (%3.2)’i yara yeri infeksiyonu, üç (%1.9)’ü peritonit, iki (%1.3)’si genitoüriner sistem infeksiyonu, iki (%1.3)’si menenjit, bir (%0.6)’i beyin apsesi, bir (%0.6)’i artrit, bir (%0.6)’i endokardit ve bir (%0.6)’i perikardit tanısı aldı. İPH saptananların tanıları; primer bakteriyemi (16, %51.6), bakteriyemik pnömoni (4, %12.9), peritonit (3, %9.7), menenjit (1, %3.2), beyin apsesi (1, %3.2), artrit (1, %3.2), epididimoorşit (1, %3.2), piyelonefrit (1, %3.2), endokardit (1, %3.2) ve perikardit (1, %3.2) idi.
Laboratuvar Bulguları
Laboratuvar değerleri incelendiğinde; %66.9 (99/148) anemi, %54 (80/148) lökositoz, %6.8 (10/148) lökopeni, %64.9 (96/148) nötrofili, %6.1 (9/148) trombositoz, %10.8 (16/148) trombositopeni, %70 (35/50) ESH yüksekliği, %87.8 (101/115) CRP yüksekliği, %90 (27/30) prokalsitonin yüksekliği saptandı. İncelenen laboratuvar değerleri arasında, sadece CRP değeri İPH’si olan bireylerde anlamlı düzeyde yüksek bulundu (17±12.6 mg/dl ve 11.9±10 mg/dl, p=0.039). İPH tanısı alan bireylerde CRP için “cut-off” değeri >14.4 mg/dl olarak hesaplandı (Tablo 2) (Şekil 1). Söz konusu değer için ROC eğrisi altında kalan alan (“area under the ROC-AUROC”) değeri 0.619 [%95 güven aralığı (GA): 0.524-0.708], duyarlılık %62.5 ve özgüllük %64.8 olarak tespit edildi. İPH’li bireylerde lökosit ve ESH düzeyleri İPH’si olmayan gruba göre daha yüksek olmakla birlikte aradaki fark anlamlı düzeyde değildi (p=0.664 ve p=0.761) (Tablo 1).
Hasta örneklerinden elde edilen pnömokok suşlarının 87 (%56.5)’si balgam, 30 (%19.5)’u trakeal aspirat, 22 (%14.3)’si kan, beş (%3.2)’i apse materyali, üç (%1.9)’ü yara yeri, üç (%1.9)’ü parasentez sıvısı, iki (%1.3)’si idrar, bir (%0.6)’i beyin-omurilik sıvısı, bir (%0.6)’i eklem sıvısı ve bir (%0.6)’i perikardiyal sıvı kültüründen elde edildi.
İPH tanılı bireylerden elde edilen pnömokok suşları, invazif hastalık yapmayan pnömokok suşlarına kıyasla penisiline ve siprofloksasine daha duyarlı bulundu (%96.4 ve %78.8, p=0.028; %100 ve %42.9, p=0.045) (Tablo 1). İPH’li bireylerde üçüncü kuşak sefalosporin ve sefuroksim duyarlılığı daha düşük olsa dahi aradaki fark anlamlı düzeyde değildi (%91.7 ve %98, p=0.173; %66.7 ve %70, p>0.999). Hastalardan elde edilen suşlarda amoksisilin-klavulonik asit, oksasilin, trimetoprim-sulfametoksazol, eritromisin, klindamisin, levofloksasin ve tetrasiklin duyarlılık oranları İPH’li olmayan bireylere kıyasla daha yüksekti; ancak aradaki fark anlamlı düzeyde değildi (Tablo 1). Tüm pnömokok suşları rifampine, moksifloksasine, telitromisine, kloramfenikole, gentamisine, vankomisine, teikoplanine ve linezolide duyarlıydı. İzole edilen tüm pnömokok suşlarının antibiyotik direnç profilleri Tablo 3’te gösterildi.
Takip Bulguları
Taburcu olduktan sonra kayıtlarına ulaşılabilen 109 hastanın ortalama takip süresi 27.8±22.3 aydı. Hasta grubumuzda genel mortalite oranı %32.5 (50/154) olarak tespit edildi; erken dönem (ilk 30 gün) mortalite oranı %18.2, uzun dönem (ilk 90 gün) mortalite oranı ise %26 idi (Tablo 1). İPH tanılı bireylerde genel mortalite, erken dönem mortalite ve geç dönem mortalite oranları daha yüksek olmakla birlikte istatistiksel olarak anlamlı düzeyde farklılık saptanmadı (p=0.674, p=0.448 ve p=0.369).
TARTIŞMA
Bulaşıcı hastalıklar arasında yer alan İPH, çocuklarda ve yetişkinlerde morbidite ve mortalitenin önde gelen nedenlerinden biridir (6). S. pneumoniae, vücudun hemen her bölgesinde süpüratif infeksiyonlara neden olabilir. En sık görüldüğü klinik tablolar; otit, sinüzit, bronşit, pnömoni olmakla birlikte bakteriyemik pnömoni, primer bakteriyemi, menenjit gibi ağır klinik tablolara da neden olabilmektedir (3, 4). Organ sistemlerinde apseleşmeye sebep olduğu gibi literatürde peritonit, ileit ve apandisit gibi batın infeksiyonları da bildirilmiştir (9). Peritonit ve ileit, özellikle nefrotik sendromlu olgularda görülmektedir (10). Septik artrit ve perikardit gibi infeksiyonlar nadir görülen komplikasyonlardır; sıklıkla bakteriyemi ile birlikte seyreder (9). Çalışmamızda incelenen hastalarda en sık olarak pnömoni ve bakteriyemi saptanırken; peritonit, beyin apsesi, septik artrit, endokardit, perikardit, epididimoorsit ve piyelonefrit gibi nadir görüldüğü bildirilen klinik durumlar da tespit edildi. Nadir görülen sistem tutulumları bakteriyemiye sekonder gelişmiş olabilir. Özellikle bakteriyemik olgularda ek organ tutulumu açısından dikkatli olmak gereklidir. Tüm organ sistemlerini tutabilen ve yüksek mortalite ile seyreden invazif pnömokoksik infeksiyonların oranını düşürmede aşılama oldukça önemli bir yer tutmaktadır.
Pnömokokal hastalık yükü, yaşlanan nüfusa paralel kronik hastalıkların ve ayrıca HIV infeksiyonunun artması ile artış göstermektedir (11). Kronik akciğer hastalığı, orak hücreli anemi ve asplenik hastalar gibi kronik hastalığı olanlarda veya bağışıklık sistemi baskılanmış kişilerde pnömokokal hastalığa karşı duyarlılığın arttığı gösterilmiştir (12). Altta yatan kronik hastalığı olan kişilerde, hem İPH’nin görülme hem de İPH’ye bağlı mortalite oranlarında artış olduğu bilinmektedir (13). Çalışmamızda, hastaların %82.5’inde en az bir komorbid durum, üçte birine yakınında ise birden fazla komorbid durum bulunmaktaydı. En sık görülen komorbidite malignite idi. İPH tanılı bireylerde malignite ve kronik böbrek yetmezliği daha fazla görüldü. Özellikle immün sistemi baskılanan ya da organ yetmezliği olan hasta gruplarında invazif infeksiyonun daha sık görülmesi, söz konusu hasta popülasyonunda hem İPH gelişiminin önlenmesi hem de İPH’ye bağlı mortalite oranlarının azaltılması açısından bağışıklamanın önemini bir kez daha ortaya koydu.
Pnömokokal hastalıklar aşı ile önlenebilir hastalıklardandır. Aşılama, S. pneumoniae ilişkili infeksiyonlardan korunmak için hastalık yükünü azaltma açısından etkili bir yöntemdir (6). Pnömokok aşılarının etkin koruma sağlaması için aşı suşlarının en yaygın görülen, aynı zamanda invazif hastalıkla ve antibiyotik direnciyle ilişkili serotipleri kapsaması gerekir (14). Antibiyotik direnci, infeksiyonların başarılı tedavisi için büyük bir tehdit oluşturmaya devam etmektedir (11). S. pneumoniae suşlarının serotipleri ve antibiyotik direnci, bölgeler arasında değişiklik gösterdiğinden her ülke kendi pnömokokal serotip çeşitliliğini ve antibiyotik direnç profilini belirlemelidir (6). Alışkan ve arkadaşlarının (15) yaptığı çalışmada, solunum yolu örneklerinden izole edilen pnömokok suşlarında oral penisiline direnç oranı %24.6 iken, parenteral penisilin (menenjit dışı) direnç oranı %2.5 olarak bulunmuştur. Ayrıca eritromisine %40, sefotaksime %3.8, ofloksasine %6.4, levofloksasine %11.5 ve trimetopim-sulfametoksazole %54.5 oranlarında direnç gözlendiği bildirilmiştir (15). Ülkemizde İPH’ye sebep olan pnömokok suşlarına ait antibiyotik duyarlılığının araştırıldığı bir çalışmada, penisilin, sefotaksim ve eritromisin direnç paternleri incelenmiş olup izole edilen toplam 100 S. pneumonia suşundan penisilin duyarlılığı incelenen 98 suşun ikisi orta duyarlı bulunmuş ve dirençli suş saptanmamıştır. Söz konusu çalışmada, benzer şekilde sefotaksim duyarlılığı incelenen 96 suşun hiçbirinde dirençli suş saptanmazken üç suş orta duyarlı olarak tespit edilmiştir. Eritromisin direnci ise daha yüksek oranda bulunmuş olup incelenen 67 suşun 33’ünde direnç saptanmıştır (6). Çalışmamızda, invazif örneklerden izole edilen suşlarda; penisilin ve sefotaksim direnç oranları invazif olmayan suşlara göre daha yüksek oranda bulunmuşken, eritromisin direnci invazif örneklerden izole edilen suşlarda daha düşüktür. İzole ettiğimiz invazif infeksiyona neden olan pnömokok suşlarında; penisiline dirençli suş saptanmazken, orta duyarlı suş oranı %3.6 olarak tespit edildi. İnvazif olmayan hastalığa neden olan pnömokoklarda penisilin direnci oranı ise %18.6 olarak saptandı. Benzer şekilde siprofloksasine dirençli invazif hastalıktan sorumlu pnömokok suşu saptanmazken, invazif hastalığa neden olmayan pnömokok suşlarında siprofloksasin direnci %50 olarak bulundu. İPH’li bireylerde, İPH’si olmayanlara kıyasla üçüncü kuşak sefalosporin ve sefuroksim duyarlılığı daha düşük; amoksisilin-klavulonik asit, oksasilin, trimetoprim-sulfametoksazol, eritromisin, klindamisin, levofloksasin ve tetrasiklin duyarlılık oranları daha yüksek olsa da anlamlı düzeyde farklılık bulunmadı. İnvazif hastalığı olan olgularda etken olarak saptanan pnömokok suşlarında antimikrobiyal direncin daha düşük bulunması, bu hasta grubunun duyarlı suşlarla infekte olabilecek hassasiyete sahip olmalarından kaynaklanmış olabilir. Ayrıca çalışmamızda incelenen İPH etkeni pnömokoklarda üçüncü kuşak sefalosporin direncinin oldukça düşük olması ve kinolon direncinin olmaması çok önemli bir bulgudur. Bu bulgumuz, özellikle pnömonili ve menenjitli hastalarda ampirik tedavide yol gösterici olması bakımından önem arz etmektedir. Üçüncü kuşak sefalosporinlerden seftriaksona karşı direnç saptanmaması, pnömokokal menenjitli hastalarda ampirik tedavide önerilen seftriakson ve vankomisinin birlikte kullanımından ziyade tek başına seftriakson kullanımının yeterli olabileceğini göstermektedir. Benzer şekilde pnömonili hastaların ampirik tedavisinde düşük direnç oranları sebebiyle amoksisilin klavulonik asit, kinolon ve üçüncü kuşak sefalosporinler ön planda seçilebilecek antibiyotikler arasındayken görece yüksek direnç oranı sebebiyle makrolidlerin tercih edilmemesi tedavi başarısı açısından yararlı olacaktır.
Tek merkezli ve geriye dönük olarak yapılması çalışmamızın en önemli kısıtlılığıdır. Hasta verilerinin geriye dönük olarak irdelenmesi nedeniyle; sigara kullanımı, önceden pnömokokal infeksiyon geçirme öyküsü, yakın dönemde antibiyotik kullanım öyküsü, pnömokok aşılanmaları, nazofarenks sürüntü örneği alınma durumları ve izole edilen pnömokok suşlarının serotipleri değerlendirilemedi.
Pnömokokal infeksiyonlar, neden oldukları hastalıkların yanında yarattıkları komplikasyonlar nedeniyle tıbbi ve ekonomik yükü artırmaktadır. Bağışıklık sistemi baskılanmış ya da eşlik eden komorbiditesi olan hastalar, invazif hastalık gelişimi açısından yüksek risk altındadır. İnvazif pnömokokal hastalık ve komplikasyonlarının oranını azaltmak için etkin bağışıklama programları geliştirilmeli, ulusal sürveyans verileri düzenli kaydedilmelidir.
Hasta Onamı
Araştırma retrospektif dosya taraması şeklinde yapılmıştır.
Etik Kurul Kararı
Çalışma için İzmir Kâtip Çelebi Üniversitesi Girişimsel Olmayan Klinik Araştırmalar Etik Kurulu’ndan 27 Mart 2019 tarih ve 161 karar numarasıyla onay alındı.
Danışman Değerlendirmesi
Bağımsız dış danışman.
Yazar Katkıları
Fikir/Kavram – P.Ş., T.D.; Tasarım – P.Ş., T.D., S.A.N.; Denetleme – P.Ş., T.D.; Kaynak ve Fon Sağlama –S.A.N.; Malzemeler/Hastalar – S.A.N.; Veri Toplama ve/veya İşleme –P.Ş.; Analiz ve/veya Yorum –P.Ş., T.D.; Literatür Taraması –P.Ş.; Makale Yazımı – P.Ş.; Eleştirel İnceleme –P.Ş., T.D., S.A.N.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazarlar finansal destek beyan etmemiştir.
Referanslar
- Howard LM, Grijalva CG. The central role of pneumococcal colonization in the pathogenesis and control of pneumococcal diseases. Future Microbiol. 2018;13:1453-6. [CrossRef]
- Pneumococcal conjugate vaccines in infants and children under 5 years of age: WHO position paper – February 2019. Weekly epidemiological record [İnternet]. Geneva: World Health Organization (WHO). [erişim 17 Temmuz 2021]. https://www.who.int/publications/i/item/10665-310968
- Jiang H, Huai Y, Chen H, et al. Invasive Streptococcus pneumoniae infection among hospitalized patients in Jingzhou city, China, 2010-2012. PLoS One. 2018;13(8):e0201312. [CrossRef]
- Lucero MG, Dulalia VE, Nillos LT, et al. Pneumococcal conjugate vaccines for preventing vaccine-type invasive pneumococcal disease and X-ray defined pneumonia in children less than two years of age. Cochrane Database Syst Rev. 2009;2009(4):CD004977. [CrossRef]
- Şenol E, Azap A, Erbay A, Alp-Çavuş S, Karakuş R, Acar A. [Pneumococcal vaccine as one of the immunization coverage targets for adulthood vaccines: A consensus report of the Study Group for Adult Immunization of the Turkish Society of Clinical Microbiology and Infectious Diseases]. Klimik Derg. 2018;31(Suppl. 1):2-18. Turkish. [CrossRef]
- Öksüz L, Gürler N. [Serotype distribution and antibiotic resistance of Streptococcus pneumoniae strains isolated from the adult patients in a Turkish university hospital]. Mikrobiyol Bul. 2017;51(3):195-208. Turkish. [CrossRef]
- Clinical and Laboratory Standards Institute (2015) Performance Standards for Antimicrobial Susceptibility Testing; 25th Informational Supplement. CLSI Document M100-S25, Clinical and Laboratory Standards Institute, Wayne, PA.
- European Committee on Antimicrobial Susceptibility Testing: Breakpoint tables for interpretation of MICs and zone diameters; Version 4.0. 2014 [İnternet]. European Committee on Antimicrobial Susceptibility Testing (EUCAST). [erişim 17 Temmuz 2021]. https://www.eucast.org/fileadmin/src/media/PDFs/EUCAST_files/Breakpoint_tables/Breakpoint_table_v_4.0.pdf
- Randle E, Ninis N, Inwald D. Invasive pneumococcal disease. Arch Dis Child Educ Pract Ed. 2011;96(5):183-90. [CrossRef]
- Jarovsky D, Grodzicki Ambrus T, Galvão Gurgel M, et al. Spontaneous pneumococcal peritonitis diagnosed by qPCR. IDCases. 2019;15:e00489. [CrossRef]
- Moberley S, Holden J, Tatham DP, Andrews RM. Vaccines for preventing pneumococcal infection in adults. Cochrane Database Syst Rev. 2013;2013(1):CD000422. [CrossRef]
- Drijkoningen JJ, Rohde GG. Pneumococcal infection in adults: burden of disease. Clin Microbiol Infect. 2014;20 Suppl 5:45-51. [CrossRef]
- Kim JH, Baik SH, Chun BC, et al. Adult invasive pneumococcal disease in the Republic of Korea: Risk medical conditions and mortality stratified by age group. Int J Infect Dis. 2018;74:136-44. [CrossRef]
- Aliberti S, Mantero M, Mirsaeidi M, Blasi F. The role of vaccination in preventing pneumococcal disease in adults. Clin Microbiol Infect. 2014;20 Suppl 5:52-8. [CrossRef]
- Alışkan HE, Çolakoğlu Ş, Göçmen J. Antibiotic resistance of streptococcus pneumoniae and haemophilus influenzae isolated from respiratory tract specimens. Cukurova Medical Journal. 2016;41(2):201-7.[CrossRef]